Асфиксия новорожденных
Терминология
Широко распространенный термин «асфиксия» является весьма условным (от латинского а – без, stigmos – пульс). Вместо традиционного термина «асфиксия новорожденного» по номенклатуре ВОЗ предлагается термин «депрессия новорожденного». Однако его применяют очень редко, так как он определяет лишь клинические проявления гипоксии (угнетение центральной нервной системы, дыхания и кровообращения), ие отражая ее патогенетической основы.
В настоящей книге применены термины «гипоксия плода» и «асфиксия новорожденного». Несмотря на всю условность этой терминологии она, как указывает Г. М. Савельева (1973), наиболее приемлема. Гипоксия плода не всегда сопровождается гиперкапнией; нередко имеет место гипокапния (Л. С. Персианинов, 1967).
Под термином «асфиксия» понимают сложное патологическое состояние новорожденного, вызванное нарушением газообмена, при котором возникает недостаток кислорода (гипоксия), накапливается углекислота (гиперкапния), а также недоокисленные продукты обмена (ацидоз).
В более широком смысле под термином «асфиксия новорожденного» следует понимать терминальное состояние организма, при котором возникли нарушения механизмов адаптации, обеспечивающих переход из внутри- к внеутробному существованию.
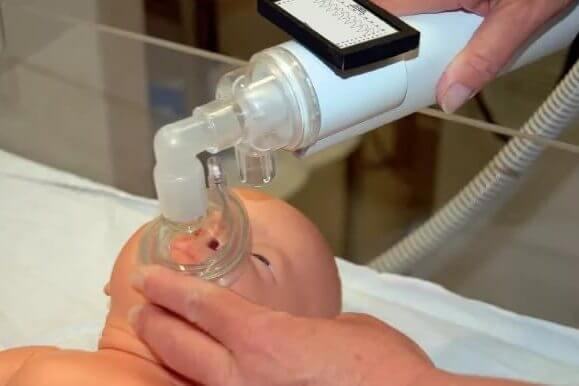
Асфиксия новорожденого в 75–80% случаев является продолжением внутриутробной гипоксии плода. Только у 20–25% новорожденных, у которых не обнаруживается в родах нарушения сердечной деятельности (по-видимому, в результате несовершенства существующих методов получения информации), асфиксия клинически определяется только с момента их рождения.
Этиология и патогенез
Далее будут рассмотрены основные причины асфиксии.
Нарушения функции центральной нервной системы
Они являются следствием повреждающего влияния на ткань мозга внутриутробной гипоксии, ацидоза и электролитных нарушений. При этом могут развиваться как функциональные изменения, проявляющиеся в угнетении нервных центров, регулирующих дыхание, так и более глубокие поражения центральной нервной системы, вызванные отеком мозга, нарушением мозгового кровообращения и диффузными кровоизлияниями. Реже могут иметь место массивные кровоизлияния или различной степени незрелость центральной нервной системы.
Для выяснения патогенеза асфиксии новорожденного нужно прежде всего рассмотреть механизм первого вдоха.
По мнению большинства авторов, первый вдох обусловлен изменениями газового состава крови и возбуждением сосудистых хеморецепторов.
По мнению Е. Л. Голубевой (1968, 1971), их значение сводится к тому, что они приводят к значительному повышению возбудимости ретикулярной формации ствола мозга и, главным образом, среднего мозга. Любое раздражение, которое доводит возбудимость ретикулярной формации среднего мозга до критического уровня, в результате чего она становится активной и усиливает свои нисходящие влияния на дыхательный центр продолговатого мозга, может явиться пусковым механизмом для включения дыхательной системы. Таким стимулом может быть резкое повышение рСОг либо снижение рОг, механическое раздражение ягодиц, температурное, химическое раздражение. Ретикулярная формация среднего мозга является наиболее ранимым компонентом в системе дыхания новорожденного, и именно это образование, в силу своей недостаточной зрелости к моменту рождения ребенка, чаще всего страдает во время беременности или родов, обусловливая состояние асфиксии при рождении.
Важным является вопрос, какой из двух показателей – процент насыщения крови кислородом или величина рН в крови пупочной вены – оказывает более выраженное влияние на глубину угнетения дыхания у новорожденных, родившихся в асфиксии. Изучение его показало, что длительность апноэ у новорожденных, родившихся в асфиксии, зависит в основном от глубины ацидоза. Значительные сдвиги рН могут являться одной из главных причин, препятствующих своевременному возбуждению дыхательного центра и задерживающих появление спонтанного дыхания у новорожденных. Сдвиг рН в кислую сторону приводит к увеличению проницаемости сосудистых стенок и способствует развитию отека мозга. Ацидоз может оказывать существенное влияние и на развитие расстройств мозгового кровообращения.
Непроходимость воздухоносных путей в результате аспирации околоплодных вод, мекония, сгустков крови и других корпускулярных частиц
Еще В. Везалий в 1542 г. заметил внутриутробные дыхательные движения у животных, а Ф. Альфельд в 1890 г. впервые описал дыхательные движения у плода человека. Позднее было установлено, что дыхательные движения плода имеют большое физиологическое значение в улучшении его кровообращения. При каждом «вдохе» создается отрицательное давление в грудной клетке, что ускоряет приток крови от плаценты к плоду и увеличивает скорость кровотока. При нормальных условиях аспирации околоплодных вод не наблюдается, так как «вдохи» поверхностны и происходят при закрытой голосовой щели. Однако гипоксия и ги-перкапния могут приводить к глубоким внутриутробным «вдохам», при которых голосовая щель открывается и создаются условия для аспирации околоплодных вод.
Пороки развития
Не все пороки развития плода обусловливают асфиксию, а лишь те из них, которые снижают адаптацию плода к внеутробному его функционированию.
Незрелость легких новорожденного
Ранняя структурная дифференцировка легких плода хорошо выражена уже к 6–7 мес внутриутробной жизни. К этому же сроку в периферических отделах респираторных каналов легких формируются так называемые респираторные мембраны, через которые возможен газообмен между атмосферным воздухом и кровью (Е. И. Фрейфельд, 1957; И. К. Есипова, О. Я. Кауфман, 1968). Однако несмотря на наличие всех генераций бронхиального дерева, респираторные отделы в этом возрасте количественно не могут обеспечить достаточный газообмен. Это связано в основном с особенностями сосудистой системы легких в этом периоде – мелкие мышечные ветви легочной артерии имеют узкий просвет. А так как газообмен в легких находится в прямой зависимости от степени зрелости сосудистой системы этого органа, то без расправления сосудов и респираторных каналов не может быть нормального расправления легких.
Как показали исследования И. К. Ёсиповой и О. Я. Кауфман (1968), чем менее зрелый плод, тем большее количество генераций ветвей легочной артерии имеют узкий просвет. Например, у плодов 30–32 нед. узкими являются терминальные артерии и артерии уровня всех респираторных бронхиол, тогда как у доношенных плодов узкими остаются лишь артерии уровня респираторных бронхиол преимущественно третьего порядка. Причем узость просвета артерий у недоношенного плода связана в первую очередь с недоразвитием структурных компонентов стенки артерии. Состояние просвета мелких мышечных артерий является важнейшим фактором, обеспечивающим как дыхательную функцию легких (площадь газообмена), так и сам характер гемодинамических отношений в организме, которые определяют уровень снабжения кислородом тканей.
Функциональная зрелость легких новорожденных и способность их к расправлению в значительной степени зависят от наличия в них высокомолекулярного поверхностного активного вещества, так называемого сурфактанта («антиателектатического фактора»). Это вещество, располагаясь в виде тонкого слоя на влажной стенке альвеолы, снижает поверхностное натяжение на границе с воздухом, что способствует стабилизации альвеол и препятствует их полному спадению во время выдоха.
В нормальном легком при выдохе поверхностное натяжение понижается, противодействуя спадению альвеол. В легком, где имеется дефицит сурфактанта, поверхностное натяжение остается высоким и в течение выдоха, что создает неустойчивое состояние альвеол и приводит к возникновению ателектазов.
В 1955 г. Pattle первым показал, что внутренняя поверхность альвеол нормальных легких млекопитающих покрыта своеобразной пленкой, которая в значительной мере уменьшает поверхностное натяжение вогнутой поверхности альвеол. Он вначале полагал, что главным компонентом пленки являются мукопротеиды. В последние годы изучению поверхностно активной пленки были посвящены работы многих авторов (Р. Н. Микель-саар, 1967; Е. Н. Нестеров, 1967; Е. Н. Нестеров и И. Я. Халфина, 1969; Scarpelli, 1971, и др.). Накоплены некоторые данные о происхождении и метаболизме поверхностно активных веществ. По-видимому, они являются продуктом секреции альвеолярного эпителия (так называемых гранулярных пневмоцитов). Возможно, что поверхностно активные вещества возникают в митохондриях. В альвеолах плода человека поверхностная пленка начинает формироваться не ранее чем в 21–24 нед беременности, у недоношенных новорожденных она, как правило, выражена слабо. Пленка содержит 79% липидов (лецитина и других фосфолитов – 74%, триглицероидов –10%, жирных кислот –8%, холестерина –8% (Clements, 1962), а также специфические пульмональные белки Т и S и углеводы (Scarpelli, 1971). Из них наибольшее значение, по-видимому, имеют фосфолипиды, обладающие способностью доводить поверхностное натяжение до 0.
Поверхностной пленке легких присущи важные биологические функции. Наряду с обеспечением эластичности и стабильности структур легких она участвует в удалении инородных тел из легких и является медиатором для респираторных газов. Отсутствие или недостаточная активность ее приводит к повышению поверхностного натяжения внутренней поверхности альвеол, в результате чего возникает ателектаз легких, застой в капиллярах и транссудация плазмы и форменных элементов крови в просвет альвеол. В ответ на ателектаз усиливаются дыхательные движения, повышается отрицательное давление в плевральной полости, что способствует развитию отека легких.
Уменьшение количества поверхностно активных веществ в легких определяется как при внутриутробной, так и при постнаталыюй асфиксии и особенно при синдроме гиалиновых мембран.
Наши и литературные данные свидетельствуют о том, что сурфактант не образуется в легких плода весом до 1200 г. Не случайно у всех умерших детей с низким уровнем сурфактанта при патологоанатомическом исследовании была найдена патология со стороны органов дыхания. При резком уменьшении сурфактанта оказывалась неэффективной и активная терапия, направленная на устранение легочной недостаточности.
В настоящее время предпринимаются попытки восстановить недостаток сурфактанта путем вентиляции легких аэрозолями фосфолипидов, однако эта методика еще недостаточно разработана и клинического применения не нашла.
Нарушение механизмов адаптации гемодинамики
В патогенезе асфиксического синдрома у новорожденных определенную роль играют нарушения гемодинамики, особенно в малом круге кровообращения.
Для расправления легких новорожденного наряду с поступлением в альвеолы воздуха необходим определенный уровень давления крови в системе легочной артерии. Благодаря созданию оптимального уровня давления происходит эрекция альвеолярных капилляров, которые образуют своеобразный сосудистый каркас легких. Развертывание этого каркаса способствует в дальнейшем расправлению альвеол.
До начала дыхания сопротивление в легочной артерии довольно высокое, поэтому кровь переходит через аортальный проток в аорту. После появления дыхания сопротивление в легочных сосудах уменьшается и кровь направляется в легкие.
У здорового новорожденного уже с первых вдохов в грудной полости периодически создается отрицательное давление, которое передается на сосуды легких и способствует поступлению к ним крови. Одновременно происходит уменьшение сброса крови через аортальный проток в аорту. Этот проток у большинства новорожденных закрывается почти сразу после рождения. Сложные нейро-гуморальные механизмы обеспечивают своевременное включение тонкой регуляции между начавшейся вентиляцией и кровотоком через малый круг кровообращения. При асфиксии этого не происходит. Легкие находятся в состоянии первичного ателектаза, малый круг функционирует неполноценно. При патологоанатомическом исследовании новорожденных, умерших от асфиксии, мы нередко обнаруживали широко открытый аортальный проток. Можно полагать, что в этих случаях из-за значительного сброса крови в аорту поступление крови в легочную артерию было недостаточным.
При определенных условиях легочные сосуды могут чрезмерно расширяться и переполняться кровью, что также приводит к нарушению оптимального соотношения между вентиляцией и величиной кровотока.
Нужно учитывать, что искусственное дыхание одновременно влияет и на расширение альвеол, и на кровоток в легочных сосудах. Многие авторы полагают, что при искусственном дыхании у новорожденных не следует применять активный выдох, так как отрицательное давление может привести к коллабированию альвеол.
Наши наблюдения свидетельствуют о том, что у большинства новорожденных, рождающихся в асфиксии, отрицательное давление на выдохе дает благоприятный эффект. Вместе с тем у некоторых новорожденных искусственное дыхание с активным выдохом оказывалось не только малоэффективным, но и приводило к явному ухудшению состояния детей.
Разные режимы искусственного дыхания оказывают различное влияние на состояние легочного кровотока. В тех случаях, когда кровоток через легкие недостаточен, более оправдано применение аппаратов, обеспечивающих активный выдох. У новорожденных со значительным кровенаполнением сосудов легких целесообразно проводить искусственное дыхание по режиму «активный вдох – пассивный выдох». Эти предположения были подтверждены при наблюдении новорожденных с врожденными пороками сердца (Н. С. Бакшеев, А. С. Лявинец, 1969).
Механизмы нарушения гемодинамики малого круга кровообращения у новорожденных изучены недостаточно. Можно полагать, что срыв адаптации гемодинамики связан с явлениями ацидоза и сопровождающей его гиперкалиемии и гипогликемии, что значительно снижает адаптационные возможности сердца новорожденных (А. С. Лявинец, 1963; Н. С. Бакшеев, А. С. Лявинец, 1968– 1972), а также со специфическими изменениями в симпатико-ад-реналовой системе новорожденных, рождающихся в состоянии асфиксии, о чем свидетельствуют более низкие уровни экскреции катехоламинов у них в первые сутки после рождения (Н. С. Бакшеев, А. С. Лявинец, М. С. Повжиткова, 1973).
Таким образом, при асфиксии возникают нарушения механизмов адаптации организма плода к гипоксическим состояниям в процессе родов и вскоре после рождения, что приводит к выраженным биохимическим и структурным изменениям, принимающим нередко патологический характер. Степень тяжести асфиксии в основном определяется глубиной ацидоза и сдвигами электролитного равновесия. Основные метаболические процессы клеток и тканей нарушаются в различной степени при смещении показателей рН в кислую сторону; наиболее рано и в значительной степени повреждаются процессы углеводно-фосфорного обмена в тканях мозга с последующим истощением его функций. При глубоком ацидозе затрудняется утилизация кислорода клетками.
Нарушения гомеостаза при асфиксии влияют на состояние свертывающей и противосвертывающей системы крови. В крови пупочной вены новорожденных, родившихся в асфиксии, наблюдается умеренное снижение концентрации фибриногена, протромбина, Ас-глобулина, проконвертина, антигемофилического глобулина, тромбопропина, протромбиновой активности, толерантности плазмы к гепарину и активности эндогенного тромбопластина, по сравнению со здоровыми, а также некоторое повышение концентрации гепарина и фибринолитической активности крови (А. Е. Франчук, 1970).
Под влиянием всех этих факторов происходит нарушение кровообращения, сопровождающееся отеком и гиперемией мозга, дистонией сосудов, явлениями стаза и тромбоза, повышенной проницаемостью сосудистых стенок и множественными мелкими и крупными кровоизлияниями в оболочки и вещество головного и спинного мозга, легкие, сердце, почки, надпочечники и другие органы.
Клиническая картина асфиксии новорожденного зависит от длительности и степени нарушения газообмена. Очень важно объективно определить истинное состояние организма ребенка сразу после рождения, ибо от этого будет зависеть тактика реанимационных мероприятий. Apgar предложила десятибалльную систему оценки состояния новорожденных, родившихся в асфиксии, которую применяют в настоящее время.
Состояние новорожденного оценивают в первые 60 с, второй раз – через 5 и 30 мин после рождения. При этом учитывают следующие 5 признаков: характер сердцебиения, дыхания, мышечный тонус, состояние рефлексов, цвет кожных покровов.
Оценку 10 баллов получает новорожденный, у которого в первую минуту после рождения частота сердцебиений составляет более 100 уд/мин, сильный крик, ярко-розовая окраска кожи. Ребенок хорошо реагирует на катетер при отсасывании слизи изо рта и носа, активно двигает ручками и ножками. Дети, родившиеся в удовлетворительном состоянии, обычно получают оценку 10–7 баллов; новорожденные, родившиеся в состоянии асфиксии,– 6 и менее баллов. При 6–4 баллах отмечается умеренное страдание плода, а при более низких цифрах – сильное. Общая оценка «0» означает клиническую смерть.
Оценку обязательно надо проводить в течение первой минуты; она должна быть максимально объективной. Если видна пульсация пуповины или сердцебиение заметно на глаз, то его частота, как правило, превышает 100 уд/мин. При наличии сомнений достаточно пропальпировать область сердечного толчка. Если сердцебиение не определяется, значит, имеет место остановка кровообращения, так как даже при наличии единичных сокращений сердца кровоток практически отсутствует.
Оценку рефлексов проводят в момент отсасывания аспирированных масс. Следует заметить, что истинное состояние новорожденного более точно можно определить на основании анализа газов крови и показателей кислотно-щелочного равновесия. Для этого взятые в анаэробных условиях пробы крови исследуют с помощью аппаратов Аструп или АЗИВ-1, что дает возможность определить рН, рСОг, BE и другие показатели.
Обычно для исследования показателей кислотно-щелочного равновесия проводят забор 1 мл артериальной крови из вены пуповины путем ее прокола. У детей, родившихся в тяжелой асфиксии, в вену пуповины вводят стерильный синтетический катетер, через который берут пробы крови для более точной дополнительной коррекции обнаруженных нарушений. Через этот же катетер вливают необходимые препараты. Такой катетер затем заполняют раствором новокаина с каплей разведенного гепарина, конец запаивают или закрывают специальной пробкой. В случае необходимости его можно использовать для забора проб крови и введения различных растворов в постреанимационном периоде.
У новорожденных можно также проводить забор капиллярной крови путем прокола кожи пятки или большого пальца стопы после предварительного создания местной гиперемии (ножку погружают на несколько минут в воду температурой 40°). Кровь набирают в сухие гепаринизированные стеклянные капилляры (без воздушных прослоек), оба конца капилляра герметически закрывают. Как показали специальные исследования, капиллярная кровь, полученная после создания местной гиперемии, по своему составу приближается к артериальной.
Степень ацидоза, при которой рН артериальной крови ниже 7,2, а дефицит оснований (BE) превышает 10,0 мэкв/л, расценивают как «патологический» ацидоз. По мере усугубления тяжести асфиксии степень ацидоза возрастает. При легкой форме асфиксии рН находится в пределах 7,19–7,10 (BE– 13,0–18,0 мэкв/л), при тяжелой – 7,09–6,85 (BE – 19,0–22,0 мэкв/л). Часто отмечаются смешанные типы ацидоза: метаболический и дыхательный (респираторный), о наличии которого судят по нарастанию рСОг. Для более точного определения показателей кислотно-щелочного равновесия необходимо учитывать температуру тела ребенка в момент забора крови и вносить в результаты специальную поправку.