Техника кесарева сечения
Анатомические сведения
Прежде чем перейти к изложению техники кесарева сечения, необходимо дать хотя бы краткое описание анатомии и топографии матки в конце беременности (рис. 286).

Рис. 286. Топографо-анатомические отношения матки в конце беременности.
Беременная матка «на сносях» имеет вид овоида, который располагается в брюшной полости кпереди и несколько оправа от кишечных петель, упираясь верхним полюсом в нижнюю поверхность печени. Дно матки обычно оттеснено вправо, будучи покрыто спереди сальником и поперечноободочной кишкой (colon transversum) в виде римской цифры V. Правая ветвь этой фигуры уходит в глубину под край печени, направляясь в левое подреберье вдоль большой кривизны желудка. Правый край передней стенки матки соприкасается непосредственно с боковой брюшной стенкой, прикрывая почти целиком слепую кишку, отодвинутую кверху и кзади. Слепая кишка к концу беременности, таким образам располагается не в подвздошной области, а где-то справа выше пупка, нередко под краем печени. Левый край передней стенки матки прикрыт кишечными петлями сильно выступающей вперед flexura sigmoidea. При метеоризме петли тонких кишок и S. romanum, вытягиваясь сильно вперед, могут прикрыть переднюю поверхность матки вплоть до белой линии живота.
Придав временно женщине положение с опущенной книзу головой, можно добиться того, что кишки и сальник отходят от пупочной области и, таким образом, освобождают переднюю станку матки.Нижний сегмент матки (перешеек матки) в конце беременности более или менее глубоко погружается в малый таз, где он латерально соприкасается с боковыми стенками таза, а спереди — с подвздошной областью брюшной стенки. Между передней стенкой нижнего сегмента матки (он теперь входит в состав плодовместилища) и брюшной стенкой части ложится переполненный мочевой пузырь; обычно он располагается больше слева. В опорожненном состоянии пузырь помещается в малом тазу, при наполнении он поднимается в брюшную полость, располагаясь спереди и несколько слева от нижнего сегмента матки. Во время родов при продвижении головки в малый таз мочевой пузырь, как правило, поднимается из малого таза в брюшную полость, причем дно пузыря может подняться на 5-6 см выше лобка. Это обстоятельство надо иметь в виду. Даже опорожненный с помощью катетера (перед операцией) мочевой пузырь во время родов все же находится выше лобка.
После того как вскрыта брюшная полость, отодвинуты сальник и петли кишок в сторону, будет видна матка, наклоненная вправо и несколько повернутая вокруг продольной оси слева направо. Правых придатков не видно. Правая круглая связка еще намечается. Левая лежит опереди и идет немного косо по направлению к левой паховой области. На несколько сантиметров выше и кзади от левой круглой связки отходит левая трубка и ее брыжейка (mesosalpinx), немного прикрывающая яичник.
Ось матки, таким образом, лежит не в сагиттальной плоскости по linea pubo-xyplioidea, как вне беременности, а правее этой линии. Кроме того, кпереди обращена скорее не передняя стенка матки, а боковая с левыми придатками. Матка в родах представляет собой полый мускул, постоянно сокращающийся и расслабляющийся. Под влиянием схваток стенки матки делаются плотными, причем вся матка принимает форму овоида. Под воздействием сильных родовых схваток овоид стремится выпрямиться, причем дно матки приближается к средней линии, несколько выпячиваясь вперед.
Наружная поверхность стенки матки на всем протяжении выглядит неодинаково. У дна она лилово-красного цвета, покрыта брюшиной, крепко спаянной с мышцами. Ниже, ближе к малому тазу, стенка матки покрыта белесоватой пленкой. Пленка брюшины подбита рыхлой клетчаткой, легко отделяется от стенки матки. Часть маточной стенки, которая рыхло соединена брюшиной, соответствует приблизительно тому ее отрезку, в ко¬тором лежит нижний полюс плода (обычно головка). Верхний край этого легко отделяющегося брюшинного покрова принято считать верхней границей нижнего маточного сегмента. Брюшина, как известно, не покрывает полностью переднюю поверхность нижнего маточного сегмента. Под excavatio vesico-uterina нижний маточный сегмент на более или менее значительном протяжении не покрыт брюшиной. Эта подбрюшинная зона находится то в области малого таза, то выше, в брюшной полости, в зависимости от высокого или низкого расположения нижнего полюса плода. Весь нижний сегмент матки, от внутреннего зева матки до верхней границы легко отделяющейся брюшины, обычно к концу беременности имеет 6-10 см в длину. Если таз представляет препятствие для прохождения головки, нижний сегмент матки к концу родов растягивается до максимума и его длина значительно превышает 10 см. Выше указывалось, что нижний сегмент матки расположен и в брюшной полости, и в малом тазу. Локализация нижнего сегмента по отношению к тазовому скелету меняется, как это уже отмечалось, в зависимости от положения предлежащей части. Он будет лежать целиком в малом тазу, если предлежащая часть находится высоко. Но как только она вступает во вход в таз и опускается ниже, нижний сегмент матки располагается почти целиком над малым тазом. Следует иметь в виду, что оперативным путем легко дойти до нижнего маточного сегмента лишь в том случае, если он поднялся кверху в брюшную полость. Более доступным можно сделать нижний маточный сегмент, придав женщине положение с опущенной книзу головой (положение Тренделенбурга).
При всякого рода операциях на матке, как абдоминальных, так и влагалищных, необходимо обращать внимание на состояние и расположение мочевого пузыря.
Нижний маточный сегмент, как указывалось, покрыт листком брюшины. Этот листок легко отделяется, так как между ним и стенкой матки имеется слой рыхлой клетчатки. Во время беременности, а еще больше во время родов, слой клетчатки пропитывается серозной жидкостью, что можно проследить не только в области нижнего сегмента, пропитывание распространяется и по сторонам, доходя до места отхождения круглых связок; отсюда по широким связкам оно идет по ходу прикрепления брыжейки трубы (мезосальппнкса), дальше латерально и вверх до подвздошной п поясничной областей.
Покрывающий нижний сегмент матки листок брюшины не одевает его, как мы указывали, на всем протяжении. На той или иной высоте он загибается кверху, па переднюю брюшную стенку, образуя, таким образом, excavatio vesico-uterina.
Мочевой пузырь расположен кпереди от нижнего маточного сегмента и excavatio vesico-uterina. Он частично прикреплен к надвлагалищной части шейки матки и к нижнему сегменту. Между мочевым пузырем и нижним сегментом матки лежит слой рыхлой клетчатки, толщиной около 2 см, считая сверху вниз. Опорожненный мочевой пузырь, как правило, находится в полости малого таза. Верхушка его лежит позади лонного соединения. В наполненном состоянии пузырь или остается в малом тазу, выпячивая книзу переднюю влагалищную стенку, или, что бывает чаще, поднимается кверху, в брюшную полость, и ложится здесь кпереди и влево от нижнего сегмента матки.
Как отмечалось, во время родов даже опорожненный мочевой пузырь лежит выше лонного соединения, поднимаясь иногда на 5-6 см выше лобка.
Передняя складка пузырно-маточного кармана также поднимается кверху и становится как бы надпузырной. Во время беременности толщина нижнего маточного сегмента примерно около 0,5 см. Но во время родов нижний маточный сегмент, растягиваясь, истончается иногда до 2 мм.
Несколько слов о брюшной стенке беременной женщины. Мы знаем, что та стенка под влиянием растущей матки сильно растягивается. Такое растяжение передней и передне-боковых частей стенки происходит не без ущерба для женщины. На наружных покровах оно сказывается сглаживанием пупка и образованием так называемых рубцов, вернее полос беременности (striae gravidarum), которые существенного значения не имеют. Не так безразлично растяжение для мышечно-апоневротической части брюшной стенки, находящейся под воздействием давящей на нее в вертикальном направлении матки (вес матки по крайней мере составляет 6 кг).
Апоневроз между прямыми мышцами сильно растягивается и истончается, в результате чего прямые мышцы, непосредственно над лобком прилегающие друг к другу, расходятся кверху все больше и больше, образуя фигуру в виде римской цифры V. На уровне пупка растяжение апоневроза достигает максимума.
Подготовка к операции
Самым лучшим временем для операции следует считать момент наступления схваток при сохранившемся еще плодном пузыре. О значении целости плодного пузыря для предупреждения инфекции мы уже упоминали выше. Что касается предложения ждать с операцией кесарева сечения появления схваток, то оно диктуется, с одной стороны, желанием создать для послеродовых лохий надлежащий отток, а с другой — дать возможность матке хорошо сократиться после удаления плода и последа. Не следует слепо придерживаться указанного образа действий, особенно если имеется показание к немедленному оперированию, например при преждевременном отхождении вод, при placenta praevia и др.
Еще до начала схваток роженицу следует выкупать. Надо позаботиться и об опорожнении кишечника, лучше всего клизмой из чистой воды. Перед операцией волосы на лобке и на животе сбривают: брюшную стенку, наружные половые органы и бедра тщательно обмывают теплой водой с мылом. Опорожняют мочевой пузырь. Затем приступают к наркозу.
Наркоз
При выборе способа обезболивания всегда надо учитывать влияние наркоза на плод и мать. При кесаревом сечении широко применяют местное новокаиновое обезболивание по Вишневскому. Однако следует подчеркнуть, что местное обезболивание эффективно только при том условии, если хирург безупречно владеет его методикой.
Применяя при кесаревом сечении различные виды наркоза, в последнее время многие акушеры отдают предпочтение эндотрахеальному, который заметно снизил перинатальную и материнскую смертность и более чем в 2 раза уменьшил послеоперационные осложнения (А. С. Слепых, Г. И. Джапко, В. С. Столяров и др.).
С этим можно согласиться, но с одной вполне обоснованной оговоркой. Чтобы такой наркоз был сполна результативным, его должен проводить подготовленный (с акушерским уклоном) анестезиолог.
Стерильные инструменты к этому времени должны быть разложены на стерильных салфетках. Нужны следующие инструменты: несколько скальпелей, хирургических пинцетов, ножниц, прямых и изогнутых по ребру, необходимое количество артериальных зажимов (около 18-20 штук), несколько зажимов для белья, крючки для брюшных ран, несколько иглодержателей, достаточное количество игл и акушерские щипцы. Наготове должны быть кетгут, шелк, и скобки со специальным пинцетом для их укладывания, кроме того, достаточное количество стерильного белья и перевязочного материала.
Для успешного и бесперебойного хода операции хирургу следует иметь двух ассистентов, наркотизатора (лучше и помощника при нем) и еще одного помощника, кому передают ребенка после его извлечения. У помощника наркотизатора должен быть наготове шприц, камфора, эргометрин, эрготамин, окситоцин и солевой раствор. Должно быть приготовлено также все необходимое для переливания крови.
Оперировать следует в резиновых стерильных перчатках. После того как роженица уложена па стол, брюшные стенки вытирают спиртом или йодбензином и затем смазывают один раз 5% йодной настойкой. После этого все операционное поле закрывают стерильными простынями и салфетками, оставляют только узкую щель для разреза брюшной стенки.
Классическое кесарево сечение
Техника операции такова, делают разрез по средней линии, примерно на протяжении 16 см, продолжая его кверху, обходя пупок слева.
По вскрытии брюшины беременную матку выводят в операционную рану (рис. 287). В брюшную полость вводят несколько стерильных салфеток между маткой и брюшной стенкой, чтобы предупредить попадание в брюшную полость околоплодной жидкости крови. Салфетки при введении считают, наружный конец салфетки прикрепляют зажимами к наружной простыне. Затем на передней стенке матки делают разрез свежим скальпелем, не тем, которым вскрывалась брюшная стенка.

Рис. 287. Классическое кесарево сечение. Выведение матки через операционную рану.
Разрез должен быть длиной не менее 12 см. Если делать разрез меньше, матка при извлечении плода рвется. Разрез через стенку матки следует производить быстро, но без излишней силы, чтобы пе поранить плод. Вскрыв стенку матки, обычно попадают скальпелем или на плодные оболочки, или на плаценту. Оболочки надо разорвать, захватить ножку плода и извлечь его наружу. Если же скальпель попадает на предлежащую плаценту (placenta praevia caesarea) ее отделяют рукой по направлению книзу до оболочек, которые здесь надрывают, и плод извлекают наружу. Можно идти рукой и непосредственно через плаценту, чтобы извлечь плод. По извлечении плода пуповину перерезают между двумя зажимами. Матка на глазах уменьшается в размерах. Плацента может отделиться самопроизвольно. В этом случае ее легко извлечь за пуповину. Если же плацента не отделилась, приступают к ручному отделению ее. После извлечения плаценты и оболочек необходимо контрольное обследование полости матки (удалить оставшиеся части оболочек и плаценты). Вслед за этим приступают к наложению швов на стенку матки. Перед зашиванием в верхний угол разреза вставляют узкий подъемник (рис. 288), который при подтягивании матки кверху способствует гемостазу, а также фиксирует матку в удобном для зашивания положении.
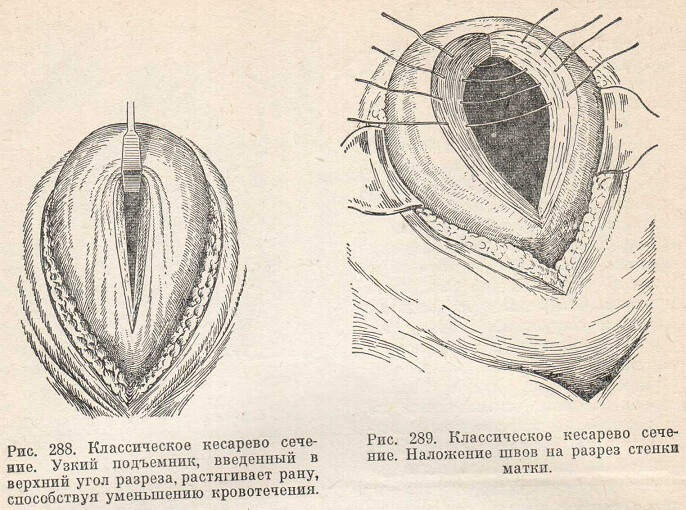
Рис. 288. Классическое кесарево сечение. Узкий подъемник, введенный в верхний угол разреза, растягивает рану, способствуя уменьшению кровотечения.
Рис. 289. Классическое кесарево сечение. Наложение швов на разрез стенки матки. Имеется несколько способов разреза маточной стенки.
Зашивание разреза маточной стенки — ответственный момент операции. Асептическое и правильное наложение шва — важное предупреждение вторичной инфекции из полости матки, а также одно из необходимых условий прочности рубца, что в известной мере предупреждает разрыв матки по рубцу при последующей беременности и родах. Швы накладывают в три этажа. Швы кетгутовые. Мышечные (узловатые) швы накладывают в количестве 10-12 на расстоянии 0,5-0,6 см друг от друга (рис. 289). Для этого берут сильно изогнутые крепкие иглы. Иглу вкалывают непосредственно под серозной оболочкой, захватывая всю толщу мышечной стенки матки, и выводят на границе между мышцей и отпадающей оболочкой. На другой стороне иглу проводят в обратном порядке: вкалывают между отпадающей оболочкой и мускулатурой и выводят, захватывая всю мышечную стенку. Если по наложении швов где-нибудь обнаруживаются дефекты, надо сделать дополнительные швы. Можно применять и непрерывный кетгутовый шов. Обрезав коротко концы швов, приступают к наложению мышечно-серозного шва (второй этаж). При этом на шве захватывают серозный покров матки вместе с мышечным слоем стенки матки. Шов узловатый или непрерывный кетгутовый (рис. 290). Третий этаж швов — непрерывный кетгутовый — соединяет оба края брюшины, покрывающей матку (рис. 291). В последнее время многие акушеры считают достаточным н более выгодным для заживления стенки матки зашивать рану в два этажа: первый — мышечно-брюшинный, захватывающий всю толщу стенки матки (без слизистой оболочки), и второй — захватывающий брюшинный покров с поверхностным тонким слоем мышцы. По удалении салфеток приступают к зашиванию брюшной стенке обычным путем. Перед закрытием брюшной полости нужно выжать из матки скопившиеся в ее полости сгустки. В случае необходимости вводят профилактически антибиотики.

Рис. 290. Классическое кесарево сечение. Непрерывный кетгутовый шов па стенку матки (второй этаж).
Рис. 291. Классическое кесарево сечение. Непрерывный кетгутовый шов на серозную оболочку матки.
Дальнейший уход за больной ничем не отличается от ухода после обычной лапаротомии. В течение первых 24 часов после операции больная должна воздерживаться от питья (рвота). В случае жажды рекомендуется подкожное или внутривенное введение физиологического солевого раствора. Через 48 часов после операции следует позаботиться об опорожнении кишечника. Кожные швы (скобки) удаляют на 7-8-й день.
Существует ряд отступлений от описанного метода оперирования. Останавливаться на всех модификациях мы не имеем возможности, поэтому коснемся только некоторых.
Исходя из этого, Фрич предложил делать разрез через дно матки от трубы к трубе (донный, фричевский разрез). Проводя разрез параллельно ходу сосудов, Фрич имел в виду главным образом свести до минимума кровопотерю. Некоторые (В. С. Груздев и др.) признают за этим разрезом известные преимущества. Другие, наоборот, избегают его, так как в литературе отмечены более частые случаи разрыва матки во время родов после произведенного ранее кесарева сечения с таким разрезом. В наше время разрез Фрича всеми оставлен.
Некоторые авторы (Полано) рекомендуют делать разрез матки при кесаревом сечении на задней ее стенке, особенно если на передней стенке прикреплена плацента. Предложение явно необоснованное: как мы видели, placenta praevia не составляет большого препятствия при разрезе. Caruso, Muller с соавторами предлагали делать разрез в дне матки в продольном направлении — донно-сагиттальный разрез (меньше кровопотеря, лучше заживает рана). В СССР этот разрез использован М. Г. Сердюковым, однако модификация применения не получила.
Второе отступление от описанного выше способа оперирования касается вопроса, следует ли вскрывать беременную матку или ее извлечь из брюшной полости наружу, провизорно закрыв позади ее брюшную полость.
В отношении предупреждения затека околоплодной жидкости и крови способ выведения матки наружу заслуживает внимания. Точно так же легко справиться со всякого рода кровотечениями, когда матка находится вне брюшной полости. Вместе с тем при извлечении матки наружу приходится делать очень большой разрез брюшной стенки, что нежелательно ввиду возможного образования в дальнейшем послеоперационной грыжи.
Операция по Порро — Рейну
Это кесарево сечение плюс надвлагалищная ампутация матки или полное удаление ее. Выше указывалось, что одним из главных условий к производству классического кесарева сечения является отсутствие инфекции в половых путях роженицы. Операция при инфицированных половых органах грозит оперированной послеоперационным перитонитом. Во избежание этого раньше приходилось идти на операцию Порро, лишающую женщину матки.
Операция была предложена Порро в 1876 г. Идея операции принадлежит Г. Е. Рейну, который в 1876 г. опубликовал в журнале «Медицинский вестник» (№ 32) свои опыты на животных и рекомендовал разработанную им технику операции «вырезывания беременной матки с укреплением культи в нижнем углу брюшной раны» (цит. по Б. И. Бурдэ).
В настоящее время к операции Порро прибегают в исключительно редких случаях: при септическом состоянии полости матки (опасность перитонита), полной атрезии полового аппарата (невозможен сток лохий), в некоторых случаях рака матки, при атоническом кровотечении, которое нельзя остановить обычными мерами, разрывах матки, placenta praevia, placenta increta и др. Техника операции обычная, как при надвлагалищной ампутации матки.
Внебрюшинное (экстраперитопеальное) кесарево сечение
Вместо уродующей женщину операции Порро было предложено в инфицированных случаях производить родоразрешение тоже через брюшные стенки в обход естественных родовых путей, но выключая из поля операции брюшную полость. Такое внебрюшное вскрытие и опорожнение матки получило название экстраперитонеального кесарева сечения. Предложен ряд модификаций внебрюшного кесарева сечения (Кюстпер, Лацко), однако признания они не получили. К внебрюшинному кесареву сечению можно так же отнести и операции, при которых производят наложение брюшно-стеночно-маточной фистулы, эксплантацию матки (Зельгейм, Порт).
Экстраперитонеальное кесарево сечение в настоящее время не применяется, так как оно не оправдало возлагавшихся на него надежд. Околоматочная клетчатка оказалась менее устойчивой в отношении инфекции, о чем в свое время всегда говорил В. С. Груздев и что потом было подтверждено опытами на животных. Поэтому некоторые авторы считают, что в «нечистых» случаях выгоднее (при наличии антибиотиков) оперировать абдоминальным путем (истмическое кесарево сечение с поперечным разрезом маточной стенки). Помимо того, экстраперитонеальные модификации и технически труднее абдоминальных методов, причем сопряжены с риском повреждения мочевого пузыря (7%), крупных сосудов, а также брюшины (надрывы в 25% всех случаев). Несмотря на это, все же до последнего времени в литературе появляются высказывания в пользу экстраперитонеального кесарева сечения. Atherton, Wilkinson (1954) представили свои наблюдения. Однако их данные скорее подтверждают сложившееся мнение относительно экстраперитонеального кесарева сечения. В 29 из 68 случаев авторы наблюдали нарушение целости брюшины (14 случаев), повреждение мочевого пузыря (4 случая), мо¬четочника (4 случая), а также ранение art uterinae и др.
Абдоминальное кесарево сечение в нижнем сегменте матки (ретровезикальное, истмическое)
Кесарево сечение в его классическом виде имеет много недостатков, по крайней мере в смысле прогноза для матери. При классическом методе оперирования приходится вскрывать брюшную полость на большом пространстве, обнажая почти весь кишечник. Манипуляции совершаются не в области малого таза, наиболее устойчивой в отношении инфекции, а гораздо выше. Полый мускул матки непосредственно связан с серозной оболочкой и лучше снабжается кровью, чем нижний сегмент матки, который к тому же, как уже упоминалось, отделен от брюшины тонким слоем рыхлой клетчатки. Поэтому при корпоральном методе оперирования обычно бывает сильное раневое кровотечение и перитонизация маточной раны происходит менее совершенно. Перечисленные недостатки классического метода оперирования и ряд других заставили хирургов искать новых путей и иных методов.
Одним из таких методов является абдоминальное кесарево сечение в нижнем сегменте матки. В настоящее время существуют два способа истмического кесарева сечения: с продольным разрезом перешейка и с поперечным.
Первая модификация
Эту операцию проводят следующим образом. Роженица лежит в положении с высоко поднятым тазом (польстер).
Брюшные стенки разрезают поперечно или по средней линии, причем последнем случае разрез производят от верхнего края лонного соединен кверху, заканчивая его несколько ниже пупка. Следует помнить, что бы указано при описании топографии половых органов: во время родов мочевой пузырь находится между маткой и передней брюшной стенкой иногда на 5-6 см выше лобка, кроме того, в этой области бывает сращение кишками. Вскрыв осторожно брюшную полость, расширяют рану тупыми крючками, а стерильными салфетками отграничивают операционное поле от кишечника. Далее делают поперечный разрез брюшины вдоль маточной пузырной складки (рис. 292). Тупым путем отодвигают книзу брюшину, а также мочевой пузырь настолько, чтобы обнажился весь нижний сегмент матки. Надлобковым зеркалом удерживают отодвинутый книзу мочевой пузырь вместе с нижним лоскутом брюшины. Затем осторожно, чтобы поранить плод, проводят продольный разрез длиной 10-12 см по растянутому нижнему сегменту матки (рис. 293). Некоторое затруднение возникает при извлечении головки. При предлежании тазовым концом плод извлекают за ножку. При черепных предлежаниях ассистент надавливает на дно матки (способствуя вставлению и прорезыванию головки), хирург вводит руку в разрез через нижний сегмент матки (рис. 294) и поворачивает головку таким образом, чтобы лицо было обращено вперед, в сторону раны (в крайнем случае головку извлекают с помощью ложки акушерских щипцов). По извлечении плода производят отделение и удаление последа. Если края раны кровоточат, предварительно тщательно обкалывают сосуды, применяя восьмиобразный кетгутовый шов. В процессе отделения последа родильнице внутривенно вводят 1 метилэргометрина или 1 мл окситоцина в стенку матки. По извлечении последа обследуют полость матки рукой или большой кюреткой и приступают к наложению швов. При зашивании швы накладывают в два этапа: (мышечно-мышечные), причем слизистая оболочка матки должна прокалываться (рис. 295). Далее производят перитонизацию. Место разреза матки можно закрывать брюшиной в два слоя (рис. 296, 297).

Рис. 292. Кесарево сечение в нижнем сегменте матки. Поперечный разрез через брюшину вдоль маточно-пузырной складки.

Рис. 293. Кесарево сечение в нижнем сегменте. Продольный разрез стенки матки.

Рис. 294. Кесарево сечение в нижнем сегменте. Введение руки в матку для извлечения плода.
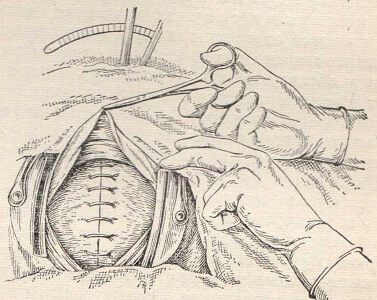
Рис. 295. Кесарево сечение в нижнем сегменте. На края разреза маточной стенки наложены узловатые швы (мышечно-мышечные).

Рис. 296. Кесарово сечение в нижнем сегменте. Перитонизация места разреза стенки матки (первый слой).

Рис. 297. Кесарево сечение в нижнем сегменте. Перитонизация места разреза матки (второй слой).
Вторая модификация истмического кесарева сечения
Модификация Занченко (1935) и Гусакова (1939). Брюшную стенку вскрывают обычным продольным разрезом ниже пупка. Висцеральную брюшину рассекают поперечно. Проводят небольшой поперечный разрез нижнего сегмента матки, который потом расширяют в поперечном направлении двумя пальцами обеих рук. Плод и послед извлекают рукой, накладывают швы на разрез маточной стенки (узловатые кетгутовые в один-два ряда). Производят перитонизацию места разреза и закрывают брюшную полость, как обычно (рис. 298).

Рис. 298. Кесарево сечение в нижнем сегменте матки. 1 - небольшой поперечный разрез через стенку матки; 2 - двумя пальцами, введенными в разрез, расширяют рану; 3 - рана расширена настолько, чтобы извлечение плода не вызывало затруднений; 4 - непрерывным кетгутовым швом соединяют края разреза брюшины.
Метод Дерфлера
Модификация истмического кесарева сечения, предложенная Doerflor (рис. 299), имела распространение в частности среди советских акушеров (К. К. Скробанский, В. А. Покровский, Л. А. Исаков и др.). Согласно предложению Doerflor, вскрытие брюшной стенки производят по linae alba с выведением матки через разрез наружу. Тщательно изолируют брюшную полость мягкими полотенцами. Ассистент в течение всей операции должен удерживать обеими руками в области шейки сзади нижний отрезок матки. Выше (на 1-2 см) и параллельно pi vesico-cervicalis производят горизонтальный разрез брюшины, которую захватывают пинцетом; затем производят поперечный, слегка дугообразный разрез маточной стенки; левой рукой осторожно выводят головку и туловище плода. Накладывают швы на разрез матки и закрывают брюшную полость, как обычно. Отрицательные стороны метода Дерфлера — необходимость большого разреза и выведения матки из брюшной полости.
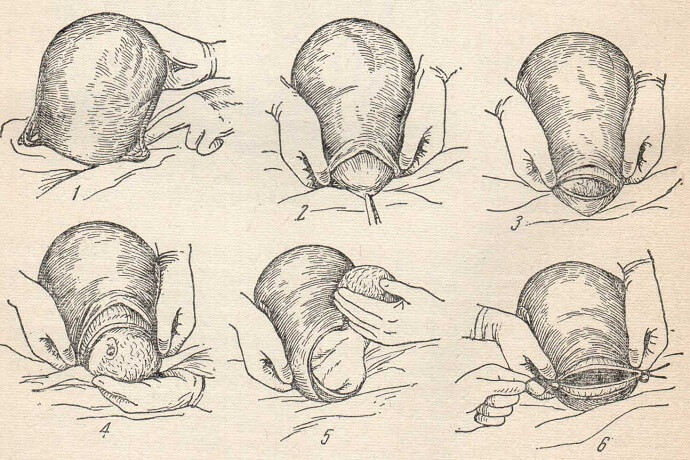
Рис. 299. Кесарево сечение. Модификация Дерфлера. 1 - выведение матки из брюшной полости; 2 - ассистент обеими руками обхватывает сзади нижний отрезок матки, нижний край разрезанной брюшины захвачен пинцетом; 3 - поперечный, слегка дугообразный разрез в области перешейка матки; 4 - выведение головки плода (левой рукой), положение рук ассистента прежнее; 5 - выведение туловища через разрез; 6 - шов на поперечный разрез стенки матки.
Модификация Дерфлера в «чистых» случаях дает хорошие результаты. Thomae (1942) после кесарева сечения по Doerflor отмечал 2,1% материнской летальности (редуцированная — 1,2%). Показатели Rossenbeck (1936) еще лучше: абсолютная летальность — 1,9%, редуцированная — 0,6 %. Сам Doerflor, приводя хорошие результаты в «чистых» случаях, рекомендовал свою модификацию в качестве лучшего метода и для «нечистых», сомнительных, в отношении инфекции. Его предложение встретило решительные возражения со стороны Winter, Najoks и ряда других авторов.
При инфицированном родовом канале у женщин ни один метод кесарева сечения в настоящее время не может считаться безопасным.
В настоящее время большинство современных акушеров, советских и зарубежных, отдают предпочтение ретровезикальному (истмическому) кесареву сечению (с поперечным разрезом), применяя поперечный разрез кожи и апоневроза. Его преимущества: опасность атонического кровотечения и инфицирования брюшной полости меньше (более надежная изоляция от излития околоплодной жидкости); легче зашивать разрез стенки матки; более удобна и совершенна перитонизация маточной раны; лучше и прочнее формируется рубец на стенке матки; реже в дальнейшем образуются брюшные сращения и реже встречаются разрывы матки по рубцу при последующих беременностях и родах; лучше, наконец, сохраняется трудоспособность женщины. Истмическое кесарево сечение (с поперечным разрезом) в настоящее время является операцией выбора.
На базе кафедры акушерства и гинекологии ЦИУ врачей применяют операцию кесарева сечения в нижнем сегменте матки, несколько модифицированную 3. Я. Гендон (1953). Сущность этой операции заключается в следующем: после рассечения в полулунном направлении висцеральной брюшины (пузырно-маточная складка) отсепаровывают ее на 3-3.5 см книзу и на 1 см кверху, избирают соответствующий участок в нижнем сегменте матки, осторожно в центре его производят скальпелем полу
лунный разрез длиною 3-4 см. На верхний и нижний края разреза под контролем 2 введенных в рану пальцев, отступя на 1 см от каждого края, накладывают по одной провизорной кетгутовой лигатуре. Лигатуры эти при зашивании нижнего сегмента матки способствуют симметричному восстановлению краев рассеченного нижнего сегмента. Затем под контролем введенных в полость матки двух пальцев левой руки разрез продолжают скальпелем или изогнутыми ножницами в полулунном направлении длиною около 12 см. При выполнении этого разреза ассистент перемещает надлобковое зеркало соответственно направлению разреза, чем обеспечивается необходимый зрительный контроль. При общепринятом методе после предварительно произведенного небольшого разреза нижнего сегмента матки в него вводят указательные пальцы обеих рук хирурга и движением их в стороны разъединяют края раны до «ребер» нижнего сегмента (П. В. Занченко, 1935), «до желательных размеров» (И. А. Гусаков, 1939), «до крайних точек периферии головки» (Л. С. Персианинов, 1967). Этот метод тупого расширения раны носит в большей или меньшей сте¬пени насильственный характер и проводимая аналогия тупого разъединения мышц нижнего сегмента с разъединением прямых мышц живота белой линии, как на это указывает Гепперт не отражает действительности. Не всегда удается при тупом разъединении стенки нижнего сегмента матки придать ей не только полулунное, но даже поперечное направление. Нередко направление переходит в дугообразное с вогнутостью кверху, в таких случаях края нижнего сегмента обращены глубоко вниз к истончен¬ному участку нижнего сегмента, и если при выведении головки произойдет надрыв краев раны с кровотечением из последней, то остановить его в глубине малого таза не всегда легко. Эти осложнения сдерживают некоторых акушеров от операции кесарева сечения в нижнем сегменте. Тупое разъединение мышц нижнего сегмента — это в определенной степени неуправляемое разъединение, так как отклонения при разъединении тканей в сторону зависят не только от пальцев хирурга, но и от структурных различий самих стенок нижнего сегмента и степени развернутости его. Отказавшись от тупого разъединения мышц нижнего сегмента матки и перейдя на острый путь рассечения их (Doerfler. 1929) в полулунном направлении и соблюдая необходимые положения при выведении головки плода, рана остается в пределах произведенного разреза. Хирургу легче и удобнее выводить головку плода, находясь с правой стороны роженицы.
В отдельных случаях акушеру все же приходится вынужденно идти на корпоральное кесарево сечение. Сюда относятся случаи, когда доступ к нижнему сегменту матки затруднен: при сращениях в нижнем сегменте, редко встречающихся случаях венозных расширений в области перешейка, предлежании плаценты и ее расположении на передней стенке нижнего сегмента матки, при преждевременной отслойке детского места, и, наконец, когда имеются указания на затрудненное выведение головки плода. Многие и в таких акушерских случаях применяют кесарево сечение в нижнем сегменте матки, другие предпочитают корпоральное кесарево сечение.
Э. Я. Гендон, отстаивая в этих случаях целесообразность корпорального кесарева сечения, предлагает во избежание осложнений несколько видоизменить технику операции. Сущность его предложения заключается в следующем. К концу беременности и в начале родов тело матки, как уже говорилось, отклоняется в сторону от центра, чаще вправо. Происходит так называемая dextralorsio uteri, что легко можно определить по расположению круглых маточных связок: при так называемом центрированном положении матки круглые маточные связки расположены симметрично, при отклонении ее в сторону (latero-torsio uteri) они лежат асимметрично. При их асимметричном расположении необходимо после вскрытия брюшной стенки вывести матку на среднюю линию. Расположенное ближе кпереди ребро отклоненной чаще всего вправо матки следует оттеснить вглубь брюшной полости, приблизив тем самым противоположное ребро кпереди. Это без труда удается сделать надавливанием на соответствующее ребро матки марлевым тупфером, захваченным в корнцанг. Таким образом, разрез матки при операции будет произведен по средней линии и ее передней стенки, а не эксцентрично, близко к ребру последней, что обычно сопровождается значительным кровотечением из маточной раны, а в дальнейшем, при наличии сращений, ведет к образованию неправильного положения матки.
Далее, мы знаем, что висцеральная брюшина, покрывающая матку, подвижна только в области пузырно-маточной складки (в нижнем сегменте). Переходя на тело матки, брюшина, будучи интимно связана с передней ее стенкой, неподвижна. При восстановлении рассеченного во время корпорального кесарева сечения участка передней стенки матки при наложении серозно-мышечных швов и стягивании их, серозный покров матки нередко надрывается. Образуются дефекты, лишенные серозного покрова. В результате создаются условия, благоприятствующие образованию спаек. Спаечный процесс в послеоперационном периоде нарушает правильное сращение послеоперационной раны на матке. Кроме того, наличие спаек с окружающими органами нередко приводит к elevatio uteri. Для предупреждения указанных осложнений 3. Я. Гендон предложил простое, доступное каждому акушеру-гинекологу мероприятие. Под висцеральную брюшину, покрывающую переднюю стенку матки, на месте предполагаемого разреза вводится в продольном на¬правлении на протяжении 11-12 см 0,25% раствор новокаина. Инфильтрированная брюшина выступает в виде продольного валика. Скальпелем строго изолированно (обособленно) брюшину рассекают, края ее тупо (марлевой «пуговкой», пропитанной стерильным вазелиновым маслом) отслаивают в обе стороны, на расстоянии около 1 см с каждой стороны. Кровотечения при этом не бывает. Затем производят разрез свободной от висцеральной брюшины передней стенки матки. После извлечения плода и последа рассеченную стенку матки зашивают в два этажа (первый — отдельными кетгутовыми швами, второй — непрерывными или 8-образнымп швами) и изолированно, без прокалывания мышечного слоя, восстанавливают ранее отслоенную висцеральную брюшину матки (непрерывный тонкий кетгутовый шов). Края брюшины легко и свободно сближают, тем самым достигается хорошая перитонизация. В этом (М. С. Малиновский, Ф. А. Сыроватко) могли лично убедиться, присутствуя на операциях повторного кесарева сечения: рубец на матке после первого кесарева сечения не определяется, отсутствуют какие-либо спайки между маткой, париетальной брюшиной и окружающими органами.
Одним из осложнений абдоминального кесарева сечения может быть возникновение послеоперационных грыж.
По имеющимся наблюдениям, грыжи белой линии живота после кесарева сечения возникают у 18% женщин, диастаз прямых мышц — у 49% женщин.
Г. Г. Церцвадзе рекомендует при диастазе прямых мышц живота, выявленном в процессе кесарева сечения с поперечным разрезом кожи и апоневроза, производить пластику последнего.
Для достижения этой цели, после ушивания париетальной брюшины и прямых мышц живота, на перерастянутый апоневроз накладывают отдельные узловатые шелковые швы. Апоневроз приподнимается наложенными на край его кохерами. Начиная от области пупка, вдоль белой линии, отступя от нее с обеих сторон на 2-3 см, делают вкол и выкол. Нити завязывают. Накладывают 7-8 таких швов сверху вниз до поперечного разреза апоневроза. Образуется «байтовая» складка апоневроза.
Затем, как обычно, послойно восстанавливаются ткани передней брюшной стенки.
Умение своевременно выявить показания к операции кесарева сечения, выполнить технически правильно, избирательно относясь к методике операции, условия, которыми должен обладать врач-акушер, ведущий роды.




