Новые методы лечения на курорте Сергиевские Минеральные Воды
Значительный удельный вес больных, страдающих патологией со стороны сердечно-сосудистой системы и, в частности, заболеваниями периферических сосудов, отражается и на значительном поступлении подобных больных для лечения на курорте Сергиевские Минеральные Воды. Поэтому, естественно, это влияет и на выбор новых методов лечения, которые частично внедрены и внедряются в практику курорта.
Совершенствование этих методов обусловлено не только значительным контингентом таких больных, но и неоднозначным лечебным эффектом, высокой социально- экономической значимостью. Внедрение в лечебную практику магнитотерапевтических установок способствовало получению положительных результатов. Требованием дня является научное обоснование применения магнитных полей, разработка схем и методик лечения, определение индивидуальной чувствительности человека к их воздействию, выработки объективных критериев в оценке полученных результатов лечения. С учетом литературных сведений, результатов лечения более 3000 больных заболеваниями периферических сосудов, данных экспериментальных исследований приводим описание клинико-биологического обоснования постоянных магнитных полей.
Связь метаболизма с генерацией электрических потенциалов в живых тканях несомненна, однако разные исследователи трактуют ее различно. Тем не менее на основе метаболического подхода наметилось сближение и даже совмещение положений мембранной и прото-плазматической концепций биологического электрогенеза. Вопрос заключается лишь в том, ограничивается ли роль метаболизма в возобновлении энергетического градиента протоплазматических структур реакции обмена сами являются одним из исполнительных звеньев рабочего механизма генерации потенциалов. Наиболее четко эти связи проявляются в условиях регионарной ишемии, которая достигается либо периферической артериальной окклюзией, либо дистальной венозной гипертензией. В условиях дистальной венозной гипертензии ведущим звеном является нарушение микроциркуляции, которое выражается в раскрытии артериовенозных шунтов и увеличении объема «транзитного кровотока» через ткань. Уместно вспомнить, что основным свойством сосудистой стенки микроциркуляторного русла является проницаемость. Будучи границей раздела, сосудистая стенка постоянно испытывает гидродинамические и физико-химические нагрузки. Через нее реализуется транспортная функция кровообращения, обеспечивается транскапиллярный обмен. Отсюда понятна строгая уравновешенность кинетических параметров микроциркуляторной системы. Отмечено, что в физиологических условиях транскапиллярный обмен обеспечивается главным образом диффузией веществ по градиенту концентраций поля, объемной фильтрацией. Однако в условиях парциальной венозной окклюзии и, соответственно, венозной гипертензии нарушаются адекватные отношения между величиной артериального притока и оттоком, меняется методика транскапиллярного переноса, возникают структурные изменения эндотелия и базальной мембраны капилляров, меняется агрегатное состояние экстравазальных пространств, трофика интерстициальной ткани, возрастает объем «транзитного кровотока». Изучение энергетических процессов в тканях при периферической артериальной окклюзии в одном случае, а также изучение кинетических параметров кислородного обмена при функциональных сдвигах микрососудистого отдела – в другом, позволяет составить представление о точках приложения действия магнитного поля в биосистемах.
Дистальная венозная гипертензия характеризуется развитием регионарной ишемии за счет возрастания «транзитного кровотока» и артериализацией венозной крови. При увеличении, магнитной индукции от 2,5 до 10 мТл увеличивается артерио-венозный сброс, происходит так называемая «централизация кровообращения», аналогичная той, которая развивается при действии на организм стрессорного раздражителя; уменьшается экстрацеллюлярный РОг на фоне параллельного ингибирования дегидрогенеза (ЛДГ, МДГ), что в итоге приводит к снижению тканевого электрогенеза (ОВП). Это неспецифическая защитно-приспособительная реакция организма на дестабилизирующее воздействие магнитного поля. Несомненно, вазомоторные и, следовательно, метаболические эффекты были бы выражены еще более значительно, если бы параллельно не развивалась реакция на магнитное поле, направленная на демпфирование сосудистых расстройств. В ее основе, как показали гистохимические исследования, дегрануляция мастоцитов и внутрисосудистый выброс гепарина, что вызывает дезагрегационный эффект и уменьшение адгезивных свойств крови, изменение ее текучести. Применение МП от 5 до 10 мТл способствует сохранению дезагрегационного эффекта, увеличению парциального давления кислорода в экстрацеллюлярном пространстве, что приводит к уменьшению или ликвидации регионарной ишемии и нормализации тканевого электрогенбза. Нормализуется активность цитоплазматических и внутри-митохондриальных дегидрогеназ, связанных с аэробиозом. Влияние ПМП на электрогенез такой недифференцированной полиморфной ткани, как рыхлая соединительная, проявляется главным образом за счет его первичного воздействия на вазомоторную активность микроциркуляции, что приводит к перепадам парциального давления кислорода в экстравазальном пространстве, к которым адаптирован спектр активности дегидрогеназ циклов Мейергофа-Эмбдема и Кребса.

Экспериментальные исследования по изучению энергетических систем, представленных калиевой-АТФазой мышечной ткани в условиях регионарной ишемии, а также исследования по изучению влияния ПМП малой индукции на эти же процессы показали, что ишемизация вызывает уменьшение электрогенетической активности ткани за счет снижения активности мембранных АТФаз; развившийся коллатеральный кровоток способствует пофазному восстановлению исходного уровня биоэлектрической активности за счет восстановления исходного агрегатного состояния ферментативных систем энергетических комплексов. Доказательством того, что именно раскрытие коллатерального кровотока, а, следовательно, и более оптимальная доставка кислорода к тканям вызывает восстановление исходной активности АТФаз, свидетельствуя о том, что при окклюзии магистральной артерии (нерегионарной) аналогичной реакции не отмечается, а происходит необратимое угнетение всех метаболических, а, следовательно, и энергетических процессов.
Исследование влияний ПМП различной магнитной индукции на электрогенез тканей в условиях нарушенного регионарного кровотока показало неоднородность оказываемого воздействия. ПМП магнитной индукции от 5 до 10 мТ способствует наиболее быстрому восстановлению регионарного кровотока, что подтверждается активированием мембранных АТФаз в ответ на достаточную доставку кислорода к тканям, его влияния на транскапиллярный обмен. Подтверждением того, что ПМП не оказывает прямого воздействия на АТФазную активность, является отсутствие динамики мембранных процессов в условиях интактной ткани.
Таким образом, точкой приложения действия ПМП с магнитной индукцией до 10 мТ в условиях регионарной ишемии является система микроциркуляции, которая опосредованно (через механизмы транспорта кислорода) воздействует на активность ферментативных систем мембранных энергетических комплексов.
ПМП от 20 мТ и более, а также от 5 до 10 мТ с большей экспозицией (до 20 минут и более), наоборот, замедляет процесс восстановления регионарного кровотока (за АТ шунтирующего эффекта) и, следовательно, замедляет процесс восстановления активности калиевой АТФазы. Следовательно, электрогенетическая активность тканей как не специализированной, так и специализированной, мышечной), реализуясь через активность ферментативных систем энергетических комплексов как клеточных мембран, так и протоплазмы клеток, определяется функциональным состоянием микроциркуляторной системы и транскапиллярным переносом, как системами, обеспечивающими доставку кислорода к тканям, во-первых, и во-вторых, влияние ПМП на электрогенетическую активность тканей происходит за счет его опосредованного воздействия через систему транскапиллярного обмена кислорода в микроциркуляторном русле на энзимы, катализующие реакции электрогенеза. А значит, ПМП обладает вазотропным эффектом на микрососудистом уровне. Если учитывать вазодилятационный эффект МП и то, что миорелаксация – пассивный процесс, можно допустить, что основной точкой приложения действия ПМП является нейрорефлекторное звено, регулирующее функциональное состояние микрососудистой сети и функцию транскапиллярного обмена и оказывающее, таким образом, опосредованное влияние на нейро-трофический контроль структурно-функциональных организаций тканей по принципу обратной связи через ферментативные системы энергетических структур клеток.
В практических целях, с учетом приведенных данных, могут быть использованы следующие положения:
- Постоянное магнитное поле следует рассматривать как физиотерапевтический фактор, обладающий достаточной биологической активностью.
- В условиях регионарной ишемии постоянное магнитное поле может быть использовано при посттромботической болезни отечной и отечно-болевой формах при облитерирующем эндартериите и атеросклерозе в стадии компенсации и продромы спастической формы.
- Неоправданным является применение магнитного поля при заболеваниях с выраженным вазодилятационным компонентом (варикозная и посттромботическая болезни, варикозная форма, ангиоматоз, гипотонические состояния и другие).
- Противопоказанным применение магнитного поля следует считать при следующих состояниях: при беременности, острых инфекционных заболеваниях, при нарушениях функции сенсомоторных зон, гипотонии, заболеваниях, сопровождающихся недостаточностью кровообращения, геморрагических синдромах, при непереносимости и извращенности реакций на действие магнитных полей, тяжелой черепно-мозговой травме применяемый уровень магнитной индукции составляет от 1 до 10 мТл.
В процессе использования магнитных полей следует учитывать воздействия таких внешних факторов, как влажность, барометрическое давление, температура окружающего воздуха. В связи с этим физиотерапевтические кабинеты и отделения должны быть оснащены соответствующей регистрационной метрологической аппаратурой. Основные требования к лечебно-профилактическим мероприятиям по применению МТ указаны в методических рекомендациях Министерства здравоохранения РСФСР «Гигиена труда и профилактика неблагоприятного действия магнитных полей на работающих» и «Предельно допустимые уровни воздействия постоянных магнитных полей при работе с магнитными устройствами и магнитными материалами» (1973). Они сведены к следующему:
- Магнитные устройства в общих помещениях необходимо распределять друг от друга на расстоянии 1,5-2 м.
- Работу на магнитных устройствах следует производить при магнитной индукции для рук не более 50 мТл, а для других частей тела - 30 мТл. При непрерывном воздействии суммарная продолжительность не должна превышать 2,5 часа.
- Пульт управления магнитным устройством должен находиться в зоне с минимальной магнитной индукцией, не превышающей 10 мТл.
- Помещения, где установлены и работают магнитные устройства, должны быть обеспечены хорошей приточно-вытяжной вентиляцией, оборудованы кондиционерами с влажностью окружающего воздуха не более 40-50%.
- Лица, работающие на магнитных устройствах, должны привлекаться на профилактические медицинские осмотры один раз в два года.
- Медицинскими противопоказаниями к работе на магнитных устройствах являются: непереносимость и неадекватность восприятия магнитного поля, гипотонические состояния, органические заболевания внутренних органов с расстройством их функции и выраженной вегетососудистой дисфункцией, неврозами и неврозоподобными состояниями.
- При появлении симптомов передозировки магнитного поля на организм необходимо провести соответствующие лечебные мероприятия, направленные в первую очередь на восстановление вегетативной иннервации. Ранними признаками нежелательного воздействия ПМП являются нейрососудистые нарушения в области кистей рук, гипотонические состояния, вегетоцеребральные дистонии. При выявлении подобных симптомов сотрудник должен быть освобожден от работы до 1,5-2 месяцев и направлен на лечение с применением медикаментозных средств. Расстройства, развивающиеся под влиянием магнитного поля, носят неспецифический функциональный характер.
С целью количественного подтверждения результатов влияния ПМП на микрососудистое русло целесообразно использование следующих методик: полярография, совмещенная с редоксометрией и оксигемометрией, а также изучение компонентов транскапиллярной перфузии по венозному градиенту для белка.
Утром, до приема пищи, методом пункции из вены больной нижней конечности производят забор 5,0 мл крови. «Редокс-потенциал» крови исследуется стандартным электродом ЭТПЛ-0,1 м в паре с хлор-серебряным полуэлементом на РН-метромилливольтметре типа «РН-340» с входным сопротивлением свыше 500 Ом по методике, изложенной в аннотации к прибору, или с помощью универсального йонометра. После десятиминутного центрифугирования крови исследуется плазма. Регистрация проводится тем же электродом и в той же последовательности. Измерение «редокс-потенциала» ткани осуществляется платиновым электродом с воспринимающей торцовой поверхностью диаметром 0,1 мм. В ряде обследований использовался сконструированный в клинике универсальный полярографический датчик, позволяющий производить регистрацию «редокс-потенциала», а в случае наложения внешней ЭДС – одновременно и полярографические исследования. Калибровочную капсулу использовали как измерительную, что делало возможным измерение напряжения кислорода в жидких биологических средах. Кровь для изучения напряжения кислорода забирается из артерии и вены больной нижней конечности, как правило, во время проведения флебографии. Для определения парциального давления кислорода используется зеркальный гальванометр типа М-95, а для определения содержания оксигено-глобина венозной и артериальной крови — оксигемометр типа «057». Исследование осуществлялось согласно инструкции, приложенной к прибору. Показания, полученные в микроамперах с помощью специальной таблицы прилагаемой к прибору, переводятся в проценты.
Натощак, методом пункции проводится забор крови локтевой вены и вены пораженной нижней конечности в количестве 10 мл. Кровь обеих пробирок набирается в гематокритные капилляры до отметки «100», конец капилляра закрывается резиновым колпачком и устанавливается в центрифугу. Определяется гематокритное число. Пробирки с кровью центрифугируются для получения плазмы и подсчета ее количества. Содержание белка определяется методом фотоколлориметрии. Затем путем сравнения показателей гематокрита и содержания белка вычисляется степень фильтрации жидкости и проникновение белка через стенку капилляров. Расчет проводится по формуле Лендиса на 100 мл крови. Определение ионного состава крови осуществляется методом пламенной фотометрии.
Метод радионуклидной диагностики
Тканевой кровоток регистрируется на универсальной радио диагностической установке, снабженной сцинтилляционными датчиками. Радиоактивное соединение (натрий меченый 1 ) активностью 15-25 мккюри в количестве 0,1 мл вводится подкожно на уровне первого межпальцевого промежутка. Датчик устанавливается над местом введения радиоактивного соединения для определения времени полу-резорбции изотопа.
Мышечный кровоток изучается с помощью той же установки. Больному в горизонтальном положении, на спине, тонкой иглой внутримышечно в область медиальной поверхности верхней трети голени вводят радиоактивное соединение (натрий меченый) активностью 10-15 мКм в количестве 0,2 мл. Над местом введения устанавливается сцинтилляционный датчик и рассчитывается период полурезорбции. Количественные показатели приведены в специальных руководствах.
Биомикроскопия
Исследование осуществимо с помощью или капилляроскопа марки М-70А, или с помощью
микроскопа. Нога пациента устанавливается на специально сделанную подставку. За 3-5 минут до исследования на область околоногтевого валика пальца ноги для просветления эпидермиса (область лимба ногтевой пластинки) наносятся 2 капли вазелинового или кедрового масла. Исследуемая область устанавливается под окуляр капилляроскопа и вращением макро- и микровинта подбирается необходимый уровень исследования.
Клинико-морфологические изменения, возникающие при воздействии ПМП, магнитной индукции от 1 до 10 мТл
Под влиянием ПМП стабилизируется белок в микро-циркуляторном ложе. Уменьшается количество капиллярного фильтрата и потеря белка (4,90±0,25 мл, 1,6±0,22%). Создается в микрососудах нормальное коллоидно-осмотическое давление, способствующее ликвидации отека. Увеличение ионов натрия в крови больной нижней конечности (147,34 ±0,62 ммоль/л) свидетельствует об активации «натриевого насоса». Ионы натрия, поступая в кровь, увлекают за собой внеклеточную жидкость. Параллельно с этим существенно менялся тканевой метаболизм. Различаются два рода влияния ПМП на тканевой метаболизм: опосредственное – путем улучшения соотношения тканевой метаболизм/тканевая перфузия, (и непосредственное – через влияние ПМП на интенсивность электронного переноса в метаболизирующих системах).
Снижается артериализация венозной крови, уменьшается ее оксигемоглобин (41,14± 1>9%), но не в результате насыщения крови кислородом, а вследствие улучшения микроциркуляции, поскольку капилляроскопически наблюдали улучшение капиллярного кровотока; наличие красного фона, одиночное или групповое их расположение, хорошая дифференциация капилляров, непрерывный в них ток крови. Значительно увеличиваются мышечный и тканевой кровотоки (5,83±0,26 и 10,7±0,20 минуты), свидетельствующие об активности капиллярного кровообращения. Ноомализация «редокс-потенциала» крови плазмы, ткани (106,21+0,51; 40,11 ±0,22; 88,14±0,26) указывает на более интенсивную утилизацию кислорода и активизацию «тканевого дыхания».
Таким образом, под влиянием ПМП улучшаются транспортные характеристики терминального кровообращения, которые реализуются в гипероксический сдвиг внеклеточного сектора, что благотворно отражается на метаболической активности тканей.
Клинические изменения, возникающие при воздействии ПМП, малой магнитной индукции, подтверждаются экспериментальными данными. Для всех изученных органов (печени, почки, селезенки, кишечника, сердца) характерны также реактивные изменения: расширение микрососудов и увеличение проницаемости сосудистой стенки, изменение синтеза ДНК и РНК, изменение белкового метаболизма, дегенеративные изменения, не выходящие за уровень адаптационных реакций. Наибольшее расширение сосудов отмечено в печени, почках, селезенке. В кишке и в сердце — умеренное. Сосудистая реакция в печени, почках и селезенке сохраняется в течение 12-15 суток после прекращения действия ПМП, а в сердце и кишечнике – 5-10 суток. Наибольшая реакция сосудов во всех органах наступает через 3-5 суток после прекращения действия ПМП, независимо от количества сеансов. Более выраженную сосудистую реакцию вызывает одно воздействие ПМП в 1 и 2,5 мТл. Увеличение количества сеансов существенно не влияет на степень выраженности сосудистой реакции. Однако длительность расширения сосудов находится в прямой зависимости от количества сеансов, ПМП в 5 и 10 мТл вызывает меньшее расширение сосудов. ПМП способствует повышению проницаемости сосудистой стенки, в связи с чем в печени, почках, кишечнике обнаруживаются микроочаги кровоизлияний диапедезного характера, периваскулярная инфильтрация. В субкапсулярном пространстве почечных телец и просвете проксимального и дистального отделов нефрона появляется белок. Увеличение интенсивности ПМП усиливает эту реакцию, в то время как увеличение количества сеансов не приводит к существенным изменениям. Дегенеративные изменения в органах связаны с первыми сеансами ПМП, появляясь на высоте сосудистых реакций. Наряду с дегенеративными изменениями в органах имело место и усиление регенераторных процессов, что свидетельствует об адаптации организма в условиях продолжающегося действия ПМП.
ПМП вызывает изменение синтеза ДНК, лежащего в основе пролифераций клеток. Увеличение количества сеансов и магнитной индукции ПМП вызывает более длительное угнетение синтеза ДНК и более позднее восстановление, которое происходит через 10-20 суток после прекращения действия ПМП. Исключение составляет десятикратное действие ПМП, когда через 1-2 часа после 10 сеансов резко возрастает индекс меченых тимидином – Н3 ядер в печени, почках и кишечнике. Степень угнетения от ПМП находится в прямой зависимости от интенсивности и количества сеансов ПМП.
Патологические изменения, вызванные действием ПМП, являются обратимыми. При однократном действии сосудистая реакция, синтез ДНК, РНК, белковый метаболизм восстанавливаются через 10-15 суток. Увеличение количества сеансов и интенсивности ПМП ведет к удлинению сроков восстановления, которое происходит через 20-25 суток в печени и почках, через 8-10 суток в сердце и кишечнике. Длительное применение ПМП вызывает адаптацию организма к его действию, о чем свидетельствует менее выраженная сосудистая реакция в органах, меньшее угнетение синтеза ДНК и РНК, а также способность к регенерации, несмотря на продолжающееся его действие.
Таким образом, при воздействии магнитным полем меняется сосудистая проницаемость, что приводит к увеличению числа активно функционирующих капилляров на единицу объема ткани, повышению парциального давления кислорода в экспериментальном объеме, увеличению внеклеточного редокс-потенциала, усилению внутри- сосудистой миграции экстравазата, возникновению декомпрессирующего эффекта, ослаблению или исчезновению «сладж-синдрома». Клинически это проявляется в противовоспалительном трофотропном и регенеративном эффектах.
Методика определения схемы лечения постоянным магнитным полем
Применение постоянного магнитного поля в комплексном лечении больных с заболеваниями периферического кровообращения конечностей сопряжено с индивидуальной чувствительностью больного к данному фактору и длительностью его воздействия. В основу методики заложен принцип изменения гистогематической проницаемости в микрососудистом русле и степень выраженности сосудистых реакций. При разработке данной методики учитывалось следующее:
- ПМП в 1 и 2,5 мТл вызывает наибольшее расширение микрососудов, выраженную, хотя и кратковременную, стимуляцию синтеза ДНК при незначительном угнетении белкового метаболизма. Магнитное поле в 5 и 10 мТл способствует возникновению тех же проявлений, но в меньшей степени выраженности. Постоянные магнитные поля от 10 до 25 мТл способствуют развитию микрососудистой дистонии и неадекватной гистогематической проницаемости.
- В условиях регионарной ишемии ПМП от 1 до 10 мТл изменяет проницаемость сосудистой стенки, способствует нормализации транскапиллярного обмена, обладая выраженным трофическим действием.
- Длительное применение ПМП (16-20 процедур) приводит к адаптации организма к действию поля при незначительно выраженных сосудистых реакциях. Повышение интенсивности ПМП ведет к усилению дегенеративных изменений в тканях, которые носят обратимый характер.
Учитывая, что ПМП оказывает действие на микро-сосуды, изменяя объем функционирующих капилляров и их кровенаполнение, мы применили для регистрации сосудистых реакций бесконтактный оптический резистор, построенный по принципу фотопигментометра. Его принципиальная схема приведена на рис. 1. Измерительная часть прибора собрана по мостовой схеме и питается стабилизированным напряжением от сети переменного тока в 220 вольт. Измерительный реохорд моста имеет градуировку от 0 до 100%. Момент баланса моста определяется по нулевому положению стрелочного индикатора. Установка прибора на 100% производится по белой образцовой отражательной поверхности рукоятками «установка 0» и «чувствительность», В качестве источника света применена лампа накаливания, питающаяся стабилизированным током. Для приема светопотока использован фоторезистор, изменяющий свое сопротивление в зависимости от освещенности. При установке датчика к исследуемой поверхности отраженный световой поток изменяет сопротивление фоторезистора, и мост выходит из равновесия.
Рукояткой реохорда восстанавливают равновесие моста и снижают показания по шкале прибора. Установленный на фоторезисторе красный светофильтр продает с поверхности в основном красные тона. Поэтому показатели фотопигментометра зависят от состояния капиллярного русла. В норме, по данным биомикроскопии, капилляроскопический фон, как правило, красный или бледно-розовый. При регионарной ишемии фон мутный, с темно-красным или цианотичным оттенком тканей, со значительным уменьшением количества функционирующих капилляров за счет нарушений трофики. Максимальное значение фоторезистора соответствует оптимальному состоянию микрососудистого русла. Измерение оптических свойств кожи осуществляется в относительных единицах поглощения света. Преимуществами данного метода являются быстрота и простота выполнения, высокая информативность, отсутствие механического влияния на ткани и безвредность для пациента.
Определение биотропных характеристик постоянного магнитного поля должно начинаться с определения степени выраженности сосудистых реакций. С этой целью исследование проводится следующим образом. В условиях биофизической лаборатории при постоянном внешнем оптимальном температурном режиме, с учетом изменения влажности и барометрического давления, в течение 20-25 минут достигается адаптация больного к условиям внешней среды. С помощью фотопигментометра производится регистрация исходных показателей поглощения света в области тех тканей, которые в последующем будут подвергнуты воздействию постоянного магнитного поля. Далее производится воздействие на ткани ПМП в 2,5 мТл в течение 5 минут с последующей регистрацией фотопигментометрических показателей в областях, ранее подвергнутых изменению. Результатами многократных исследований выявлено, что при обычных реакциях микрососудистого русла отмечается постепенное повышение процента поглощения света до минут, затем в течение 3 минут показатели не меняются и лишь в последующем наблюдается тенденция к их снижению.
Реакции микрососудистого русла на действие ПМП неоднозначны. В одних случаях они ускорены, в других – замедлены. При быстрых реакциях фотопигментометрические показатели достигают своего максимума менее, чем за 7 минут, при более коротком промежутке времени возвращаются к исходному уровню. При замедленных сосудистых реакциях удлиняется время достижения максимального эффекта (более 8-10 минут) – при крайне медленном возвращении к исходному уровню. С учетом сказанного, выделяя три степени выраженности сосудистых реакций (обычная, ускоренная и замедленная) определяются параметры магнитного поля. При обычной реакции оправдано применение постоянного магнитного поля в 2,5-5 мТл, при ускоренной реакции – в 5-10 мТл, при замедленной – в 2,5 и менее мТл.
Длительные клинические наблюдения показали, что лечебный эффект от действия ПМП при выбранной магнитной индукции зависит от времени проведения процедуры и длительности воздействия.
Приводим схемы зависимостей лечебного эффекта при магнитных индукциях в 2,5-5-10 мТл от длительности разового воздействия и курса лечения (рис. 13-16).
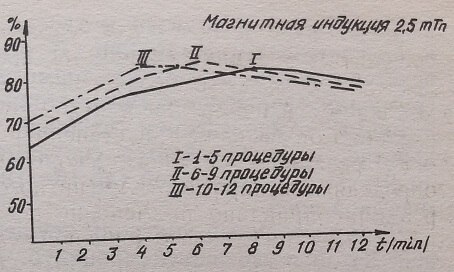
Изменение фотопигментометрических показателей по длительности эффекта при магнитной индукции в 2 мТл
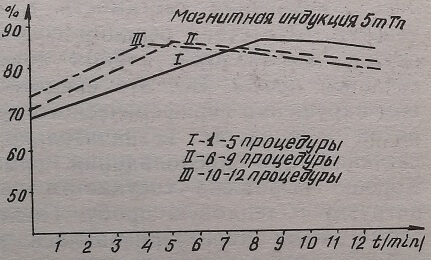
Изменение фотопигментометрических показателей по длительности эффекта при магнитной индукции в 5 мТл
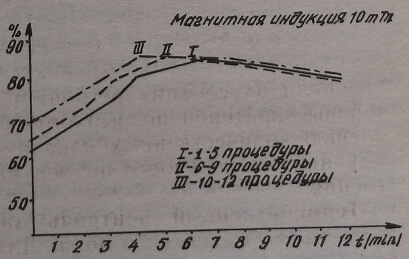
Изменение фотопигментометрических показателей по длительности эффекта при магнитной индукции в 10 мТл
С учетом необходимости достижения той или иной степени кровоснабжения органа и тканей в условиях регионарной ишемии длительность курса магнитотерапии определяется задачами комплексного лечения больных.
Если суммировать результаты наблюдений по длительности и количеству процедур, то можно составить рабочую схему. Из графика видно, что при пятикратном ежедневном воздействии ПМП наиболее приемлемой является разовая процедура от 6 до 8 минут, при девятикратном – от 5 до 6 минут, при двенадцатикратном курсе лечения – в течение 4 минут, то есть удлинением курса лечения сокращается время разового воздействия.
Таким образом, врач, определив степень реактивности сосудистой системы на воздействие постоянного магнитного поля в условиях регионарной ишемии, имеет объективные критерии по выработке схемы лечения и определению количественных показателей уровня магнитной индукции, длительности процедуры и продолжительности лечения.
Термовизионный контроль за лечебным действием постоянного магнитного поля
Для объективного определения исходного состояния ишемизированных тканей конечности и результатов физиотерапевтического лечения ПМП оправданным является применение термографического метода исследования. Метод прост, доступен в условиях курорта, нетравматичен, безопасен для больного, информативен при высокой пропускной способности. Среди отечественных термовизоров следует назвать термографы «Рубин-МТ», «Рубин-2», термовизор «Янтарь» и другие. Для получения количественных результатов термографии уместно применение методики регистрационной микро- фотометрической термографии.
Термовизионное (термографическое) исследование производится в специально оборудованной комнате, имеющей площадь около 15 м2. Для исключения внешних воздействий электромагнитных волн применяется сплошное экранирование индукции. Больной находится в кресле в течение 20 минут в расслабленном состоянии. В процессе исследования ведется запись некоторых термограмм: исходная, нагрузочная (движение в голеностопном суставе в течение 5 минут) с проведением тепловой пробы (исследуемая конечность обкладывается сосудами с водой, нагретой до 40-41 °С).
Термовизионный контроль осуществляется после первой, пятой и последней процедур. Для примера приводим несколько термограмм. На термограммах больного с отечной формой посттромбофлебитической болезни обеих нижних конечностей после первой процедуры отмечались пониженная светимость в области пораженного участка, отсутствие реакции сосудов на мышечную нагрузку, выраженная атония сосудов при проведении тепловой пробы. Все это свидетельствует о значительном нарушении периферического кровообращения. После пятой процедуры незначительно расширились поля свечения при преобладании гомогенно-серного фона. Хорошо выражена сосудистая реакция на мышечную нагрузку и тепловую пробу. После десятой процедуры термограмма характеризовалась выраженной сосудистой реакцией на тепловую пробу и мышечную нагрузку. Увеличились поля свечения, определились четкие границы его участков. Все это свидетельствует об улучшении периферического кровообращения и о положительном терапевтическом эффекте ПМП.
Таким образом, термовизионный метод позволяет объективно и достоверно оценить состояние микрососудистого русла в процессе лечения ПМП. Простота, необременительность для больного и безвредность дают возможность рекомендовать регистрационную микрофотометрическую термографию как объективный количественный метод оценки эффективности действия МП.
Из сказанного следует, что постоянное магнитное поле малых магнитных индукций обладает биологическим лечебным действием и может рассматриваться как один из физиотерапевтических факторов. Определение исходного уровня регионарной ишемии и контроль за действием ПМП осуществлены методом термографического исследования.
Важно отметить, что максимальный эффект с каждой последующей процедурой постепенно сокращается и к 10-й процедуре «временный пик» наступает на 4-й минуте. Выявлена зависимость между выраженностью патологического процесса и временем получения максимального эффекта: чем значительнее патологические изменения на конечности, тем больше времени необходимо для получения оптимальной точки, которая для каждого больного индивидуальна и находится в пределах 5-7 минут. На основании полученных данных выделены группы больных: с вялой, умеренной и повышенной реакциями микрососудистого русла. Проведенные исследования показали, что ПМП до 5, 10 мТл оказывают примерно одинаковое воздействие, с небольшими вариациями получения «максимального эффекта» (1-2 минуты). Однако, учитывая экспериментальные исследования, следует применять в клинической практике ПМП от 2,5 до 6 мТл, так как сосудистая реакция при этом наиболее выражена, отсутствуют патологические изменения, происходит быстрое восстановление клеток до нормы, процессы адаптации менее выражены, нет коммулятивного эффекта. В заключение следует отметить, что точкой приложения действия ПМП при его применении является микрососудистое русло. Нельзя широко варьировать параметрами поля, необходимо соблюдать в этом принцип сбалансированности и целенаправленности воздействия ПМП в зависимости от выраженности патологического процесса и индивидуальной чувствительности больного к ПМП.
С момента создания первых лазеров прошло чуть более 20 лет. Однако в настоящее время трудно найти
такую отрасль науки, где бы не применялось лазерное излучение. Довольно широко оно применяется и в медицине. Создание газовых лазеров – источников излучения с малой выходной мощностью – дает надежду на поиск эффективных средств терапии без применения лекарственных препаратов. До последнего времени применялись мощные лазерные источники (в основном рубиновые) для лечения некоторых заболеваний, теперь начато применение лазерного излучения слабой интенсивности. Последнее, по мнению многих авторов, не способно вызывать поражение тканей, но оказывает стимулирующее влияние на регрессирующее течение некоторых патологических процессов.
Важными, с нашей точки зрения, были исследования по применению этого метода лечения при трофических расстройствах нижних конечностей. До применения лазерного излучения у данной группы больных применялись масляно-бальзамические повязки по Вишневскому, повязки с гепариновой мазью, бактерицидная губка, растворы протеолитических ферментов, фибринолизин, плазмин и др. Благотворное влияние на заживление трофических язв оказывали криотерапия, вакуум-терапия. При наличии язв стафилококковой этиологии применялись стафилоиммуноцидные препараты, обладающие бактерицидными и иммуногенными свойствами. Длительность лечения составляла от 30 до 60 дней. В тех случаях, когда лечение не было эффективным, некоторым больным делали пересадку кожи.
В настоящее время имеются данные о положительном действии лазерного излучения при данной патологии (А. М. Антонов, Р. А. Чаидзе, 1976, У. Я. Богданович, А. И. Гордеева, Е. Е. Краснощекова, 1976). Метод лечения лазерным излучением, активно внедряемый в настоящее время на курорте, был сначала широко внедрен нами во флебологическом центре клиники госпитальной хирургии. Лечение проводилось больным с двумя формами посттромбофлебитической болезни нижних конечностей. Все они условно были разделены на 2 группы. 1-я группа – больные с отечными формами заболевания. У пациентов имелись значительные отеки, обширные индуративные изменения, гиперпигментация, дерматиты, экземы. 2-я группа – больные с отечно-язвенной формой. Язвы были размером от 2 до 15 см2 при длительности их существования от 5 до 20 лет. Большинство больных по несколько месяцев в году находилось в нетрудоспособном состоянии, не имея эффекта от проводившейся консервативной терапии.
Начиная лечение, мы ставили перед собой задачу выяснить состояние микроциркуляторного русла, попытаться объяснить биологическое действие лазерного излучения, разработать методику лечения. В клинической практике, для местного физиотерапевтического воздействия, применялся гелио неоновый лазер ЛГ-75 с длиной волны 0,6328 А°, мощностью 40 Вт. Лазерный луч направлялся на пораженный участок через рассеивающую линзу. При наличии язв количество сеансов было 20, у остальных больных 12. Число полей облучения было различное, однако диаметр поля был постоянен и равнялся 6 см. Первые два сеанса экспозиция составляла не более 30 секунд, что зависело от выработки биодозы. Дальнейшая экспозиция была в течение 2 минут, при наличии язв – 3 минуты. Контроль за лечением осуществляли, применяя термовидение, электротермометрию, фотопигментометрию, реовазографию. Тщательным образом изучался транскапиллярный обмен.
Наиболее ранними проявлениями положительного действия лазерного излучения были субъективные ощущения больного. После 2-3 сеансов значительно уменьшались отеки и боль, зуд прекращался или носил менее интенсивный характер. Язвенная поверхность после 5 сеансов покрывалась струпом без отделяемого, наблюдалась быстрая эпителизация язвенного дефекта без образования рубцов. Важно отметить, что больной находился в процессе лечения без повязки.
Переходя к оценке полученных результатов, необходимо отметить, что наиболее объективным методом, позволяющим судить о положительном влиянии лазерного излучения, явилось термовидение, которое осуществлялось на отечественном термовизоре «Рубин». На термограммах до лечения у больных отмечалась выраженная дисфункция сосудов, вялая реакция на мышечную нагрузку и тепловую пробу. Не было четкого разделения полей затемнения и свечения. Обычно пораженный участок имел гомогенный светло-серый оттенок. Все это подтверждало значительное нарушение периферического кровоснабжения в целом и микрососудистого русла в частности. Термография проводилась перед лечением, после 5-го и последнего сеансов. Наиболее оптимальные результаты получены после 12-го, а при наличии язв после 20 сеансов. На термограммах пораженный участок принимал обычный нормальный фон. Появлялась четкая реакция сосудов на мышечную нагрузку и тепловую пробу, прослеживался четкий сосудистый тонус, что свидетельствовало об улучшении кровоснабжения в зонах микроциркуляции. Термография позволяла контролировать состояние периферического кровоснабжения в процессе всего лечения, что было удобно для выработки биодозы.
Одновременное измерение температуры в пораженных участках нижней конечности подтверждало данные об улучшении кровоснабжения в микрососудистом русле. Отмечалось повышение температуры на 1-1,5°С.
Одним из проявлений нарушения микроциркуляции при хронической венозной недостаточности является гиперпигментация участков кожи, пораженной нижней конечности. Гиперпигментация возникает вследствие нарушения проницаемости капилляров, когда элементы крови выходят непосредственно в ткань. Количественная оценка степени пигментации велась на фотопигментометре. Фотопигментометрия осуществлялась в шести точках голени, где наиболее резко выражена гиперпигментация. В норме средний уровень пигментации на голени составляет 10,8+32%. До лечения у больных уровень пигментации составлял в среднем 19,24+0,46%, после лечения – 14,26+0,38%.
У больного в процессе лечения уменьшается или исчезает пигментация. Видимо, лазерный луч, поглощаясь меланином, разрушает гемосидерин, тем самым улучшает пигментный обмен (П. Р. Чекуров, 1976).
Изучение транскапиллярного обмена проводилось с помощью предложенного нами вено-венозного градиента (Б. Н. Жуков, Л. А. Труфанов, С. М. Мусиенко, 1976). Определение вено-венозного градиента для естественных компонентов плазмы показало, что наиболее значительное нарушение транскапиллярного обмена наступало у больных с отечной и отечно-язвенной формами посттромбофлебитической болезни.
Количество капиллярного фильтрата составляло 10,47+2,1 мл, потеря белка – 0,36± 0,2%. Увеличивалась проницаемость микроциркулярного ложа для белка. Вследствие выхода белка из венозной части микрососудов снижалось коллоидно-осмотическое давление в этой зоне, что в условиях существующей
гипертензии способствовало резкому возрастанию в процессе фильтрации жидкости из сосудистого ложа в ткань. В результате ухудшалась трофика тканей, создавались условия для развития интерстициального отека, нарушались микроциркуляция и транскапиллярный перенос. Наступала неадекватная компенсация венозной гипертензии – открытие артерио-венозных шунтов. Были обнаружены два разнонаправленных процесса: один – целесообразный, выражающийся в шунтировании крови — декомпрессирующий эффект, и другой – патологический, тоже в результате шунтирования – редуцирующий эффект, поскольку ткань оказывается частично выключенной из терминального кровотока. После курса лазерной терапии количество капиллярного фильтрата составляло 5,1 ±1,014 мл, а потеря белка сведена к минимуму. Сохранялся и стабилизировался белок, а это не могло не отразиться на величине онкотического давления в микрососудах, что в свою очередь создавало предпосылки для усиленной реинфузии. Объективно это выражалось в значительном уменьшении отека пораженной нижней конечности.
Все это в конечном счете способствовало эффективному транспорту кислорода к метаболизированной ткани и более адекватному включению механизмов утилизации кислорода.
Исследование периферического кровоснабжения при хронической венозной недостаточности с помощью реовазографии является достаточно объективным тестом. При качественной оценке реограмм особое внимание уделяется форме кривой, регулярности волн, характеру подъема и спуска, наличия и выраженности дополнительных волн. Наибольшее значение имеет оценка реографического индекса.
При изучении реовазографии до лечения у всех больных констатировано снижение регионального кровотока. Амплитуда реографического индекса снижена более чем в два раза, отмечается уменьшение высоты реографической кривой, а также отсутствие осцилляторных колебаний. После лазерной терапии все показатели значительно улучшались.
Таким образом, лечение ОКГ представляется эффективным средством консервативной терапии. В два-три раза сокращается срок госпитализации и реабилитации больных. В среднем больные находились на стационарном лечении в течение 12-20 дней. Лазерная терапия открывает возможность проведения целенаправленного радикального лечения в более ранние сроки.




