Кесарево сечение: общие сведения
Кесаревым сечением называется операция, при которой хирургическим путем вскрывают беременную матку и из нее извлекают плод со всеми его добавочными эмбриональными образованиями.
Операция кесарева сечения была известна в глубокой древности. В России первое кесарево сечение с благоприятным исходом для матери и плода сделал Г. Ф. Эразмус в 1756 г.
В первое время и в доасептическую эпоху кесарево сечение — это «отважное хирургическое действие» — давало почти абсолютную материнскую смертность и внушало женщинам ужас. В целях снижения материнской смертности было предложено после операции кесарева сечения удалять матку (ампутация, resp. экстирпация). Г. Е. Рейн в 1875-1876 гг. показал в эксперименте на животных, что удаление матки не является смертельной операцией. В 1876 г. Порро предложил свою модификацию кесарева сечения (удаление матки и вшивание ее культи внебрюшинно, в нижний угол раны). В дальнейшем, с наступлением эры антисептики и асептики, проблема кесарева сечения как акушерской хирургической операции получила должное освещение и применение.
Откуда операция получила свое название? Термин «кесарево сечение» (sectio caesarea) одни связывают с именем Юлия Цезаря, который по преданию был извлечен из матки путем ее сечения. В. С. Груздев дает другое объяснение. По его мнению, операция получила свое название потому, «что предписание производить ее в известных случаях (на умершей) вошло в кодекс древнейших римских законов, составление которых приписывается римскому царю Нуму Помпилию». По В. С. Груздеву, правильнее называть операцию не кесаревым сечением (sectio caesarea), а царским сечением (sectio regia).
Некоторые считают, что термин «кесарево сечение» ничего общего со словом «кесарь» не имеет. Скорее он происходит от двух латинских слов, имеющих одно и то же значение (тавтология): «secare» (резать, рассекать) и «coedere» резать). Дети, извлеченные через разрез живота, назывались «caesones», т. е. родившиеся «ad utero caeso» (Плиний).
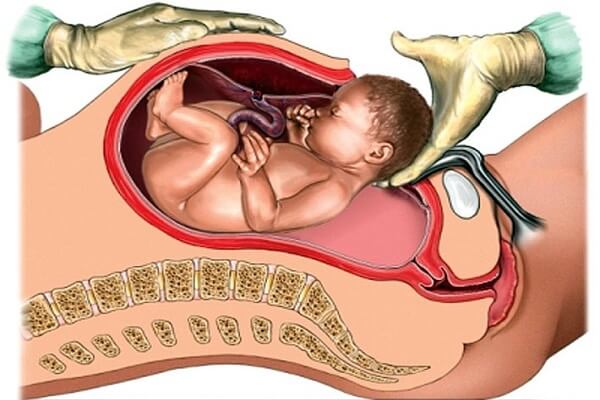
В истинном смысле слова под термином «кесарево сечение» следует понимать родоразрешение абдоминальным путем. Беременную матку вскрывают, обходя естественный путь (через цервикальный канал): вскрывают брюшные стенки, как при всяком другом чревосечении, а затем полость матки. Название «кесарево сечение» стали применять и в тех случаях, когда матку вскрывают per vaginam; естественный путь через шеечный канал сохраняется, но расширяется за счет рассеченного нижнего сегмента матки.
Первый способ оперирования называется абдоминальным кесаревым сечением (sectio caesarea abdominalis), второй — влагалищным кесаревым сечением (sectio caesarea vagi' nalis).
Абдоминальное кесарево сечение
Показания к абдоминальному кесареву сечению
Классифицировать показания к применению кесарева сечения — задача трудная. Эти показания и до сих пор не имеют четко очерченных границ. А между тем для акушера, тем более для начинающего, необходимо иметь на руках хотя бы простую клиническую группировку современных показаний к операции кесарева сечения. Группировка должна быть простой, не сложной, удобней в практическом отношении.
В качестве исходного положения мы делим показания к кесареву сечению на абсолютные и относительные.
Кесарево сечение по абсолютным показаниям делают, когда нет другой, заменяющей, операции, когда извлечь плод per vias naturales даже в уменьшенном виде (после краниотомии или эмбриотомии) невозможно. Вагинальное родоразрешение исключается.
Относительные показания носят иной характер. С усовершенствованием оперативной техники вообще, техники кесарева сечения в частности показания к этой операции стали расширяться. В настоящее время кесарево сечение часто производят в обход тех операций, при которых извлечение доношенного плода per vias naturales возможно, но только в уменьшенном виде (плодоразрущающие операции). Это будут показания к кесареву сечению не абсолютные, а относительные.
Точно так же в настоящее время кесарево сечение по относительным показаниям делают и в тех случаях, когда раньше применялись, с тем или иным успехом применяются и теперь, другие операции, к примеру, при предлежании детского места вместо метрейриза и раннего поворота (по Брэкстон-Гиксу).
Деление показаний к кесареву сечению на абсолютные и относительные чисто условное. Разделительную линию между ними провести не всегда легко. Некоторые акушеры считают такое деление даже излишним. В этом есть доля правды. По существу почти все показания можно считать относительными, поскольку при них, помимо кесарева сечения, имеется возможность, за редкими исключениями, закончить роды другим способом. Здесь же, мне думается, деление показаний к кесареву сечению на абсолютные и относительные следует сохранить уже по одному тому, что акушер, решаясь идти на кесарево сечение по относительному показанию, обязан особенно строго и серьезно проанализировать и взвесить те условия, при которых можно сделать такую операцию. У врача в данном случае всегда меется выход — другая, заменяющая кесарево сечение операция. Абсолютные показания. К абсолютным показаниям следует относить следующие.
1. Абсолютно узкий таз — почти единственное показание к кесареву сечению, которым руководствовались старые акушеры — в настоящее время также могут служить одним из абсолютных показаний к этой операции.
Мы условились абсолютно узким считать таз, истинная конъюгата которого не превышает 6 см. Поэтому и абсолютным показанием к кесареву сечению будет такой таз, истинная конъюгата которого не превышает 6 см. Иногда более просторный таз, но при крупном плоде (клинически абсолютно узкий таз), дает такие же показания к кесареву сечению. Врач правильно поступит при таких условиях, если в сомнительных случаях будет считать, что имеет абсолютное показание к кесареву сечению. Такое решение вопроса при соответствующих условиях и клинической обстановке будет соответствовать интересам матери и плода.
2. Всякого рода рубцовые сужения влагалища, при которых невозможно родоразрешение per vias naturales даже с помощью плодоразрушающей операции: редкие случаи стенозов влагалища и шейки на почве инфекционных заболеваний (дифтерия, скарлатина и др.), в результате различного рода манипуляций при криминальном аборте и пр.
3. Опухоли. Опухоли мягких и костных частей таза, миомы матки, опухоли яичников при неблагоприятной локализации (полностью блокируют таз) могут явиться непреодолимым препятствием к извлечению даже уменьшенного в размерах плода, а поэтому их следует считать в числе абсолютных показаний к кесареву сечению.
Относительные показания
По абсолютным показаниям операция кесарева сечения производится при всяких условиях (мертвый плод, инфицированная матка). Иное дело, если кесарево сечение делается по относительным показаниям. Здесь оно заменяет другую возможную операцию (чаще одну из плодоразрушающих), а поэтому необходимо строго соблюдать три основных условия: 1) матери не должна угрожать опасность инфекции; 2) плод должен быть живой и жизнеспособный; 3) желание матери пойти на такую операцию.
В России кесарево сечение по относительным показаниям впервые было произведено А. И. Лебедевым (1886). Чтобы решиться на такое рискованное по тому времени оперативное вмешательство, определенно требовалось большое мужество. В дальнейшем совершенствование техники кесарева сечения, введение в практику антисептики и асептики всемерно способствовали расширению показаний к операции. Не будет преувеличением сказать, что в настоящее время немного осталось акушерских осложнений, которые не служили бы показанием к применению кесарева сечения. Такое расширение показаний способствовало во многих случаях необоснованному применению кесарева сечения. Представители крайнего направления в этом вопросе (Doerfler, Hyrsch е. а.) даже предлагали совсем отбросить «влагалищный» способ оперирования, заменив его абдоминальным кесаревым сечением. Это предложение нашло последователей, особенно в США. Советские акушеры в соответствии с традициями и принципами отечественных основоположников акушерства и на основании накопленного опыта не разделяют такую точку зрения.
Четно и обоснованно регламентировать границы применения кесарева сечения по относительным показаниям — не менее трудная задача. Как уже указывали, в настоящее время такие показания настолько расширены, что без преувеличения можно сказать о тех немногих оставшихся акушерских осложнениях, которые бы не служили показанием к применению кесарева сечения. В этом отношении в настоящее время условно можно выделить три группы относительных показаний, различных по частоте и значимости.
В первую группу следует отнести такие акушерские осложнения, которые почти полностью исключают возможность влагалищного родоразрешения. Кесарево сечение при них является почти единственной операцией, при которой можно сохранить жизнь матери и плода (центральное предлежание детского места, отслойка плаценты, «кувелеровская матка», узкий таз, мочеполовые свищи в прошлом и настоящем). Некоторые акушеры такие показания отиосят к группе абсолютных.
Вторую группу составляют относительные осложнения во время беременности и родов. Кесарево сечение при них — операция выбора (возможно и влагалищное родоразрешение). В данном случае патологическая ситуация сама по себе, без других осложняющих привходящих патологических моментов, является вполне обоснованным показанием к применению кесарева сечения.
Наконец, в третью (отдельную) группу относительных показаний следует выделить комбинированные, сочетанные показания, при которых патологическое акушерское осложнение, каждое в отдельности, не имеет в смысле исхода родов решающего и определяющего значения, но в комплексе с другими («комплексированные» показания, по А. С. Слепых) создает качественно новое показание, вполне оправдывающее применение кесарева сечения. К примеру, чистое (неполное) ягодичное предлежание не является показанием к применению кесарева сечения, но в сочетании с другими осложняющими моментами (первородящая в возрасте старше 30 лет, небольшое сужение таза, переношенная беременность и пр.) будет вполне оправдывать применение абдоминального родоразрешения.
Несколько подробнее и более конкретно остановимся на встречающихся значительно чаще относительных показаниях к кесареву сечению.
1. Узкий таз. Среди относительных показаний узкий таз занимает одно из первых мест. По литературным данным, кесарево сечение no по¬воду узкого таза, анатомического и функционального, применяется в 22— 48% случаев. По данным Vara (1951 —1955), эта операция по поводу узкого таза производилась в 23,3% всех случаев.
Мы знаем, что рождение доношенного живого плода возможно при истинной конъюгате 8 см (В. С. Груздев). Zacherl (1955) отодвигает эту границу до 8,5 см. При конъюгате 7,5 см рождение не уменьшенной в объеме головки, как правило, невозможно. В таких случаях при соответствующей клинической обстановке акушер в интересах плода может ставить вопрос о применении кесарева сечения по относительным показаниям.
При узком тазе с конъюгатой указанных размеров, если роды уже происходят, воды отошли и исход операции вызывает сомнение, врачу нередко трудно решить, что предпринять: перфорировать головку или оперировать? В данном случае следует тщательно проанализировать все моменты. Прежде всего необходимо учесть желание матери иметь живого ребенка. Бывают случаи, когда мать настойчиво требует в интересах плода закончить роды кесаревым сечением. В настоящее время наиболее верным способом "спасти жизнь плоду является кесарево сечение. Акушер в таких случаях, приняв все мыслимые и возможные предосторожности, обязан пойти навстречу желанию роженицы.
При постановке показаний к кесареву сечению у первородящих первобеременных надо учесть два обстоятельства: у них, как правило, бывают более сильные и энергичные схватки (если роженица не инфантильна), а головка плода имеет меньшие размеры и обладает оптимальной способностью к конфигурации, чем у повторнородящих. Что же касается повторнородящих, то у них данные о течении предыдущих родов могут помочь выбрать метод родоразрешения. Если предшествовавшие роды сопровождались перфорацией головки плода, «трудными» щипцами или рождением мертвого ребенка, вопрос о кесаревом сечении решается утвердительно. И обратно: если предыдущие роды протекали сравнительно гладко, следует держаться выжидательной тактики.
Принимая решение о немедленном хирургическом вмешательстве во время родов, врач иногда колеблется, не знает, как ему поступать при наличии признаков внутриутробной асфиксии плода. Будет ли извлечен живой плод или он погибнет во время или вскоре после операции? Мнения по данному вопросу расходятся. Одни оперируют только в том случае, если у плода нет никаких признаков асфиксии, другие же приступают к операции и тогда, когда имеются начальные признаки (сигнальные) асфиксии.
Операциями, которые раньше конкурировали с кесаревым сечением по относительным показаниям являлись: вызванные преждевременно роды, так называемый профилактический поворот при узком тазе, и пубо- и симфизотомия.
2. Предлежание плаценты (placenta praevia) в числе показаний к кесареву сечению занимает второе или третье место (5-25%). Vara 1926-1955) на 1820 случаев кесарева сечения частоту кесарева сечения при pi. praevia исчисляет 5-8%. Показания в данном случае определяются в основном: клинической формой pi. praevia. Согласно современным установкам, при центральном предлежании, если имеются соответствующие условия, показано кесарево сечение. Его делают в интересах матери, причем в острых случаях и при тяжелом кровотечении вмешательство производят, если даже плод мертв. Влагалищные способы родоразрешения (метрейриз, особенно поворот по Брэкстону-Гиксу) часто обрекают плод почти на верную смерть, представляя при этом весьма серьезную опасность и для матери. Некоторые акушеры и при частичном предлежании детского места придерживаются активного способа родоразрешения, особенно при сильном кровотечении и недостаточно подготовленных родовых путях. Другие, наоборот, проводят в таких случаях консервативную терапию (разрыв плодного пузыря, вакуум-экстрактор, кожно-головные щипцы по Иванову — Гауссу, поворот на ножку).
Способ родоразрешения при placenta praevia partialis зависит от ряда моментов, которые акушер должен тщательным образом проанализировать. При небольшом кровотечении и начинавшейся выраженной родовой деятельности, если состояние роженицы и плода удовлетворительно и женщина не дает согласия на кесарево сечение, акушеру следует вести роды консервативно, внимательно следя за состоянием матери и плода, применяя так называемые три «П» (переливание крови, питуитрин, пенициллин), а также триаду Николаева. В соответствующих случаях следует ставить вопрос о кесаревом сечении. При более широком применении кесарева сечения за последние годы материнская и детская смертность при предлежании детского места заметно снизилась. По данным Espozi (1950), материнская летальность снизилась с 6,4 до 0%, детская — с 15,4 до 3,7%, по данным Aragon (1953), материнская — с 15,6 до 2,9%, детская — с 53 до 27,8%, что свидетельствует об обоснованном расширении показаний к применению кесарева сечения при предлежании детского места.
3. Преждевременная отслойка детского места (ablatio placentae ante tempus s. praematurae) является показанием к кесареву сечению в 2-14% всех случаев. Najoks (1938) на 6989 родов с преждевременной отслойкой детского места насчитывает 162 случая кесарева сечения (2,3%), Vara на 1820 таких родов — 3,6%. Преждевременная отслойка детского места — грозная для матери и плода аномалия, сопровождающаяся зачастую шоком, атонией матки, гипо- или афибриногенемией, токсикозом и пр. При отсутствии условий для срочного родоразрешения через естественные родовые пути кесарево сечение в этом случае будет быстрым и наиболее надежным способом родоразрешения, причем ради спасения матери смерть плода нельзя считать препятствием к применению кесарева сечения. Таково мнение большинства современных акушеров. Некоторые придерживаются, однако, другого мнения, считая, что кесарево сечение по этому поводу делается все еще слишком часто и необоснованно. Manly выдвигает положение: «Больше кесареких сечений при placenta praevia и меньше при ablatio placentae ante tempus. В более легких случаях (незначительное кровотечение, выраженная родовая деятельность, достаточное открытие маточного зева), особенно у многорожавших, можно допустить родоразрешение per vias naturales (разрыв плодного пузыря, спазмолитические средства, поворот и извлечение плода за тазовый конец, вакуум-экстрактор и др.). При отсутствии родовой деятельности и закрытом маточном зеве, шоке, токсикозах (встречаются в 50% случаев) и других моментов, осложняющих ablatio placentae, Criston определяет показание к кесареву сечению, но только в тех случаях, когда консервативные мероприятия не имели успеха. Schaefer, Carpenter, Stivenson с соавторами предлагают руководствоваться содержанием фибриногена в крови роженицы; при низком содержании, особенно при афибриногенемии, необходимо вести активную терапию (кесарево сечение). Следует учитывать, что при гипо-, афибриногенемии даже массивное переливание крови (5-7 л) не устраняет тяжелого состояния больной. Поэтому каждые 30 минут необходимо определять индекс фибриногена, своевременно вводя этот препарат в кровь. При кесаревом сечении по поводу отслойки плаценты иногда может возникать вопрос об удалении матки (обширные кровоизлияния в стенках матки). Материнская летальность после кесарева сечения при ablatio placentae ante tempus исчисляется 2,5-3,5%, Najoks определяет ее (редуцированную) 3,7%, Vara — 2,5%. До операции погибает 25-30% плодов. Общая летальность плодов — 45,6% случаев (Vara).
4. Неблагоприятные положения и предлежания плода, особенно тазовые предлежания, в последнее время все чаще служат показанием к кесареву сечению. По данным Vara, за пятилетие (1951- 1955) по поводу тазовых предлежании насчитывается 4,8% кесаревых сечений, у первично рожавших — 6,2 % и у повторно рожавших — 3,4%. Janes (1953) сообщил, что в 1940-1947 гг. кесарево сечение произведено при тазовых предлежаниях в 6% случаев, в 1948-1952 гг. — в 12%. Детская летальность при этом соответственно снизилась с 7,6 до 1,4%. Кесарево сечение чаще делают при чистых ягодичных предлежаниях, особенно при сопутствующих и осложняющих моментах, к числу которых относятся узкий таз, крупный плод, токсикозы, миомы, infans optatus, немолодой возраст первородящей и др.
Поперечное положение плода у первородящих, у которых обычное родоразрешение чаще всего дает высокую смертность плода, также может служить показанием для кесарева сечения, особенно если мать высказывает настойчивое желание иметь живого ребенка. Поперечное положение должно быть своевременно распознано, чтобы успеть вовремя (за 2-3 недели до родов) направить беременную в стационар; при этом необходим тщательный контроль за сердцебиением плода (нередко последний погибает при целом плодном пузыре в начале родов).
Разгибательные предлежания (лицевое или лобное) в тех случаях, когда подбородок или, соответственно, глазничная область обращены кзади. Поэтому вместо неизбежной плодоразрушающей операции также показано кесарево сечение. Если при том же разгибательном предлежании подбородок и глазница направлены кпереди (к лону), но имеются сопутствующие осложнения (узкий таз, токсикозы, слабость родовой деятельности и др.), вопрос о кесаревом сечении также не снимается.
Часто показанием к кесареву сечению является заднетеменное вставление головки плода (positio occipitalis sacralis).
5. Поздние токсикозы беременности (эклампсия и преэклампсия). Советские акушеры при лечении поздних токсикозов придерживаются консервативного направления, которое дает более благоприятные результаты, чем хирургическое. Применение кесарева сечения при эклампсии не дало заметных сдвигов в смысле улучшения прогноза для матери и плода; в ряде случаев (11-14%), к числу которых относятся и тяжелые кровоизлияния в сетчатку, кровоизлияния в мозг, отек легких, бессознательное состояние, приходится прибегать к кесареву сечению.
6. Опухоли влагалища, матки, придатков, пограничных с половыми органами областей, могут служить показанием к кесареву сечению, если шансов на естественное родоразрешение мало, а мать выражает настойчивое желание иметь ребенка. Течение беременности при миомах может нарушаться (выкидыш). Оставление миоматозной матки после кесарева сечения нередко ведет к кровотечениям, некрозу, нагноениям и пр. Поэтому следует одновременно с кесаревым сечением по согласованию с роженицей производить надвлагалищную ампутацию, resp. экстирпацию, матки. При операбельной форме рака матки показана тотальная экстирпация в любой период беременности; при неоперабельном раке следует выждать конца беременности, произвести кесарево сечение и, если возможно, удалить матку, в крайнем случае сделать перевязку маточных артерий.
7. Заболевания сердечно-сосудистой системы. В исключительных случаях (при декомпенсации, не поддающейся настойчивому лечению в стационаре, явлениях остро наступающей декомпенсации в конце беременности или в начале родов) также могут служить показанием к применению кесарева сечения. Чаще всего к кесареву сечению приходится прибегать при affectio mitralis с преобладанием митрального стеноза (при родах угрожает отек легких). В таких случаях кесарево сечение приходится делать вынужденно, причем по консультации с терапевтом.
8. Стенозы мягких родовых путей. Стенозы родовых путей и рубцовые изменения в тазовой клетчатке могут осложнять роды настолько, что оперативное вмешательство со стороны влагалища может повести к тяжелейшим травматическим повреждениям. Выходом из положения в таких случаях будет кесарево сечение с последующей хирургической стерилизацией, если того пожелает роженица.
9. Предшествовавшие операции на половых органах (фистулорафия, зашивание разрыва матки и др.). Зашитые мочеполовые свищи при последующих родах могут рецидивировать. Рубцы после ушивания разрывов матки могут вновь разорваться при последующих родах. При наличии таких рубцов показано кесарево сечение.
10. Выпадение пуповины, особенно у первородящих.
11. Гипертоническая болезнь (при нарушении внутричерепного кровообращения).
12. Заболевания центральной нервной системы (эпилепсия, психопатия, полиомиелит).
13. Сахарный диабет. Некоторые авторы предлагают при сахарном диабете в интересах плода заканчивать беременность на 36-38-й неделе посредством кесарева сечения.
Условия для кесарева сечения
Чтобы кесарево сечение выполнило свое назначение — сохранить жизнь и здоровье матери, а также жизнь и здоровье будущего ребенка, требуется целый ряд условий. Их можно разделить на хирургические и акушерские.
Хирургические условия
- Оперативная техника. Только в крайних случаях, при абсолютных показаниях, когда не имеется специалиста, к производству корпорального кесарева сечения может приступить и малоподготовленный практический врач. Во всех других случаях кесарево сечение должен производить опытный специалист, хорошо владеющий техникой абдоминального чревосечения.
- Обстановка. Только при абсолютном показании и невозможности транспортировать больную в клинически оборудованное лечебное заведение можно импровизировать операционную в имеющейся обстановке. Во всех прочих случаях кесарево сечение должно проводиться в хорошо обставленной операционной, при наличии достаточного инструментария и хорошо обученного персонала. Только тогда можно полностью рассчитывать на благоприятный исход операции.
Акушерские условия
Раньше всегда требовалось, чтобы классическое кесарево сечение производилось только тогда, когда полость матки была стерильной. В сомнительных случаях к операции по классическому методу не приступали. Учитывая это, всегда выдвигали три условия для производства классического кесарева сечения.
1. У роженицы не должно отмечаться лихорадки. Всякое повышение температуры во время родов свидетельствует о том, что родовые пути инфицированы (понятно, необходимо исключить другие случайные инфекции).
2. Плодный пузырь должен быть цел или отхождение вод произошло недавно. Целость плодного пузыря обычно гарантирует отсутствие инфекции в полости матки. Как только отошли воды, микробы могут проникнуть вверх, инфицируя полость матки. Особенно опасны в этом отношении микробы, которые заносятся в половые органы извне. Ввиду этого исход операции после отхождения околоплодных вод был сомнительным. Чтобы получить хорошие результаты, приходилось оперировать при целом плодном пузыре или недавно отошедших водах. По абсолютным показаниям кесарево сечение, понятно, делалось и при отошедших водах.
3. Женщина не должна подвергаться влагалищному исследованию перед самой операцией, ибо при каждом влагалищном исследовании пальцами заносятся микроорганизмы.
Перечисленные три условия в настоящее время при наличии сульфаниламидов и антибиотиков не имеют того определяющего и решающего значения, какое они имели не так давно. Однако и теперь необходимо учитывать при кесаревом сечении угрозу инфекции, течение которой но всегда можно предугадать.
Об условиях при кесаревом сечении по относительным показаниям мы уже упоминали. Принимая решение о кесаревом сечении, врач всегда должен помнить два основных условия: матери не должна угрожать опасность, особенно в смысле инфекции, плод должен быть живым.
Непосредственные результаты кесарева сечения (материнская заболеваемость и смертность, заболеваемость и смертность новорожденных, осложнения после операции) расцениваются в специальной литературе по-разному. В настоящее время, пожалуй, все согласны только в одном, а именно, что кесарево сечение никак нельзя считать безопасной операцией. Кесарево сечение, наоборот, более чем небезопасная акушерская операция. Она дает в среднем около 2% материнской летальности.
Частота кесарева сечения
Уменьшение риска при операции в связи с лучшими ее исходами, а также применение новых методов терапии (антибиотики, переливание крови, позитивная терапия шока, геморрагий и пр.) способствовали увеличению количества кесаревых сечений в родовспомогательных учреждениях всех стран мира. Особенно это имеет место в США и в некоторых европейских странах. Если 10 лет назад на 100 родоразрешений приходилось одно кесарево сечение, то в настоящее время у каждой 20-й роженицы, а в некоторых учреждениях у каждой 10-й (Harris, 1955) роды заканчивают абдоминальным путем.
Согласно сводной статистике Vara, частота кесарева сечения колеблется от 0,58 до 9,79%. Минимальный из приведенных двух показателей взят из данных Boguna, охватывающих 40 000 родов в Испании за 1941-1947 гг., а максимальный почерпнут из статистики Harris, в которой значится 1138 родов в США за период 1937-1950 гг.
По данным Schneider (Канада, 1954), на 1 млн. родов приходится 4% кесаревых сечений. А. С. Слепых (1964), анализируя данные массовых статистик, отечественных и зарубежных, определяет частоту кесарева сесения 2% (108 868 операций на 5 211 150 родов).
Частота кесарева сечения в родовспомогательных учреждениях Советского Союза колеблется в пределах 0,5-3%. Превышение этих цифр следует считать завышенным расширением показаний к операции. Более низкий процент кесарева сечения не ухудшает, как показывают клинические наблюдения (Simon, Швеция, 1955), его исходов ни для матери, ни для плода.
Осложнения при абдоминальном кесаревом сечении
Осложнения могут быть при разрезе брюшной стенки, вскрытии брюшной полости и остановке кровотечения из матки.
При разрезе брюшной стенки затруднения возникают в том случае, если женщина раньше подвергалась чревосечению. Чтобы разобраться в анатомических соотношениях тканей, разрез надо вести не по старому рубцу, а рядом, в здоровой ткани.
Если женщине когда-то была произведена вентрофиксация матки, кесарево сечение корпоральное или в нижнем сегменте, то при последующей операции могут встретиться довольно серьезные препятствия в виде всякого рода спаек и сращений. Сращения с кишечником, сальником, париетальной брюшиной по возможности разъединяют тупым путем или с помощью ножниц, причем всегда следует помнить о возможности поранения кишечника.
После предшествовавшей вентрофиксации отделить мочевой пузырь от нижнего сегмента матки чрезвычайно трудно.
Сугубая осторожность требуется после предшествовавшего кесарева сечения в нижнем сегменте матки. В таких случаях нижний маточный сегмент сильно истончается, поэтому возможен разрыв.
Во избежание возможного маточного кровотечения следует оперировать, когда уже имеются схватки. Если все же наступает гипотония мышцы матки, внутривенно вводят окситоцин, метилэргометрин или окситоцин. Иногда хорошо ввести питуитрин непосредственно в толщу мышцы матки. Окситоцин вводят в вену — 1 мл в 20 мл 40% раствора глюкозы, вводить очень медленно. В крайнем случае приходится прибегать к надвлагалищной ампутации матки.
Ближайшие и отдаленные результаты кесарева сечения
По данным В. Я. Илькевича, М. Ф. Леви, С. А. Селицкого (1921-1928), послеоперационная летальность после кесарева сечения равнялась 7,8% (половина оперированных умирала от сепсиса), по статистике Г. А. Бакшта (1925-1933) – 7,5%; Л. 10. Юрьева (1933-1949) – 5,7% (на 3060 случаев), Л. Е. Гуртовой и В. Н. Сизова — 5,3%. Статистики, разработанные отдельными авторами на материале их клиник, показывают лучшие результаты вследствие более осторожного подхода к показаниям, известного подбора случаев, излишне завышенного необоснованного редуцирования. Опубликованы серии случаев, когда материнская смертность после кесарева сечения низведена до нуля.
Лучшие результаты дает ретровезикальное (истмическое) кесарево сечение с поперечным разрезом матки (2,6%) и модификация Дерфлера (2,8%). Эти данные получены при оперировании «чистых» случаев, т. е. при отсутствии инфекции.
Причины материнской смертности, по Winter и Najoks: инфекция — 33,6%, эмболия — 21,5%, сердечно-сосудистые заболевания — 14,3%, заворот кишок — 13,5%, осложнения после наркоза — 2,7%. По Г. А. Бакшту, эмболия после кесарева сечения является причиной смерти в 9%, заворот кишок — в 5,7%, паралич сердца — в 3,4%, наркоз — в 2,5% всех случаев.
Примерно с 1945 г. по мере внедрения сульфаниламидов и антибиотиков, материнская смертность в связи с кесаревым сечением заметно снизилась. Убедительно это видно из данных, приведенных Vara: за 1926-1930 гг. материнская летальность при кесаревом сечении составляла 3,3%, а за 1931-1955 гг. — только 0,7%. Причины смертности, по Vara: токсемия, эмболия, пороки сердца и ablatio placenta (смерть от септического перитонита наблюдалась как редкое исключение).
Бесплодие отмечалось у 17%, не применяющих контрацептивы.
Важное значение имеют данные о последующих родах («акушерское будущее» оперированных). Роды у женщин, перенесших в прошлом кесарево сечение, в значительном числе случаев заканчиваются повторным кесаревым сечением (27,3-44,7%). По данным Wilson (1951), повторное кесарево сечение производилось в 66,4% всех случаев, Я. Н. Полонского — в 33,3%, Vara — в 18% случаев. По В. И. Ильину (1956) 60 из 90 женщин, перенесших в прошлом кесарево сечение, были подвергнуты этой операции повторно. По данным Najoks (1938), общая материнская летальность при повторном кесаревом сечении составляет 2,4% (при первом 3,2%).
Высокий процент повторных кесаревых сечений часто (50%) ведет к хирургической стерилизации женщины. Кесарево сечение само по себе не должно служить показанием к стерилизации. Последнюю следует производить только по показаниям и с согласия роженицы.
Беременность, наступающая после кесарева сечения, может заканчиваться самопроизвольными родами, самое большее с включением периода изгнания путем наложения акушерских щипцов (в 25% всех случаев). Иногда роды после перенесенного кесарева сечения осложняются разрывом матки по операционному рубцу (2-4%).
К числу донашивающих беременность после бывшего кесарева сечения процент разрывов колеблется в пределах от 7,3% (Я. П. Полонский) до 10% (В. А. Покровский и Я. С. Рабинович). Разрывы матки наблюдаются главным образом после классического кесарева сечения (25%), особенно при данном (фричевском) разрезе. После ретровезикальпого (истмического) кесарева сечения разрывы также встречаются, но значительно реже (4%), чаще при продольном рассечении маточной стенки. Antoine определяет соотношение частоты разрывов при корпоральном и истмическом кесаревом сечений, как 85:21. James (1953) при истмическом продольном разрезе наблюдал разрыв матки по рубцу в 2,6% случаев, при поперечном разрезе — в 1,3%.Предрасполагающим моментом к разрыву матки является рубец на ее стенке. Прочность рубца, его устойчивость для последующей нагрузки (роды) зависят от ряда моментов: срока наступления беременности после кесарева сечения (должно пройти не менее 2 лет), локализации рубца, т. е. места рассечения матки (тело, перешеек), и особенно, конечно, характера самого рубца, степени его полноценности (дефекты при наложении шва, инфекция, гематома, неполная мускуляризация и пр.). Имеет известное значение структура самой матки (инфантильная, гинопластическая).
Клинически разрывы матки по старому рубцу могут происходить без начавшейся родовой деятельности (30%). Чаще они наступают внезапно, как бы бессимптомно или характеризуются стертыми и атипичными признаками.
По другим данным (Л. С. Персианинов, И. В. Ильин) разрывы по рубцу после бывшего кесарева сечения сопровождаются быстро возникающей и бурно протекающей клинической картиной с выхождением плода в брюшную полость. Нередко наступает шок, в ряде случаев гибель женщин и почти всегда смерть плода. Поэтому беременную, подвергавшуюся в прошлом кесареву сечению, необходимо заблаговременно (за 3-4 недели до родов) госпитализировать в соответствующее родовспомогательное учреждение, где ей может быть обеспечено тщательное наблюдение, прежде всего за состоянием рубца (боли в области рубца, его истончение, болезненность при пальпации, образование небольшого грыжеподобного углубления — ниши, и пр.).
Не расширяя показаний к повторному кесареву сечению, все же не рекомендуется их и суживать. Показаниями являются: быстрое наступление беременности после кесарева сечения (менее года), неполноценный, особенно болезненный рубец на стенке матки, несоответствие таза и головки, неправильные предлежания и вставления головки, поперечное положение плода, расположение плаценты на передней стенке матки, аномалия родовой деятельности (слабость схваток, болезненность), явления угрожающе¬го разрыва матки и др.
Мертворождаемость и детская смертность при кесаревом сечении колеблются в широких пределах (от 0 до 36%). По статистике Winter летальность составляет 5,1%. В. Я. Илькевич, М. Ф. Леви и 3. А. Селицкий считают общую детскую летальность после кесарева сечения равной 4,5%. Из числа родившихся живыми 5,9% погибли вскоре лосле родов, общая потеря детей, таким образом, составляет 10,4%. Э. Н. Полонский на основе сводных статистических данных определяет общую детскую летальность после кесарева сечения 14,3% и 1,5% в связи с операционной травмой. Высокая мертворождаемость и смертность детей после кесарева сечения объясняются тем, что операция производится при недопошенном плоде (pi. praevia, эклампсия), травмированном или иногда даже мертвом плоде.
По данным С. А. Слепых (1964), на 48 603 новорожденных, извлеченных путем кесарева сечения, перинатальная детская смертность составила 58%.
Кесарево сечение на мертвой или на умирающей
Право врача производить кесарево сечение на мертвой установлено законом. Однако позиция акушера в этом вопросе по крайней мере в отдельных случаях представляет некоторые трудности.
При производстве кесарева сечения на мертвой следует учитывать три момента: 1) срок беременности; 2) характер смерти матери; 3) срок, через который приходится оперировать после смерти роженицы.
Срок беременности. Нет никакого смысла оперировать до 28-й недели беременности, плод все равно нежизнеспособен.
Характер смерти роженицы. Только в случаях внезапной смерти матери (апоплексия, эмболия и пр.) имеются шансы получить в результате операции живой плод. Продолжительные инфекционные заболевания матери и долго длящаяся агония обычно ведут к смерти плода.
Время оперирования. Через 20 минут после смерти матери плод обычно умирает. Поэтому, если прошло не более 10-15 минут после внезапной смерти матери, следует, согласно закону, сделать попытку извлечения живого ребенка путем кесарева сечения. Надо, однако, сказать, что известны отдельные случаи, когда кесарево сечение было произведено с благоприятным исходом для плода и по истечении 20 минут с момента смерти матери.
Способ оперирования. Не теряя времени на поиски сердцебиения плода, вскрывают брюшную полость и матку и быстро извлекают плод плаценту.
Брюшную рану необходимо зашить по всем правилам.
Плохие результаты после кесарева сечения на мертвой побуждали акушеров в отдельных случаях (при долго длящейся агонии) не ждать момента смерти матери, а оперировать раньше, в агональном состоянии, поскольку судьба ее предрешена окончательно. В таких случаях выбор момента операции всегда представляет для врача большие трудности Оперировать слишком рано, не будучи окончательно уверенным в роковом исходе для умирающей, рискованно.
Наблюдались случаи, когда умирающая жила после операции 3-5 дней. В литературе сообщается о выздоровлении больной, оперированной в агональном состоянии.
Во всяком случае оперировать в агональном состоянии матери допускается только в исключительных случаях, притом ex consilio с несколькими врачами и, конечно, только с разрешения родных.




