Аэрозольтерапия и электроаэрозольтерапия - механизм действия, аппаратура, показания
Ингаляционная терапия применяется все более широко при целом ряде заболеваний. Ингаляции чаще всего используются в профилактике и лечении заболеваний органов дыхания. Созданы ингаляционные аппараты и установки с многоцелевым назначением. Более обширным стал и набор фармакологических средств, используемых для ингаляций. Новые аппараты для получения высокодисперсиых аэрозолей позволяют использовать последние не только для лечения путем вдыхания, но и нанесения на поверхность ран, ожогов, орошения операционного поля и т. д. Ингаляционный путь введения лекарственных препаратов является естественным, физиологичным, не травмирующим целостных тканей. Ингаляции все шире используются в терапии и тяжелобольных, и новорожденных.

Ингаляция относится к физиотерапевтическим процедурам, если для этого используется специальная ингаляционная аппаратура. Для ингаляции применяют медикаментозные средства в виде аэрозолей.
Общая характеристика аэрозолей
Аэрозоль — аэродисперсная система, в которой жидкие или сухие частицы взвешены в воздухе или газе. Медицинские аэрозоли представляют дисперсную систему, в которой дисперсной средой является воздух, а дисперсной фазой — частицы лекарственных средств в жидком или твердом виде. Лекарственные аэрозоли представляют распыленные в воздухе или кислороде растворы медикаментов или лекарственных порошков.
Одной из главных характеристик аэрозолей является величина аэрозольных частиц. По степени дисперсности выделяют пять групп аэрозолей: 1) высокодисперсные (0,5-5 мкм), 2) среднедисперсные (5-25 мкм), 3) низкодисперсные (25-100 мкм), 4) мелкокапельные (100-250 мкм), 5) крупнокапельные (250-400 мкм). Диспергирование лекарственного препарата приводит к появлению более высокой фармакологической активности аэрозоля. Идеально лекарственные аэрозоли при физическом измельчении должны иметь диаметр 1-2 мкм, хотя на практике они обычно превышают эти размеры. Количество частиц препарата, содержащихся в единице объема, именуется счетной концентрацией. В отличие от этого концентрация по массе представляет массу вещества в единице объема.
В отличие от коллоидных растворов аэрозольная система является неустойчивой и со временем меняет свое состояние.
В аэрозолях нет тех сил, как в коллоидных растворах, которые бы препятствовали сцеплению частиц между собой. Разрушение частиц осуществляется путем оседания под действием силы тяжести, коагуляции, диффузии к стенкам сосуда, испарения частиц в газообразной среде частицы аэрозоля постоянно находятся в броуновском движении. Скорость диффузии частиц значительно больше, чем в жидкой среде, поскольку вязкость газа меньше вязкости жидкости. Вследствие низкой вязкости воздуха или другой газовой среды аэрозольные частицы быстрее оседают под действием силы тяжести.
Характерной чертой аэрозоля является отсутствие стабильности, поскольку частицы аэрозоля подвергаются воздействию таких факторов, как температура, размер частиц и их концентрация, электрозаряд, физико-химические свойства газовой среды. В аэрозолях постоянно происходит процесс коагуляции — слияние частиц между собой.
При диспергироваиии происходит увеличение общего объема лекарственной взвеси по сравнению с исходным, повышается поверхность контакта лекарственного вещества, ускоряется всасываемость и поступление медикамента через кровь к тканям. При диспергировании лекарственных веществ частицы аэрозоля получают электрический заряд. Чаще образуются биполярно заряженные аэрозоли. Поскольку при получении аэрозолей электрический заряд мал, то такие аэрозоли именуют нейтральными или простыми.
Аэрозоли низкой дисперсности (размером более 20 мкм) отличаются неустойчивостью. Оседая на поверхности, аэрозольные капельки соединяются между собой и в конечном итоге возвращаются к исходному состоянию обычного раствора. При ингаляции аэрозолей низкой дисперсности имеются большие потери раствора, в связи с чем расходуется большее количество лекарственного препарата. При этом на одну тепловлажную ингаляцию может расходоваться 50-100 и более мл раствора.
Аэрозоли высокой дисперсности (1-10 мкм) отличаются большей стабильностью. Аэрозольные частицы дольше находятся во взвешенном состоянии, медленнее оседают, глубже проникают в дыхательные пути (до бронхиол и альвеол). Вследствие медленного осаждения определенная часть их выдыхается. Аэрозоли величиной 0,5-1 мкм практически не оседают на слизистой оболочке дыхательных путей. Высокодисперсные частицы величиной 2-4 мкм свободно вдыхаются и оседают преимущественно на стенках альвеол и бронхиол. С увеличением размера частиц они оседают в основном в верхних отделах дыхательных путей. Среднедисперсные частицы величиной 5-20 мкм оседают главным образом в бронхах I-II порядка, крупных бронхах, трахее. Частицы же размером более 100 мкм практически полностью оседают в носу и в полости рта. Для осаждения аэрозолей в дыхательных путях имеет значение скорость их движения. Чем выше .скорость, тем меньше оседает аэрозольных частиц в носоглотке и ротовой полости.
Исходя из особенностей проникновения аэрозоля в дыхательные пути, следует использовать аэрозоль высокой и средней дисперсности при лечении заболеваний легких и бронхов. При лечении же заболевании носоглотки, гортани и трахеи необходимо применять растворы аэрозолей более низкой дисперсности.
Большие потери лекарственного препарата при ингаляции обусловленные нестабильностью аэрозолей низкой дисперсности и недостаточным процессом аэрозоля высокой и средней дисперсности, побудили разработать другие пути для устранения негативных свойств аэрозолей. Решение было найдено при; использовании принудительной подзарядки аэрозольных частиц, униполярным электрическим разрядом с помощью индукционного устройства в виде электрического поля, создаваемого на выходе из сопла. Такие аэрозоли именуются электроаэрозолями. Электроаэрозоли представляют аэродисперсную систему, в которой частицы аэрозолей имеют свободный электрический заряд положительной или отрицательной полярности. В атмосфере постоянно находятся положительно и отрицательно заряженные ионы, поскольку в ней непрерывно происходят процессы ионообразования и ионоуничтожения вследствие обмена электронами между атомами и молекулами воздуха.
Мелкие частицы аэрозоля заряжаются отрицательным электричеством, а крупные — положительным. Придание принудительного электрического заряда любого знака улучшает физико-химические свойства аэрозоля, способствует его стабильности, лучшему осаждению в дыхательных путях. Принудительный заряд обусловливает лечебное действие как самого аэрозоля, так и электрического заряда.
Электрический заряд капель аэрозолей в 4-5 раз превышает заряд простых аэрозолей. Униполярно заряженные аэрозоли препятствуют коагуляции капель в связи с чем повышается устойчивость аэродисперсной системы. Свободный электрический заряд в аэрозолях противодействует поверхностному натяжению, а при достаточно большом заряде частиц может привести к разрушению капель, повышая тем самым дисперсность аэрозоля.
Униполярные аэрозоли равномерно рассеиваются и оседают в дыхательных путях. У электроаэрозолей значительно меньше выражено броуновское движение, что способствует лучшему проникновению их по дыхательным путям. Процент осаждения аэрозолей значительно выше, чем простых аэрозолей. Это обусловлено наличием индукционных сил, притягивающих заряженные частицы, а также электростатического рассеивания. Наличие свободного электрического заряда в электроаэрозолях по своему действию приближает действие электроаэрозолей к действию аэроионов.
Существуют 4 пути использования аэрозолей в медицинской практике:
- Внутрилегочное (интрапульмональное) введение лекарственных аэрозолей для воздействия их на слизистую оболочку дыхательных путей и дыхательный эпителий легких. Этот способ применяется при заболеваниях околоносовых пазух, глотки, гортани, бронхов и легких. Появились реальные пути использования аэрозолей при злокачественных новообразованиях бронхов и легких.
- Транспульмональное введение аэрозолей и электроаэрозолей предполагает всасывание лекарственных веществ с поверхности слизистой оболочки дыхательных путей, особенно через альвеолы, для системного действия на организм. Скорость всасывания при этом пути уступает только внутривенному вливанию лекарственных средств. Транспульмональное введение аэрозолей все шире используется для введения кардиотонических средств, спазмолитиков, бронхолитиков, диуретиков, гормонов, антибиотиков, салицилатов. Недостатком этого метода является то, что при этом методе дозировка менее точна, нежели при принятых методах. В этом плане большую роль приобретает аэрозольная упаковка с дозирующим клапаном, что обеспечивает большую безопасность ингаляции.
- Внелегочное (экстрапульмональное) введение аэрозолей заключается в применении их на поверхность кожи при ранах, ожогах, инфекционных и грибковых поражениях кожи и слизистых оболочек. Особое значение этот метод приобретает в гинекологии и проктологии. Существуют аэрозольные упаковки образующие пластические повязки, позволяющие избежать марлевых повязок.
- Паралегочное (парапульмональное) применение аэрозолей состоит в воздействии их на воздух и предметы, на животных и насекомых для проведения дезинсекции и дезинфекции. Сюда же относится санитарная обработка жилых и служебных помещений, местностей.
Действие аэрозолей на органы дыхания
В клинической практике наибольшее значение имеют внутри легочное и транспульмональное введение аэрозолей. При ингаляциях аэрозоли оказывают свое воздействие в основном на слизистую оболочку дыхательных путей. В силу различной функции и: строения слизистой оболочки дыхательных путей, начиная с носа и кончая альвеолами, будет также разным всасывание аэрозоля. Наиболее выраженное всасывание аэрозолей и электроаэрозолей происходит в альвеолах, менее интенсивно оно происходит с поверхности слизистой оболочки. Всасывание со слизистых оболочек носа и околоносовых пазух происходит по межклеточным щелям в подслизистый слой, где имеется густая сеть кровеносных и лимфатических сосудов. Слизистая оболочка полости рта также богата кровеносными и лимфатическими сосудами. Аэрозоли всасываются и со слизистой оболочки трахеи, где капиллярная и лимфатическая сосудистая сеть сильно развита. В бронхах всасывание аэрозолей происходит еще более интенсивно, нежели в трахее. Помимо капилляров и лимфатических сосудов всасывание здесь происходит и через межклеточные щели. Найдено, что всасывательная способность слизистой оболочки верхних дыхательных путей при острых воспалениях повышается.
Наибольшие концентрации лекарственных веществ в общем кровотоке определяются при достаточно высоком содержании их и бронхиальных путях после ингаляций, Имеете с тем концентрация одних и тех же лекарственных препаратов в бронхиальных путях после ингаляций значительно варьирует в зависимости от степени нарушения бронхиальной проходимости.
Снижение поступления аэрозоля в легкие доказывается выполнением сканограмм с аэрозолем Т-альбумина человеческой сыворотки. Применяя ингаляции этого препарата активностью 1-1,6 мКи, продолжительностью 10-16 мин, мы нашли, что у лиц без легочной патологии на сканограмме выявляется равномерное распределение радиоактивного аэрозоля по всем легочным полям. Некоторое количество радиоактивности обнаруживается в трахее, а также в желудке в результате заглатывания. У больных ограниченными пневмониями с бронхоэктазами без выраженной эмфиземы на сканограмме отмечается неравномерное распределение радиоактивного аэрозоля по легочным полям. Отложение аэрозоля резко падает или полностью отсутствует в пораженных участках легких.
При хронических диффузных пневмониях с выраженной эмфиземой и бронхоэктазами определяется уменьшенное отложение и неравномерное распределение радиоактивного аэрозоля по периферии легочных полей, а также в очагах пневмосклероза и бронхоэктазов. Вместе с тем отмечается интенсивное отложение аэрозоля в прикорневых зонах обоих легких. Недостаточное отложение радиоактивного аэрозоля у больных хронической пневмонией с бронхоэктазами происходит в результате скорее функциональных, чем анатомических нарушений, поскольку при бронхографии соответствующие участки проходимы. При наличии эмфиземы или воспалительного процесса происходит повышенное отложение радиоактивного аэрозоля в крупных бронхах и снижение его накопления в периферических отделах. Следовательно, аэрозоль распределяется равномерно только в случае отсутствия патологии в легких.
При хронических же процессах в бронхах и легких аэрозоль накапливается главным образом в крупных бронхах, не попадая и патологический очаг, т. е. то место, где в первую очередь нужно создать наибольшую концентрацию лекарственного препарата. Эти обстоятельства побуждают перед ингаляцией применить средства улучшающие бронхиальную проходимость.
В механизме лечебного действия аэрозолей важное значение имеет температура. Горячие растворы температуры выше 40°С подавляют функцию мерцательного эпителия. Холодные же растворы (25-28 °С и ниже) вызывают охлаждение слизистой оболочки дыхательных путей. У больных бронхиальной астмой, имеющих повышенную чувствительность к холодовым раздражителям, холодные ингаляции могут вызвать приступ удушья. Именно поэтому современная аппаратура имеет устройство для подогрева аэрозолей. Оптимальная температура аэрозолей и электроаэрозолей чаще всего равна 37-38 °С.
Всасывание аэрозолей лекарственных веществ в значительной мере зависит от pH среды. Функция мерцательного эпителия слизистой оболочки сохраняется при pH 6 и угнетается при сдвиге pH до 8. Исходя из этого, нельзя применять кислые и щелочные растворы для ингаляций. На функцию мерцательного эпителия существенно влияет концентрация лекарственных веществ в аэрозолях.
Концентрированные аэрозоли угнетают и даже могут парализовать функцию мерцательного эпителия. При этом нарушается удаление слизи и инородных частиц, снижается функция очищения дыхательных путей. Если 0,5-2% растворы гидрокарбоната оказывают стимулирующее действие на мерцательный эпителий, то 4% раствор гидрокарбоната подавляет его.
Получены данные, указывающие, что электроаэрозоли оказывают более выраженное местное и общее действие на организм, чем простые аэрозоли. Электроаэрозоли с отрицательным знаком повышают функцию мерцательного эпителия, улучшают кровообращение в слизистой оболочке бронхов и ее регенерацию. Отрицательные электроаэрозоли увеличивают уровень катехоламинов в крови больных бронхиальной астмой. Если функция симпатико-адреналовой системы повышена, то электроаэрозоли не только не усиливают, а, наоборот, снижают ее. Отрицательные аэрозоли нормализуют чувствительность адренорецепторов к катехоламинам, что повышает бронхолитическое действие. Кроме того, отрицательные аэрозоли нормализуют обмен ацетилхолина и серотонина, что снижает возбудимость вегетативной нервной системы.
Аппаратура
Используют два принципа приготовления аэрозолей — диспергирование и конденсация. Для клинических целей обычно используют диспергирование, т. е. измельчение лекарственного препарата.
Обычно применяют сжатый воздух или кислород. В связи с этим в аэрозольных аппаратах имеются компрессоры для подачи сжатого воздуха,электромотор и распылители, где образуются аэрозоли. К распылителям требуются респираторы для вдыхания аэрозоля в виде маски или трубки для рта или носа. Компрессоры могут быть поршневые, ротационные и мембранные. Первые два вида компрессоров нуждаются в постоянной смазке, что является существенным недостатком. Принцип получения сжатого газа в мембранном компрессоре такой же, как и в поршневом. Если в поршневом компрессоре большая часть энергии тратится на преодоление сил трения поверхности поршня о стенки цилиндра, то в мембранных компрессорах только незначительная часть энергии расходуется на преодоление упругих сил, мембраны (стальной или резиновой). Мембранные компрессоры имеют пневматические глушители, они проще в изготовлении.
Получает все большее распространение создание аэрозолей посредством ультразвука. При воздействии интенсивным ультразвуком воздух, проходящий через жидкость, создает поток и превращает жидкость в туман. Используют ультразвуковые излучатели с такой фокусировкой, которая позволяет концентрировать всю энергию в одной точке. Такой механический эффект возникает при частоте колебаний 1,5-3 МГц. При этом возникает переменное давление до 80 атм и больше. Появление такого давления на ключе и соответственно противодавления разрывает жидкость на частицы размером 0,5-5 мкм. Плотность ультразвукового аэрозоля значительно выше плотности простых аэрозолей. Вместе с жидкостью распыляются растворенные или суспензированные частицы. Действие ультразвука на лекарственные вещества обычно не изменяет их лечебных качеств.
В настоящее время нашей промышленностью выпускаются следующие основные аппараты и установки для проведения индивидуальных или групповых ингаляций аэрозолями и электроаэрозолями диспергированных растворов лекарственных веществ, щелочей, отваров трав и масел:
- ингалятор паровой с электроподогревом ИП-2;
- ингалятор аэрозолей переносный «Аэрозоль-П2»;
- ингалятор аэрозолей универсальный «Аэрозоль-У2»;
- генератор электроаэрозолей индивидуальный ГЭИ-1;
- генератор электроаэрозолей групповой ГЭГ-2;
- установка ингаляционная стационарная УИ-1.
Аппараты для аэрозольной терапии подразделяются на портативные и стационарные. Из портативных ингаляторов наша промышленность выпускает «АИ-1», «ПАИ-1», «ПАИ-2», «Аэрозоль-П-1», «ИП-2». При помощи «АИ-1» (аэрозольный ингалятор) получают высокодисперсные аэрозоли лекарственных средств, щелочей, масел, отваров трав. «АИ-1» включает мембранный компрессор и комплект распылителей. Распылитель обрабатывает 1,8 мг лекарственного раствора с величиной частиц, до 10 мкм в течение 10 мин.
Портативный аэрозольный ингалятор («ПАИ-1») имеет мембранный компрессор и комплект распылителей. На панели аппарата имеется манометр, указывающий на величину давления, расход воздуха и распыляемых растворов. Распылительный блок состоит из спаренных распылителей с форсунками кругового действия. «ПАИ-2» включает мембранный компрессор и два распылителя (ручной и настольный). Ручной распылитель состоит из стеклянной форсунки и ручки. Сжатый воздух из компрессора поступает в ручку и далее к форсунке распылителя. Через отверстие на ручке сжатый воздух может выходить в атмосферу. Во время ингаляции больной закрывает это отверстие пальцем. Аппарат «Аэрозоль-П-1» является портативным ингалятором, применяющимся для ингаляций лекарственных растворов, масел, щелочей, отваров. Аппарат* имеет термоэлемент для подогрева аэрозолей. «ИП-2» - паровой ингалятор индивидуального пользования. Применяется для ингаляций некоторых лекарственных веществ, щелочей и др.
«УИ-2» (универсальный ингалятор) является стационарным аппаратом для аэрозольтерапии. Он предназначен для ингаляций жидких и твердых частиц, а именно водных растворов лекарственных веществ (в том числе подогретых), лекарственных масел, порошков. Сжатый воздух образуется мембранным компрессором. Аппарат позволяет проводить ингаляцию одновременно двум больным.
«Аэрозоль-У-1» является универсальным аэрозольным ингалятором стационарного типа. Он дает возможность проводить ингаляцию одновременно трем больным. Аппарат обеспечивает возможность проведения электро-аэрозольтерапии. Ингаляторий стационарного типа состоит из компрессора с ресивером и фильтрами для очищения воздуха, пульта управления, а также процедурных мест (от 4 до 12), снабженных аппаратурой для всех видов ингаляций. Аппарат имеет мембранный компрессор.
Аппараты для электроаэрозольтерапии также подразделяются на портативные и стационарные. Аппарат «Электрозоль-1» имеет генератор для электризации и распыления водных растворов лекарственных веществ. Аппарат может быть также использован для получения незаряженных аэрозолей. Генератор работает в комплекте с ингаляторами «АИ-1», «ПАИ-1», «ПАИ-2». Аппарат «ГЭИ-1» (генератор электроаэрозолей индивидуальный) имеет термоэлемент для подогрева лекарственных веществ.
Аппарат «ГЭК-1» является камерным генератором электроаэрозолей. Применяется для ингаляций различных лекарственных растворов. Предназначен для групповых ингаляций. «ГЭГ-2» — групповой генератор электроаэрозолей также используется для групповых ингаляций лекарственных веществ. При отрицательной электризации отношение плотности объемного заряда отрицательных частиц к положительным составляет 4:1, при положительной электризации — соответственно 1:4.
В физиотерапевтических кабинетах сельской амбулатории наиболее целесообразно пользоваться ингаляторами ИП-2 и «Аэрозоль-П2».
Ингалятор паровой с электроподогревом ИП-2 (рис. 23) является современным простейшим ингалятором, отвечающим требованиям технической эстетики. Предназначен для индивидуальной ингаляции аэрозолями лекарственных веществ, щелочей, антибиотиков, масел, отваров трав. Ингалятор ИП-2 может использоваться для проведения аэрозольтерапии в домашних условиях. Он состоит из резервуара, помещенного на основание, в котором имеется нагревательный электрический элемент. На верхнем торце резервуара имеется завинчивающаяся головка с предохранительным клапаном, закрывающая отверстие для заливания в резервуар воды. На боковой стенке резервуара закреплена карболитовая ручка с вмонтированным в нее водомерным стеклом. Из боковой стенки резервуара с противоположной стороны выходит горизонтальная трубка эжекционной форсунки с соплом, к которой присоединена вертикальная трубка для засасывания раствора лекарственного вещества. К горизонтальной трубке форсунки крепятся пластмассовый стаканчик для лекарственных растворов и стеклянный наконечник-сепаратор. В основании ингалятора имеется вилка, к которой присоединяется розетка сетевого шнура. При кипении воды, залитой в резервуар до отметки водомерного стекла, образуется пар, который выходит из сопла горизонтальной трубки. При этом над вертикальной трубкой форсунки возникает разрежение, за счет которого лекарственный раствор засасывается в форсунку, а при выходе из нее диспергируется на аэрозольные частицы различного диаметра. Крупные частицы аэрозолей осаждаются на стенках стеклянной трубки-сепаратора и стекают обратно в стаканчик с лекарственным раствором.
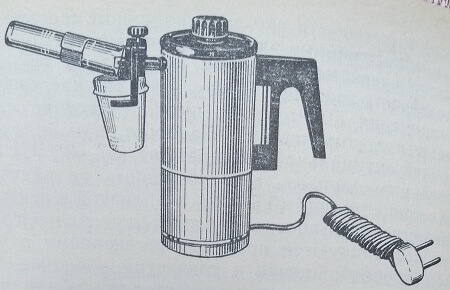
Рис. 23. Ингалятор паровой с электроподогревом ИП-2
Производительность ингалятора ИП-2 составляет 0,3-0,4 г/мин. Дисперсность аэрозоля по массе составляет около 10 % частиц диаметром 1-8 мкм и 90 % частиц диаметром 8-50 мкм. Температура аэрозоля — 40 °С.
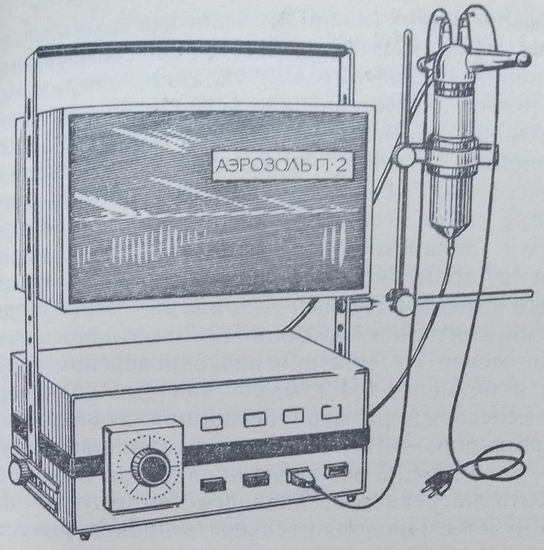
Ингалятор аэрозолей переносный «Аэрозоль-П2» (рис. 24). Предназначен для индивидуальной ингаляционной терапии высокодисперсными аэрозолями и электроаэрозолями, а также низкодисперсными аэрозолями жидких лекарственных веществ.
Рис. 24. Ингалятор аэрозолей переносный «Аэрозоль-П2»
Виды ингаляций
Различают 5 основных видов ингаляций: паровые, тепловлажные, влажные (аэрозоли комнатной температуры), масляные, ингаляции порошков. Действующим началом паровых ингаляций является пар, который при движении захватывает лекарственные вещества, находящиеся в резервуаре в растворенном состоянии.
Вдыхаемый пар вызывает усиленный прилив крови к слизистой оболочке верхних дыхательных путей, способствует восстановлению ее функции и оказывает болеутоляющее действие. Паровые ингаляции проводятся с использованием парового ингалятора, но их можно провести и без специального аппарата в домашних условиях. Из лекарственных веществ чаще всего применяют ментол, тимол, эвкалипт, антибиотики. Температура пара на выходе респиратора колеблется в пределах 57-63 °С а при подаче ингалируемого раствора она снижается на 5-8 °С.
Продолжительность ингаляций составляет 5 10 мин. Одним из недостатков паровых ингаляций является высокая температура аэрозоля. Этот вид ингаляций противопоказан при выраженной артериальной гипертонии, ИБС, при тяжелых формах туберкулеза гортани, при острой пневмонии, плеврите, при кровохарканье.
Тепловлажные ингаляции вызывают гиперемию слизистой оболочки дыхательных путей, разжижают вязкую слизь, улучшают функцию мерцательного эпителия, ускоряют эвакуацию слизи, подавляют упорный кашель, приводят к свободному отделению мокроты. Для этого вида ингаляций применяют аэрозоль солей и щелочей (хлорид натрия, гидрокарбонат натрия), минеральных вод, гормонов и др.
Тепловлажные ингаляции проводят с помощью специальных аппаратов. Температура вдыхаемого воздуха, содержащего распыленное лекарственное вещество, колеблется от 38 до 42 °С.
Продолжительность процедуры зависит от скорости распыления раствора лекарственного вещества. На одну ингаляцию солевых растворов расходуют 25-150 мл, антисептиков, сульфаниламидов или антибиотиков — 50-100 мл. Раствор антибиотиков готовится непосредственно перед процедурой. В 1 мл не должно быть более 500 000 ЕД. Спиртовые растворы ароматических и анестезирующих средств берутся из расчета 5-20 капель на 100 мл водного раствора. Противопоказаниями для проведения тепловлажных ингаляций являются те же, что и для паровых.
При влажных ингаляциях лекарственное вещество распыляется и вводится в дыхательные пути без предварительного подогрева. Распыление происходит в специальных колбах. Концентрация лекарственного вещества должна быть больше, чем для тепловлажных ингаляций. Объем раствора составляет 2-6 мл на процедуру. Для этого вида ингаляций используют анестезирующие вещества, антибиотики, гормоны, антигистаминные препараты, фитонциды. Эти ингаляции переносятся легче. Их можно назначать тем больным, которым противопоказаны паровые и тепловлажные ингаляции. Этот вид нашел широкое распространение при комплексном лечении больных в послеоперационном периоде (после тонзиллэктомии, конхотомии и др.), а также для борьбы с кровотечениями из верхних дыхательных путей. Ингаляции антибиотиков, анестетиков и средств, повышающих свертывание крови, назначают на следующий день после операции.
Широкое применение в клинике нашли масляные ингаляции. При ингаляции масло распыляется, покрывая слизистую оболочку дыхательных путей тонким слоем, который защищает ее от различных раздражений и препятствует всасыванию вредных веществ в организм и тем самым создает своего рода покой. Масляные ингаляции благоприятно действуют при воспалительных процессах гипертрофического характера, снижают ощущение сухости, способствуют отторжению корок в носу и в глотке, оказывают благоприятное действие при остром воспалении слизистой оболочки дыхательных путей, особенно в комбинации с антибиотиками. С профилактической целью масляные ингаляции применяют на производстве, где в воздухе имеются частицы ртути, свинца, соединения хрома, аммиака и др. Вместе с тем масляные ингаляции нельзя проводить тем людям, которые на производстве контактируют с большим количеством сухой пыли (мучная, асбестовая, табачная и др.). В этих случаях пыль смешивается с маслом и образует плотные пробки, которые закупоривают просвет бронхов, создавая условия для возникновения воспалительных заболеваний легких. На таком производстве следует применять щелочные ингаляции для удаления осевшей на слизистой оболочке пыли.
Аэрозоли масел применяют в теплом виде, для чего нагревают воздух, поступающий в дыхательные пути. Для масляных ингаляций рекомендуют масла главным образом растительного (эвкалиптовое, мятное, персиковое, миндальное и др.) и животного (рыбий жир) происхождения. Менее целесообразно применение минеральных масел (вазелиновое). Масляные ингаляции назначают по 5-7 мин. За этот период в аэрозоль превращается 0,4-0,6 мл масла. Обычно масляные ингаляции проводят через 30-40 мин после паровой, тепловлажной или влажной. Они нередко применяются и самостоятельно. Масляные ингаляции не проводят при нарушениях дренажной функции бронхов, поскольку это может привести к избыточному скоплению жира в бронхе.
Сухие ингаляции (ингаляции порошков) применяют преимущественно при острых воспалительных заболеваниях верхних дыхательных путей. Эти ингаляции основаны на том принципе, что распыляемый раствор смешивается с сухим горячим воздухом. При этом вода испаряется, а мельчайшие частицы вещества, находящиеся во взвешенном состоянии во вдыхаемом воздухе, свободно проникают до бронхиол и альвеол. Для сухих ингаляций используют гомогенно тонко измельченный субстрат вещества, который должен во избежание увлажнения храниться в хорошо закрытых флаконах. Для распыления лекарственного вещества в верхних дыхательных путях может быть использован простой порошковдуватель. Ингаляции порошков дозируют более точно в сравнении с другими видами ингаляций, особенно влажными. Продолжительность ингаляций зависит от скорости распыления лекарственного вещества и назначенной дозы.
Все виды аппаратных ингаляций проводят ежедневно, а некоторые — через день. На курс лечения назначают 5-20 процедур. При показаниях проводят повторный курс через 10-20 дней. Детям можно назначать ингаляции с первых дней жизни с целью профилактики и лечения заболеваний органов дыхания. При этом ингаляции проводят, используя специальные приспособления.
В курсе лечения ингаляции сочетают с лекарственным лечением, электротерапией (светолечение, электрические, магнитные или электромагнитные поля), с тепло-водолечением. При таком сочетании ингаляции проводят после светолечения или электротерапии. Не следует проводить местные и общие охлаждающие процедуры (души, аэроионотерапию) после паровых или тепловых, или масляных ингаляций.
Для лечебных целей используют аэрозоли и электроаэрозоли различных лекарственных средств. Для лечения ЛОР-заболеваний в основном применяются низкодисперсные (больше 20 мкм) аэрозоли. К ним относятся лекарственные средства, разжижающие слизь, вяжущие, антибактериальные препараты, антисептики, а также препараты, оказывающие общеукрепляющее действие. Для воздействия на вязкий секрет, корки в верхних дыхательных путях назначают тепловлажные ингаляции хлорида тетрабората и гидрокарбоната натрия, ментола, чаще в сочетаниях. На ингаляцию применяют 50-100 мл. Для ликвидации аллергического отека верхних дыхательных путей назначают ингаляции хлорида кальция, новокаина, адреналина. При лечении атрофических катаральных процессов верхних дыхательных путей пользуются обычно сочетаниями препаратов калия и йода с хлоридом и гидрокарбонатом натрия. Для обезболивающего и антисептического действия назначают ментол, а противокашлевого — хлорид аммония и термопсис. При острых инфекциях с поражением верхних дыхательных путей пользуются сульфаниламидами (норсульфазол, стрептоцид и т.д.) и антибиотиками (пенициллин, эритромицин, мономицин, олететрин, левомицетин и др.).
При диффузных поражениях бронхиального дерева для улучшения бронхиальной проходимости назначают лекарственные средства адреномиметического действия (эфедрин, адреналин, изадрин; алупент, бриканил, беротек, салбутамол), а также холинолитики (атропин, эуфиллин). Обычно их применяют в сочетаниях (солутан, эфатин).
Противовоспалительное и десенсибилизирующее действие оказывают кортикостероиды.
Бронходилататоры часто неэффективны при наличии воспалительной инфильтрации бронхов и легких. Небольшие дозировки глюкокортикоидов при ингаляциях зачастую оказывают хорошее действие. Для ингаляционного лечения хронического бронхита с астматическим синдромом ши бронхиальной астмы назначают гидрокортизон (20-30 г в сутки), дексаметазон (около 1 мг 3-4 раза в сутки). Назначение ингаляций этих средств угнетает реакцию связывания антигена с антителом, что благоприятно для ликвидации аллергического компонента. Обычно накануне ингаляций глюко-кортикоида рекомендуют ингаляции симпатомиметического препарата (изадрин, интал).
Поскольку вязкость бронхиального секрета вызвана муко-протеином и дезоксирибонуклеином, то из разжижающих мокроту средств широко используют протеолитические ферменты поджелудочной железы (трипсин, химотрипсин, химопсин), ферменты, деполяризующие РНК и ДНК (дезоксирибонуклеаза, дорназа), а также бактериальные ферменты (стрептолиаза, дикиназа). Применение этих ферментов должно, производиться под контролем, поскольку они сами могут вызвать аллергические реакции.
Аэрозоли и электроаэрозоли лекарственных препаратов широко применяются местно (на язвы, раны).
При этом отмечено значительное проникновение препарата в глубь раны. Используют аэрозольный или электроаэрозольный пистолет. Его устанавливают на расстоянии 10-20 см от раневой поверхности. Продолжительность процедуры в зависимости от площади раны — 5-15 мин. Процедуры проводят 1-2 раза в день, на курс лечения 15-25 процедур. После процедуры на рану накладывают повязку, увлажненную стерильным раствором лекарственного препарата. В случае обострения процесса процедуры следует прекратить на 1-2 дня.
Побочные реакции при аэрозоль- и электроаэрозольтерапии прежде всего связаны с местным токсическим действием лекарственных препаратов, аллергическими проявлениями, побочными эффектами, зависящими от механизма действия того или иного средства. Некоторые препараты (химотрипсин, эритромицин, витамины группы В) могут подавлять деятельность мерцательного эпителия дыхательных путей. Высокие концентрации лекарственного препарата также могут неблагоприятно воздействовать на слизистую оболочку полости рта и дыхательных путей. Некоторые антибиотики могут повышать вязкость мокроты, а при длительном применении вызывать кандидамикоз. Особое внимание должно быть обращено на возможное возникновение аллергических реакций на тот или иной препарат.
Правила приема ингаляций
- Ингаляции следует проводить в спокойном состоянии, не отвлекаясь разговором или чтением. Одежда не должна стеснять шею и затруднять дыхание.
- Ингаляции принимают не ранее чем через 1 ч после приема пищи или физического напряжения.
- После ингаляций необходим отдых в течение 10-15 мин, а в холодное время года — 30-40 мин. Непосредственно после ингаляций не следует петь, разговаривать, курить, принимать пищу в течение часа.
- При болезнях носа, околоносовых пазух вдох и выдох следует производить через нос, без напряжения. При заболеваниях глотки, гортани, трахеи, крупных бронхов после вдоха необходимо произвести задержку дыхания на период около 2 с, а затем сделать максимальный выдох.
- Выдох лучше произвести носом, особенно больным с заболеваниями околоносовых пазух, поскольку во время выдоха часть воздуха с лекарственным веществом в силу отрицательного давления в носу попадает в пазухи.
- При назначении ингаляций антибиотиков следует определить чувствительность микрофлоры к антибиотикам и собрать аллергологический анамнез. Необходимо ограничить прием жидкостей, не принимать отхаркивающих средств, солей тяжелых металлов, не производить перед ингаляцией полоскания глотки растворами перманганата калия, борной кислоты, перекиси водорода.
Порядок и пример назначения процедуры
Пропись назначения процедур аэрозоль- и электроаэрозольтерапии производится в карте формы 044/у. При этом врач указывает вид ингаляции (паровая, тепловлажная, масляная или др.), состав раствора ингалируемого лекарственного препарата или смеси лекарственных веществ (щелочная, соляно-щелочная и др.) количество раствора лекарственного препарата или смеси лекарственных веществ из расчета на одну процедуру, продолжительность процедуры (мин), расстановку процедур в процессе курса ингаляций (ежедневно, 2 раза в день и т.д.) и общее количество их на курс лечения.
Пример прописи назначения аэрозольтерапии при остром рините. Тепловлажные ингаляции, соляно-щелочные; на 1 ингаляцию: натрия гидрокарбоната — 2,0; натрия хлорида—1,0; воды дистиллированной — 100 мл. 5—10 мин; ежедневно; № 10.
Показания и противопоказания
Показания
Для ингаляционной терапии показаны: 1) острые и хронические заболевания верхних дыхательных путей, бронхов и легких, послеоперационный период для профилактики осложнений; 2) профессиональные заболевания верхних дыхательных путей, бронхов и легких (для лечения и профилактики); 3) туберкулез верхних дыхательных путей и легких; 4) острые и хронические заболевания среднего уха и околоносовых пазух; 5) грипп и другие острые вирусные инфекции; 6) острые и хронические заболевания полости рта; 7) бациллоносительство в верхних дыхательных путях; 8) бронхоспазм при бронхиальной астме.
Ингаляции проводятся для местной анестезии слизистой оболочки дыхательных путей перед специальными исследованиями или перед операцией; введения некоторых лекарственных веществ больным с недостаточностью кровообращения и со значительными диспепсическими расстройствами; для защиты слизистых оболочек дыхательных путей от вредного воздействия некоторых химически активных веществ; для вакцинации при бруцеллезе, туляремии и других заболеваниях.
Противопоказания
Противопоказаниями для ингаляционной терапии являются спонтанный пневмоторакс, гигантские каверны в легких, распространенная и буллезная форма эмфиземы, легочно-сердечная и сердечно-легочная недостаточность III степени, массивные легочные кровотечения, болезнь Меньера с частыми приступами, гипертоническая болезнь IIБ-III стадии, индивидуальная непереносимость ингаляций.
Правила техники безопасности
- Соблюдать общие требования безопасности согласно «ССБТ. Отделения, кабинеты физиотерапии» (ОСТ 42-21-16-83).
- Ингаляции аэрозолей и электроаэрозолей индивидуальным методом должны проводиться в помещении с постоянно действующей вентиляцией, обеспечивающей 4-кратный обмен воздуха за 1 ч; помещение должно систематически проветриваться и дезинфицироваться; целесообразно иметь местную вытяжную вентиляцию в виде «зонтов» над каждым аппаратом для ингаляционной терапии.
- Компрессор, придаваемый к некоторым типам ингаляционных аппаратов, устанавливается в отдельной комнате площадью не менее 6м2, имеющей звукоизоляцию;
- Растворы для диспергирования должны быть свежеприготовленным и стерильными;
- Маски и наконечники после каждой процедуры тщательно моют горячей водой с мылом, затем стерилизуют кипячением в отдельном стерилизаторе, устанавливаемом в вытяжном шкафу ингалятория или физиотерапевтического кабинета.
- При проведении процедуры аэрозоль- и электро- аэрозольтерапии медсестра обязана следить за состоянием больного, его пульсом и дыханием; при появлении нарушений в состоянии здоровья больного она должна прекратить процедуру и вызвать врача.