Псевдотуберкулез
Псевдотуберкулез – инфекционная болезнь человека и животных, называемая бактерией Yersinia pseudotuberculosis.
Термин «псевдотуберкулез» был введен Eberth (1883) на основании внешнего сходства изменений в органах лабораторных животных с туберкулезными поражениями. Возбудитель инфекции не имеет ничего общего с палочкой Коха и его название «псевдотуберкулезный микроб» является производным от наименования инфекции.

Почти 70 лет после описания возбудителя Mallasez a. Vigna (1883) псевдотуберкулезом занимались главным образом ветеринарные работники и специалисты по чуме. В этот период было установлено, что псевдотуберкулезные бактерии широко распространены среди животных и птиц, а их шероховатый (R) вариант очень сходен по многим биологическим свойствам с возбудителем чумы. Спорадические случаи псевдотуберкулеза среди людей относили к казуистическим; они нередко кончались летальным исходом.
На ошибочность представлений об экзотичности псевдотуберкулеза для людей впервые указали Knapp a.Masshoff (1953), установившие псевдотуберкулезную природу спорадических мезентериальных аденитов, протекающих с клиникой аппендицита.
В 1965 году В. А. Знаменский и А. К. Вишняков установили псевдотуберкулезную этиологию так называемой дальневосточной скарлатиноподобной лихорадки, нозологическая самостоятельность которой была доказана еще в 1959 г. (И. И. Грунин, Г. П. Сомов, И. Ю. Залмовер). Таким образом, впервые была показана возможность эпидемических вспышек псевдотуберкулеза.
В настоящее время, по данным литературы, псевдотуберкулез обнаружен кроме Дальнего Востока и в других районах страны: на Северо-Западе, в Центрально-Черноземной зоне России, на Урале, в Сибири, в Средней Азии, на Украине. Заболевания псевдотуберкулезом систематически диагностируют также в странах Западной Европы, Америки, в Японии.
Надо полагать, что большинство случаев псевдотуберкулеза пока не выявляются и проходят под другими диагнозами, чему в немалой степени способствуют полиморфизм клинических проявлений болезни и. недостаточное применение специфических методов лабораторной диагностики этой инфекции.
Основные биологические свойства возбудителя псевдотуберкулеза
В мазках агаровая культура представляется в виде грам-отрицательных бесспоровых одиночных полиморфных палочек с закругленными краями. Микроб подвижен в условиях пониженной температуры (4°-22°). Факультативный анаэроб, хорошо растет на обычных питательных средах. Оптимум роста при pH среды 6,8-7,3 и температуре 28-30°. Возбудитель псевдотуберкулеза способен сохраняться и даже расти в голодных средах при низких температурах (0-5°).
Псевдотуберкулезный микроб легко диссоциирует из гладкой (S) в шероховатую (R) форму. Колонии шероховатых вариантов чрезвычайно похожи на колонии возбудителя чумы. С переходом в R-форму микроб теряет вирулентность.
Псевдотуберкулезные бактерии ферментируют только до кислоты в первые сутки глюкозу, мальтозу, маннит, рамнозу, на вторые-третьи сутки – ксилозу, арабинозу, глицерин, галактозу. Они не разлагают лактозу, сахарозу, дульцит, инозит, инулин, адонит, рафинозу, крахмал. Желатин не разжижают, молоко не свертывают, не образуют сероводорода и индола.
Соматические антигены микроба термостабильны. Среди них различают типоспецифические О-антигены и групповой R-антиген. Последний наиболее развит у шероховатых вариантов и представляет собой антигенный комплекс, общий не только для всех серотипов псевдотуберкулезных бактерий, но и для возбудителя чумы. Жгутиковые Н-антигены термолабильны. По О-антигенам различают 5 серологических типов псевдотуберкулезного микроба. Есть сообщение о шестом серотипе. В антигенном пейзаже повсеместно преобладают бактерии первого типа. Антигенная общность псевдотуберкулезных бактерий с некоторыми энтеробактериями (салмонеллами групп В и Д) выражена незначительно.
Возбудитель псевдотуберкулеза подвержен действию фага. Микробы плохо переносят нагревание: при 60° погибают через 30 минут, при кипячении – через несколько секунд. Они весьма чувствительны к действию обычных дезинфицирующих средств.
Бактерии псевдотуберкулеза патогенны для многих животных и птиц. Из лабораторных животных наиболее чувствительны морские свинки и белые мыши.
Краткая эпидемиологическая характеристика
Псевдотуберкулез – это зооантропоноз; возбудитель инфекции как вид сохраняется только в непрерывности эпизоотического процесса. Заболевания людей псевдотуберкулезом связаны с зараженностью животных.
Псевдотуберкулез широко распространен во всем мире среди многих диких и домашних животных, а также птиц. Им особенно часто болеют грызуны (серые и черные крысы, домовые, лесные и полевые мыши, обыкновенные и рыжие полевки, землеройки, зайцы, кролики), реже домашние животные (кошки, собаки, лошади, ослы, коровы) и птицы. Возбудитель псевдотуберкулеза удавалось выделять из объектов внешней среды: водоемов, почвы, молока, сена, овощей и ягод.
Основным источником инфекции при псевдотуберкулезе человека являются синантропные (домовая мышь, серая и черная крысы) и реже дикие грызуны (полевая и лесная мыши). Предположение о роли больных людей и реконвалесцентов в распространении псевдотуберкулеза (Б. G. Будрин и соавт., 1967) не подтверждено другими исследователями. По-видимому, псевдотуберкулезный микроб, подобно возбудителям других зоонозов, как вид сохраняется главным образом в популяциях животных и человек для него является экологическим тупиком.
Больные грызуны выделяют микроб во внешнюю среду с фекалиями и, возможно, с мочой и слюной. При этом они могут инфицировать пищевые продукты, которые являются главными факторами передачи. Не исключена возможность распространения инфекции через воду. Наиболее частой причиной возникновения групповых заболеваний оказывается употребление ранней весной овощных блюд (свежей капусты, салата, моркови, лука, огурцов, редиса), не подвергавшихся термической обработке.
Внешняя среда является промежуточным этапом обитания бактерий псевдотуберкулеза и играет важную роль в их сохранении и распространении. Так, в замерзших испражнениях бактерии сохраняются до трех месяцев, на свежей капусте в хранилище при 5-10° они выживают до 2 месяцев. Чаще всего заражение продуктов грызунами происходит не на территории, где возникла вспышка, а на базовых складах хранения и снабжения. Есть основания считать, что псевдотуберкулезный микроб может не только длительно переживать во внешней среде, но при благоприятных условиях (низкая температура, влажность и пр.) и размножаться в ней, сохраняя при этом патогенные свойства.Спорадические случаи при налаженной лабораторной диагностике регистрируют постоянно, реже – в летние месяцы. Подъем заболеваемости в зимне-весенний период наблюдается преимущественно за счет крупных вспышек инфекции в закрытых коллективах, с общим типом питания.
Различаются два типа вспышек псевдотуберкулеза (В. О. Игнатович и соавт., 1967). Вспышки первого типа носят взрывной характер, они кратковременны (5-15 дней) и характеризуются быстрым подъемом и резким спадом заболеваемости. Подобный тип вспышки наиболее характерен для коллективов с единым типом питания и обусловлен одномоментным приемом инфицированной пищи.
Для вспышек второго типа характерно длительное течение (до 4 месяцев), значительно превышающее по срокам инкубационный период. При этом подъем заболеваемости происходит медленно, так же как и спад. Эти вспышки, по-видимому, связаны с употреблением длительно обсеменяемой пищи или воды.
В связи с решающим значением грызунов как источника инфекции важное место должны занимать дератизационные мероприятия на продовольственных складах, пищеблоках, овощехранилищах и прилегающих к ним территориях. Противоэпидемические мероприятия должны учитывать также возможные пути распространения и механизмы передачи инфекции. Поэтому в осенне-зимний сезон следует особо контролировать состояние овощных складов, самих овощей, следить за соблюдением технологии приготовления овощных блюд, не подвергающихся термической обработке. Нельзя допускать употребления в пищу изделий со следами погрызов и испражнений.
Клинические черты
Псевдотуберкулез характеризуется многообразием клинических проявлений, что обусловлено вовлечением в патологический процесс различных органов и систем. Наиболее часто поражаются печень, желудочно-кишечный тракт и костно-суставной аппарат.
При псевдотуберкулезе резко выражены явления, связанные с интоксикацией (лихорадка, поражения нервной и сердечнососудистой систем, почек) и аллергической перестройкой организма (крупнопятнистая и узелковая сыпь, поражения суставов, рецидивирующее течение).
Инкубационный период продолжается от 3 до 18, в среднем 10-11 дней. Различают 3 периода болезни: начальный, разгара, рецидивов и обострений, реконвалесценции (И. Ю. Залмовер, 1969; В. С. Матковский и В. С. Антонов, 1972).
Из клинических форм псевдотуберкулеза наиболее часто (40%) регистрируется абдоминальная, с проявлениями мезентериита, гастроэнтерита и энтерита. Многие больные попадают в хирургические отделения больниц с подозрением на острый аппендицит. Скарлатиноподобная форма наблюдается у 20% больных, наиболее часто у детей. Артралгическая форма встречается в 15% случаев, ведущим в ней является синдром полиартрита. Желудочная форма (7%) характеризуется токсическим поражением печени с нарушением билирубинового обмена. Значительно труднее клинически диагностировать катаральную, стертую и латентную формы, которые, как правило, выявляются только при лабораторном обследовании в очаге.
Дифференциальный диагноз приходится проводить со многими болезнями: тифо-паратифозными заболеваниями и сепсисом, дизентерией, острым аппендицитом, энтеровирусными инфекциями, вирусным гепатитом, острым суставным ревматизмом, узловатой эритемой, скарлатиной и краснухой, гриппом и другими острыми респираторными заболеваниями.
Лечение включает применение этиотропных средств (левомицетин) и мер, направленных на снижение общей интоксикации и улучшение деятельности сердечно-сосудистой системы.
Исход, как правило, благоприятный, однако описаны и смертельные исходы при генерализованной форме псевдотуберкулеза.
Лабораторные методы исследования
Современные специфические методы лабораторного исследования позволяют диагностировать псевдотуберкулез у человека и животных, а также выявлять возбудитель в объектах внешней среды.
При исследованиях широко используют бактериологический и серологический методы. Другие приемы еще не вышли за пределы исследовательских лабораторий. В частности, бактериоскопия нативного или обогащенного материала не дает достоверных результатов из-за морфологического сходства возбудителя псевдотуберкулеза с другими грамотрицательными палочковидными микроорганизмами. В этом плане представляется перспективным дальнейшая разработка иммунолюминесцентного метода, который является чувствительным экспресс-тестом специфической индикации псевдотуберкулезных бактерий.
Биологический метод исследования применяют лишь для углубленного изучения некоторых свойств выделенных штаммов, например, вирулентности. Считают, что животные могут быть латентными носителями псевдотуберкулезной инфекции, а потому непригодны для выделения ее возбудителя.
Аллергическая проба разработана в нашей стране лишь применительно к диагностике псевдотуберкулеза среди морских свинок в питомниках (М. И. Юнусова, 1967). Будучи усовершенствован, этот прием мог бы найти применение не только в практике эпизоотического обследования, но и в диагностике инфекции у человека.
Объектом лабораторного исследования на псевдотуберкулез могут быть больные или переболевшие люди, домашние животные, дикие млекопитающие (особенно грызуны) и их выделения, птицы, кровососущие членистоногие, пищевые продукты, вода, почва и т. д.
При обследовании больных людей в равной мере используют бактериологический и серологический методы. Реконвалесцентов обследуют в основном серологически. Для обнаружения зараженности животных и объектов внешней среды чаще применяют бактериологический метод.
Возбудитель псевдотуберкулеза относят к III группе микроорганизмов. Поэтому его можно выделять и идентифицировать в обычных бактериологических лабораториях. Серологические исследования на псевдотуберкулез также доступны любой диагностической лаборатории.
Бактериологическое исследование
От больного псевдотуберкулезный Микроб можно выделить из кала, мочи, смывов из зева, гноя из полостей и абсцессов, удаленных лимфатических узлов и червеобразного отростка. Получить культуру из крови больного удается крайне редко, надо полагать, из-за кратковременности и малой напряженности бактериемии.
При обследовании животных исследуют их помет, кровь, паренхиматозные органы (печень, селезенку) и лимфатические узлы. Кровососущих членистоногих растирают в ступке и суспензируют в физиологическом растворе. С объектов внешней среды делают смывы и соскобы. Воду из естественных водоемов собирают в бутыли. Из плотных пищевых продуктов в лаборатории готовят суспензию.
При невозможности быстрого исследования материал следует сохранять на холоде (3-5°). Чтобы предупредить высыхание материала при хранении, его заливают небольшим количеством физиологического раствора.
Плотные материалы измельчают в ступке с песком и разводят 3-5 кратным объемом стерильного физиологического раствора. Фекалии размешивают в стерильной воде или физиологическом растворе, чтобы получить примерно 10%-ную взвесь.
Все исследуемые материалы обязательно засевают в жидкую среду накопления (фосфатно-буферный раствор с pH 7,4-7,6 или глюкозо-пептонную индикаторную среду). При этом взвеси, смывы, мочу вносят в количестве 0,5 мл в пробирку с 4-5 мл жидкой среды накопления. Воду засевают в 10-кратный концентрат глюкозо-пептонной индикаторной среды.
Эта методика основана на использовании способности псевдотуберкулезного микроба размножаться при 3-4° более быстрыми темпами, чем другие бактерии.
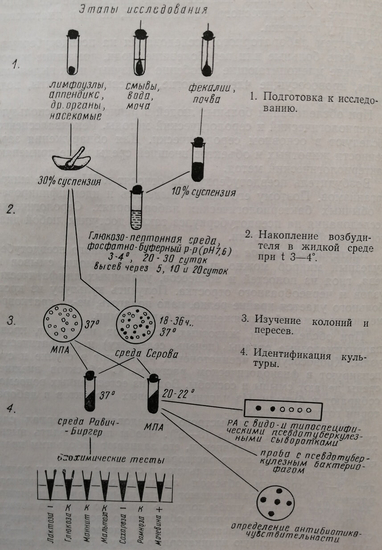
Схема бактериологического исследования псевдотуберкулеза
Глюкозо-пептонная среда с индикатором предложена Г. Д. Серовым (1969). Накопление псевдотуберкулезных бактерий в этой среде происходит раньше, чем в фосфатно-буферном растворе.
Изменение вследствие ферментирования глюкозы красного цвета среды в желтый сигнализирует о необходимости высева на плотную среду. Однако изменение цвета среды может быть вызвано и другими энтеробактериями.
Суспензии из биопсированных тканей и органов животных рекомендуется параллельно сеять петлей или шпателем на одну из плотных сред (мясо-пептонный агар, дифференциально-диагностическую среду Серова, среду Эндо). Посевы выдерживают до двух суток в термостате, ежедневно просматривая выросшие колонии.
Состав глюкозо-пептонной среды Серова: пептонная вода – 100 мл, глюкоза – 0,75 г, индикатор фенолрот – 1 мл, pH – 7,4-7,6; цвет среды красный. Для приготовления индикатора 1 г фенолрота растирают в ступке с 2,8 мл 0,1 N раствора NaOH и добавляют 100 мл дистиллированной воды. Если раствор не имеет оранжевого оттенка, через него пропускают углекислый газ в течение 30-40 секунд. Среду стерилизуют текучим паром в автоклаве или 5-10 минутным кипячением и разливают в пробирки по 5 мл.
Состав плотной дифференциально-диагностической среды Серова; глюкоза – 0,5 г, мочевина – 0,25 г, молибденовокислый аммоний – 0,1 г, сода безводная – 0,1 г, 30% водный стерильный раствор сухой желчи – 2 мл, 1,6% водный раствор индикатора конгорот – 0,8 мл, 1% водный раствор генцианвиолета – 0,1 мл, сухой питательный агар 3-5 г (в зависимости от серии). Конгорот и генцианвиолет растворять в горячей дистиллированной воде. Указанные ингредиенты вносят в дистиллированную воду (100 мл) при помешивании, нагревают и кипятят 5 минут. После остывания среду разливают в чашки Петри. Цвет ее темно-вишневый, pH 7,2-7,4. Среду можно хранить в холодильнике при 4°.
Состав среды придает ей одновременно и элективные и дифференциальные свойства. Среда тормозит рост грамположительной микрофлоры и роение протея. Колонии псевдотуберкулезных бактерий имеют характерные признаки, позволяющие легко отличать их от колоний других микроорганизмов. Последние обычно окрашены в красный цвет, имеют влажную блестящую поверхность и пастообразную консистенцию.
Поверхность колоний псевдотуберкулезного микроба при рассмотрении сбоку имеет тусклый, суховатый блеск. Колонии смещаются по поверхности среды при снятии петлей, центр крошится. Эти дифференциальные признаки четко выявляются только при использовании в составе среды сухой желчи и утрачиваются, если применяется жидкая консервированная желчь. При большом количестве псевдотуберкулезных колоний ощущается аммиачный запах из чашки.
Более четкие признаки колонии приобретают через 36 часов инкубации. Г. Д. Серов описал два характерных типа колоний на этой среде. Колонии первого типа обычно имеют правильную округлую форму, нередко напоминающую уплощенные пирамиды-многогранники. Центр колонии сосцевидный. Размер этих колоний к 28 часам роста достигает 0,7 мм, к 36 часам – 2,2-4 мм.
Колонии второго типа значительно крупнее, имеют неправильную амебовидную форму, уплощенную поверхность с эксцентрически расположенной сосцевидной выпуклостью.
На мясо-пептонном агаре (МПА) псевдотуберкулезные бактерии легко обнаружить, если они формируют шероховатые (R) колонии, весьма сходные с колониями возбудителя чумы. Значительно труднее заметить гладкую колонию. Лучшие результаты дает просмотр чашки под малым увеличением микроскопа.
Элективность среде можно придать добавлением генциан-виолета до концентрации его в агаре 1 : 100 000 - 1 :200 000.
На среде Эндо псевдотуберкулезные бактерии образуют малохарактерные колонии и при обильном росте банальной кишечной микрофлоры выявить их довольно трудно. На средах Плоскирева и Вильсон-Блера рост иерсиний псевдотуберкулеза подавляется.
Колонии, подозрительные на псевдотуберкулезные, переносят на скошенный столбик МПА и на полиуглеводную среду с лактозой, глюкозой, мочевиной. Пробирку с МПА оставляют при комнатной температуре (20°), углеводную среду с мочевиной инкубируют при 37°.
На другой день отбирают для дальнейшего изучения только лактозонегативные и щелочеобразующие (уреазоположительные) культуры. Применяют в основном три теста идентификации: ставят реакцию агглютинации с диагностическими сыворотками, определяют биохимические свойства культуры на средах «нестрого» ряда, делают пробу с псевдотуберкулезным бактериофагом. Чистоту культуры со скошенного столбика МПА промеряют микроскопией мазка, окрашенного по Граму.
Антигенная идентификация является решающей при определении вида и серотипа микроба.
Нами получены сухие адсорбированные (поливалентная и типовые) псевдотуберкулезные агглютинирующие сыворотки, позволяющие в реакции на стекле определить принадлежность к виду и антигенный тип возбудителя псевдотуберкулеза. Реакцию агглютинации ставят только с культурами, выращенными при комнатной температуре (20-22°).
Для пробы с фагом используют коммерческий диагностический псевдотуберкулезный бактериофаг, выпускаемый Среднеазиатским и Ставропольским противочумными институтами.
Смыв культуры со скошенного столбика МПА (густотой не более 500 млн в 1 мл) вносят в количестве 0,1 мл в две пробирки (опытную и контрольную) с 4,5 мл индикаторной глюкозо-пептонной среды. В опытную пробирку добавляют 0,5 мл фага в разведении, которое в 1000 раз меньше титра фага. Титр каждой серии фага следует предварительно определить с музейной культурой псевдотуберкулезного микроба. Например, при титре фага в индикаторную среду вносят 0,5 мл фага в разведении 1:10 000, а окончательное диагностическое разведение фага будет 10 в минус 5. Пробирки оставляют до утра при 28°. При положительной пробе с бактериофагом красный цвет среды в опытной пробирке не изменится. В контрольной пробирке при этом будет рост бактерий и пожелтение среды. При отрицательной пробе среда помутнеет, а цвет изменится на желтый.
Для изучения биохимических свойств выделенной культуры ставят короткий «пестрый» ряд. Пробирки с посевами оставляют до утра при 37°. Отношение к мочевине определяют в среде Ланге (результат через 2-3 часа) или по рекомендации Г. Д. Серова (1974) в индикаторной среде с содержанием 0,8% мочевины. В присутствии псевдотуберкулезных микробов цвет индикаторной среды изменится через 6-8 часов в желтый, а спустя 18-20 часов – в малиновый.
Совокупность вышеуказанных свойств позволяет отнести выделенный штамм к виду Y. pseudotuberculosis и установить его серологический тип.
Для клинициста чрезвычайно важно иметь антибиотикограмму, которая определяется общепринятым методом.
При обследовании людей, животных и объектов внешней среды следует иметь в виду возможность обнаружения бактерий близкородственного вида Y. enterocolitica. Эти микроорганизмы также широко распространены в природе и нередко вызывают у людей заболевания, сходные с псевдотуберкулезом.
Возбудитель кишечного иерсиниоза не агглютинируется псевдотуберкулезными сыворотками, не чувствителен к псевдотуберкулезному бактериофагу, ферментирует сахарозу и не ферментирует рамнозу. Он высоко устойчив к пенициллину и мало вирулентен для морских свинок и белых мышей.
Основным недостатком бактериологического исследования при псевдотуберкулезе является его длительность (дни и недели). Поэтому бактериологическое исследование обязательно должно сочетаться с серологическим.
Серологическое исследование
Оно направлено на выявление специфических антител в крови и его широко применяют для целей экстренной и ретроспективной диагностики псевдотуберкулеза, а также для выявления стертых и бессимптомных заболеваний в эпидемических очагах. Этому в значительной степени способствует простота методик, доступных при наличии диагностикума всем лабораториям.
Наиболее широко в настоящее время применяют реакцию агглютинации и реакцию непрямой гемагглютинации. Другие методы серодиагностики псевдотуберкулеза сложны или малочувствительны.
Реакции агглютинации (РА)
РА ставят по типу реакции Видаля. В пробирках делают двукратные разведения исследуемых сывороток физиологическим раствором в объеме 0,5 мл, начиная с 1:50. В каждую пробирку вносят по 2 капли диагностикума. Пробирки встряхивают и выдерживают 2 часа при 37°, а затем оставляют на столе до следующего утра. Учет результатов реакции проводят через 18-24 часа по общепринятым критериям оценки реакции агглютинации. Реакцию сопровождает обычный для нее контроль.
Псевдотуберкулезный диагностикум готовят из проверенных эталонных культур соответствующих серотипов. Культура бактерий обязательно должна быть гладкой (S) формы, чтобы предупредить неспецифическую агглютинацию ее в физиологическом растворе.
Бактерии выращивают на МПА и выдерживают при комнатной температуре (18-22°) в течение суток. Микробный газон смывают стерильным физиологическим раствором (pH = 7,2) и концентрацию взвеси доводят до 2-3 млрд микробных клеток по бактерийному стандарту мутности. Живой псевдотуберкулезный диагностикум может быть использован однократно. Для работы в течение длительного срока пригоден формалинизированный диагностикум. Его готовят следующим образом: в микробной взвеси создают 0,25-0,3% концентрацию формалина. Смесь оставляют до утра в термостате (37°). После проверки стерильности формалинизированный диагностикум разливают по 5-10 мл в стерильные пробирки и хранят в холодильнике при 4-9° до 3-6 месяцев. Каждая серия диагностикума должна быть испытана на отсутствие. спонтанной агглютинации в физиологическом растворе.
Реакция непрямой гемагглютинации (РНГА)
Диагностикум для РНГА представляет собой эритроциты барана или человека, на поверхности которых фиксированы полисахаридные антигены псевдотуберкулезных бактерий.
Наиболее перспективным для практических лабораторий оказался сухой (лиофилизированный) псевдотуберкулезный эритроцитарный диагностикум, технология которого разработана в 1969 г. в ЛНИИВС совместно с одним из авторов. Препарат можно хранить в широком диапазоне температур (10°-30°) до 2-3 лет после изготовления. Постановка РНГА с сухим диагностикумом технически проста и доступна лаборатории любого ранга.
Постановка РНГА с помощью микротитраторов системы «Такачи» дает ряд существенных выгод, а именно: сокращается время постановки теста в 3-6 раз, можно одновременно разводить несколько сывороток, уменьшается расход диагностикума в 8-12 раз, значительно увеличивается четкость и демонстративность результатов.
Результат микрогемагглютинации обычно ниже на 1-2 разведения результата РНГА, поставленной в полистироловых пластинах в объеме 0,4-0,6, что повышает специфичность титров антител, определяемых в микрореакции.
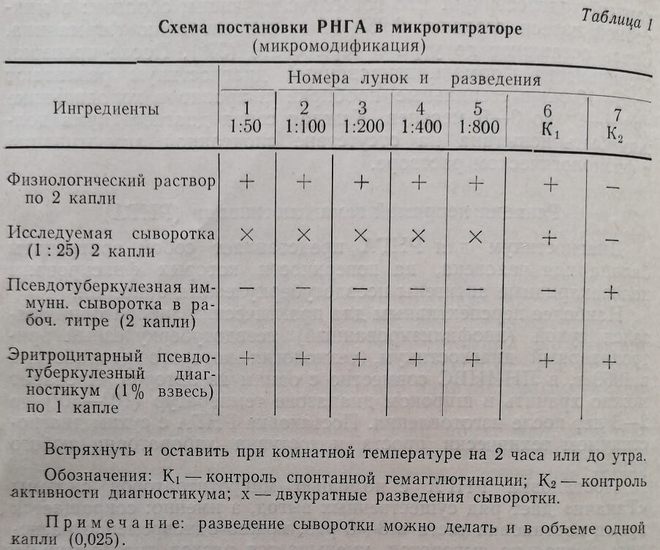
Техника постановки РНГА в микромодификации
Техника работы с микротитратором «Такачи» описана в приложении к комплекту.
Ампула с сухим препаратом содержит 1 мл 5-10% диагностикума. Чтобы получить рабочую концентрацию, содержимое ампулы разводят соответственно в 5 или 10 мл физиологического раствора.
Схема постановки РНГА с помощью микротитратора приведена в табл. 1.
Результат реакции учитывают по двубалльной системе: положительная – в виде зонтика ( + ), отрицательная – в виде точки или кольца (–).
Техника постановки РНГА в полистироловых пластинах (макрометод)
Методика постановки РНГА не отличается от общепринятой при серодиагностике других инфекций. Испытуемые сыворотки разводят в объеме 0,4 или 0,5 мл с 1:50 до 1:1600. К каждому разведению сыворотки добавляют по 0,1 мл 2-2,5%-ной взвеси эритроцитарного диагностикума. Перед этим 10%-ный препарат сухого диагностикума суспендируют в 5 мл физиологического раствора. После встряхивания пластины оставляют при комнатной температуре на 2-3 часа или до утра, после чего учитывают реакцию.
Эпидемиологическое значение лабораторных методов исследования при псевдотуберкулезе
Было бы неверным свести применение лабораторных методов только к диагностике псевдотуберкулеза. Они необходимы и для уточнения многих еще нерешенных вопросов эпидемиологии этой инфекции.
Учитывая повсеместное распространение возбудителя псевдотуберкулеза, необходимо как можно шире проводить активную эпидразведку с целью выявления очагов инфекции. В нашей стране за последние 10 лет обнаружено значительное число новых зон распространения псевдотуберкулеза. Можно сказать, что псевдотуберкулез выявляют везде, где этим активно занимаются.
Известно, что разнообразие клинических проявлений псевдотуберкулеза у человека осложняет его диагностику. Особые затруднения представляет распознавание в случае с нехарактерной клиникой, при позднем обследовании больных, при стертых и латентных формах инфекции. Микробиологические и иммунологические методы исследования приобретают при этом решающее значение.
Исходя из механизма заражения и учитывая роль пищевого фактора в инфицировании для обнаружения очагов псевдотуберкулеза обследуют не только острых больных, но и всех лиц, получавших общее с ними питание, а также работников пищеблока. Это особенно важно при выявлении первых случаев заболевания в организованных коллективах.
Во время вспышки псевдотуберкулеза в Ленинграде в 1969 году только от практически здоровых лиц удалось выделить до 40% всех штаммов псевдотуберкулезного микроба, полученных при обследовании в очаге. Серологические тесты позволили обнаружить еще больше инфицированных.
При спорадических заболеваниях целесообразно обследовать членов семей. При этом наиболее эффективно комплексное – бактериологическое и серологическое обследование.
Применение лабораторных методов помогает установить вероятные источники инфекции. С этой целью исследуют главным образом грызунов (отловленных или мертвых), обнаруженных в продовольственных складах, пищеблоках, овощехранилищах и на прилегающих к ним территориях. При спорадических заболеваниях необходимо обследовать домашних животных. Основным методом исследования в этих случаях является бактериологический. Серологические тесты применяют реже (например, при обследовании домашних животных). Существенное значение при установлении источника инфекции приобретает определение серотипов выделенных культур.
Для изучения факторов передачи и путей распространения псевдотуберкулезной инфекции проводят выделение возбудителя из различных элементов внешней среды, в частности, из пищевых продуктов.
Углубленное эпидемиологическое и эпизоотическое исследование предполагает изучение элементов структуры и границ очага, определение его активности в различное время года и т. д. Решить эти вопросы можно, применив бактериологический и иммунологический методы.
Особенности лабораторной диагностики псевдотуберкулеза у человека
Выделение возбудителя болезни от человека имеет чрезвычайно ценное диагностическое и эпидемиологическое значение. Наиболее часто его обнаруживают в фекалиях, особенно в первые дни болезни. В результате антибиотикотерапии частота обнаружения возбудителя резко снижается.
Рекомендуется трехкратное исследование в начале болезни, по возможности до применения антибиотиков.
Опыт диагностической работы в очагах псевдотуберкулеза показал, что наилучшие результаты бактериологического исследования дает посев фекалий вначале на жидкую среду накопления с последующими высевами на плотную дифференциально-диагностическую среду Серова.
При массовом бактериологическом обследовании нецелесообразно сеять фекалии непосредственно на плотные среды, так как результативность этого приема невелика в противоположность материальным затратам. Прямой посев на плотные среды (параллельно с посевом на среду накопления) оправдан лишь при исследовании относительно чистых материалов, например, удаленных лимфатических узлов и червеобразного отростка, свежего секционного материала, органов отловленных грызунов, т. е, объектов, в которых можно ожидать большую концентрацию патогенных бактерий и малое содержание банальной микрофлоры.
Особо важное значение следует придавать обследованию на псевдотуберкулез в хирургических стационарах. Нередко среди оперированных по поводу аппендицита или мезаденита выявляли больных псевдотуберкулезом. Опираясь на этот диагноз, установленный лабораторным путем, эпидемиологи раскрывали значительные вспышки псевдотуберкулеза.
Специфические антитела обычно появляются в крови уже в первые дни болезни, достигая максимума к третьей неделе, когда они определяются чаще всего в титрах 1:200–1:800 (иногда 1:6400–1:25600). Снижение их уровня обычно совпадает с периодом выздоровления. Через 2-4 месяца антитела еще могут быть обнаружены в разведении 1:50–1:100.
Однако возможны и другие варианты иммуногенеза. У ряда больных при достаточно высоком содержании антител длительно не обнаруживают динамики нарастания их титра. Наконец, у части больных псевдотуберкулезом вообще не удается обнаруживать убедительных титров (В. В. Кацалуха, 1974). Таким образом, отрицательный результат серологической реакции или отсутствие динамики титров антител не исключает заболевания.
Степень выраженности серологических сдвигов в определенной мере зависит от тяжести болезни. Достоверный (4-х кратный и больший) прирост антител чаще отмечается при средней тяжести болезни.
Чувствительность РНГА по сравнению с РА несколько выше на первой неделе болезни. В то же время РА более демонстративна при определении серологических сдвигов.
На основании многолетних собственных исследований мы считаем для РА диагностическим титром 1:200. Для РНГА, при постановке реакции в объеме 0,4-0,6, этот показатель также равен 1:200, или 1:100 при использовании микротитратора Такачи.
В табл. 2 представлены рекомендуемые нами критерии оценки положительных результатов исследования одиночных сывороток.
Обнаружение специфических антител еще не является абсолютно достоверным доказательством инфекционного псевдотуберкулезного процесса. РА и РНГА могут быть положительны в низких разведениях, порядка 1:20–1:80, при многих лихорадочных заболеваниях, а также у некоторых здоровых лиц. В специфичности серологических реакций убеждаются путем исследования крови в динамике заболевания. Низкие титры антител (1:50–1:100) при отсутствии их нарастания, по-видимому, могут иметь и анамнестическое значение.
Антитела, выявленные у больных, неоднородны по своей специфичности. Они состоят, как мы установили, по крайней мере из двух фракций: типоспецифической и групповой. Последняя адсорбируется не только всеми типами псевдотуберкулезных бактерий, но и возбудителем чумы. При этом можно достоверно установить антигенный тип возбудителя задолго до выделения чистой культуры, что имеет важное эпидемиологическое значение при работе в эпидочаге.
РНГА позволяет (в отличие от РА) титровать одновременно типоспецифические и групповые антитела, причем последние независимо от серотипа диагностикума. Типовая специфичность РА в принципе обязывает применять все серологические типы диагностикума. Однако, если известно, что в данной местности преобладает возбудитель псевдотуберкулеза определенного серотипа, допустимо ставить РА с диагностикумом только соответствующего типа. Известно, что первый серотип преобладает в антигенном пейзаже псевдотуберкулезных бактерий, выделенных в разное время в СССР и странах Западной Европы от людей, животных и из внешней среды (более 90%).
Практически в течение всей болезни вырабатываемые антитела представлены главным образом классом макроглобулинов (19S). Микроглобулины (7S-антитела) появляются в крови не у всех больных и, как правило, в поздние сроки. Отмечены более высокие уровни 19 S и 7 S-антител при тяжелом течении болезни.
Серологический метод, будучи наиболее ранним диагностическим тестом, не исключает необходимости бактериологического обследования. Серологическое подтверждение диагноза во время вспышек получали в 60-80% случаев, при диагностике спорадических заболеваний, часто протекающих тяжело – в 85-95%. Расхождение результатов бактериологического и серологического исследований при их одновременном применении достигает 20-40% от числа обследованных.
Наиболее ценные результаты при обследовании в очагах псевдотуберкулеза можно получить при параллельном использовании бактериологического и серологических методов. При комплексном исследовании в одном из очагов использование только серологического метода дало нам 87% положительных результатов, только бактериологического – 50%. В целом положительные результаты микробиологического исследования были получены у 67% обследованных в очаге.
Особенности применения лабораторных методов при эпизоотологическом обследовании
Обследованию на псевдотуберкулез следует подвергать животных, доставленных живыми или найденных мертвыми, их помет, продукты, загрязненные выделениями животных или со следами погрызов, воду из естественных водоемов и колодцев. Чаще всего, как известно, псевдотуберкулез поражает синантропных и реже диких грызунов в зимне-весенний период.
Основным методом исследования при обследовании грызунов является бактериологическое (посев органов). При невозможности быстрой пересылки животных в лабораторию следует сохранять их трупы на холоде или извлекать органы (печень, селезенку, лимфоузлы) и хранить в консерванте, например, в 5% растворе поваренной соли в холодном месте.
Домашних животных исследуют при соответствующих показаниях. При необходимости от домашних животных, например, кроликов, берут помет и органы для бактериологического исследования. Обязательно также серологическое исследование.
Результаты применения РНГА для серодиагностики псевдотуберкулеза у экспериментальных животных (морских свинок, белых мышей) показали возможность успешного использования этого теста для серологического обследования как домашних, так и диких животных.
С целью выявления природных очагов псевдотуберкулеза целесообразно исследовать клещей, особенно те виды, которые паразитируют на грызунах и мелких млекопитающих, а также блох и кровососущих двукрылых насекомых.
Беспозвоночных определенного вида, собранных в одном месте, перед исследованием можно объединить в группы. Из них готовят суспензию и сеют на среду накопления и плотную питательную среду.
Из объектов внешней среды особого внимания заслуживают овощи (капуста, морковь, лук, огурцы, редис) со следами помета или погрызов и загрязненные грызунами пищевые продукты, с которых делают смывы или соскобы. Из некоторых продуктов можно готовить суспензию. Эти объекты сеют только в жидкую среду накопления. Наиболее успешно. исследование проб из внешней среды в холодное время года, когда возбудитель псевдотуберкулеза длительно сохраняет жизнеспособность.