Паразитарные заболевания половых органов у девочек
Трихомониаз
Трихомонадные заболевания половых органов у девочек, как и у взрослых женщин, вызываются простейшими жгутиковыми паразитами вида Trichomonas vaginalis (рис. 52). Девочки всех возрастов значительно менее подвержены этим заболеваниям, чем половозрелые женщины. Исключительно редко трихомониаз встречается у девочек «нейтрального» возраста (примерно 1-10 лет). Это объясняется известными физиологическими и биохимическими особенностями влагалища ребенка, обусловлен¬ными недостаточной эстрогенной активностью яичников. Относительная редкость трихомонадной инвазии у девушек по сравнению с женщинами объясняется тем, что это заболевание передается в основном половым путем.
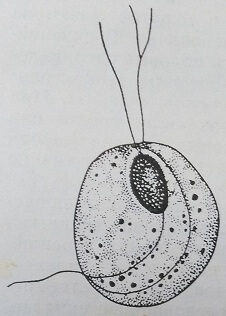
Рис. 52. Влагалищная трихомонада (схема строения)
Литературные данные о частоте трихомониаза у девочек чрезвычайно пестры и во многом противоречивы. Так, например, К. А. Карышева (1954) считает, что трихомонадные заболевания встречаются у девочек довольно часто (цифровые данные не приводятся), Б.А.Теохаров (1958) на основании массовых обследований (2000) с помощью метода культур установил, что влагалищные трихомонады встречаются у детей исключительно редко. М. А. Дыхно и Г. Д. Дерчинский при исследовании микрофлоры у 101 девочки разных возрастов (без патологических симптомов вагинита) ни у одной не могли обнаружить влагалищных трихомонад, в то время как при обследовании взрослых женщин трихомонадоносительство, даже по самым «благополучным» статистикам, встречаются не менее, чем в 8-10% случаев (В. Е. Дембская и Л. А. Залкинд). Schauffler при обследовании 60 девочек разных возрастов, страдавших неспецифическим вагинитом, только у 2 из них (3,3%) обнаружил влагалищные трихомонады (девочкам было 10 и 14 лет). Автор считает, что трихомониаз у девочек наблюдается преимущественно в предпубертатном и пубертатном периодах, но и в эти годы встречается крайне редко. Н. Е. Сидоров и соавторы также отмечают сравнительную редкость трихомониаза у девочек и приводят данные многих авторов, наблюдавших трихомониаз у детей лишь в единичных случаях. Так, Е. А. Рябова и А. А. Шильникова, по данным Н. Е. Сидорова установили трихомониаз у 6 девочек, в 1,5% всех заболеваний трихомонадным кольпитом. Из этих 6 девочек 5 были в возрасте 10-13 лет. Матери всех девочек также страдали трихомонадным кольпитом. Л. И. Завершинская при обследовании 71 девочки в возрасте 4-7 лет, страдавшей вульвовагинитом разной этиологии, только у одной обнаружила трихомонады. По данным других авторов, трихомонады встречаются у девочек значительно чаще и в более раннем возрасте.
Весьма серьезного внимания заслуживают комплексные исследования, выполненные группой чешских авторов разных профилей за последние 16 лет (О. Ировец, Р. Петер, И. Ира, М.. Петру). По данным указанных авторов, при обследовании 11 500 больных девочек в возрасте от нескольких дней до 14 лет трихомонады были обнаружены только у 109, т. е. в 0,9%, притом почти исключительно в периоде полового созревания или тогда, когда организм девочки еще находится под воздействием материнских гормонов. Авторы утверждают, что в период «покоя» детского влагалища, т. е. в возрасте приблизительно от 1 до 10 лет, они только в виде исключения обнаруживали трихомонады. Они пришли к выводу, что длительное пребывание во влагалище вагинальных трихомонад невозможно вследствие отсутствия эстрогенизации. Личные клинические наблюдения также убеждают нас в том, что физиологические и биохимические условия, имеющиеся в детском влагалище, не благоприятствуют развитию в нем трихомонад. При обследовании 80 девочек по поводу белей трихомониаз в возрасте до 10 лет нам встретился только у 2 (5 и 9 лет), страдавших белями, причем у обеих был длительный и значительный энтеробиоз, а в выделениях оказались также и кишечные палочки. Поэтому возможно, что причиной вагинита у этих детей были не трихомонады, а кишечные бактерии и острицы.
Практически важный вопрос о способе заражения при трихомониазе не может считаться окончательно решенным. Многие авторы до настоящего времени полагают, что влагалищная трихомонада обладает значительной устойчивостью по отношению к факторам внешней среды и может передаваться не только непосредственно половым путем, но и через разные предметы, а также при купании в закрытых водоемах, мытье в бане и т. д. В литературе последнего десятилетия все чаще высказывается мнение о крайней неустойчивости влагалищной трихомонады вне человеческого организма. Вышеназванные чешские авторы, Б. А. Теохаров (1957) и многие другие установили, что влагалищные трихомонады быстро погибают в воде и в других не¬благоприятных условиях внешней среды и что заражение при купании, в бане и другими путями, кроме полового, возможно лишь в исключительных случаях.
Спорным является также вопрос о видовой самостоятельности влагалищной трихомонады и, в частности, о возможности приспособления кишечной трихомонады к существованию во влагалище. Для детской практики этот вопрос является особенно актуальным, поскольку дети часто страдают глистной инвазией, причем очень часто встречаются острицы, которые не¬редко являются переносчиками разных микроорганизмов из кишечника во влагалище. К сожалению, и в этом вопросе нет полной ясности. Так, например, Б. А. Теохаров (1958) на основании экспериментальных и массовых эпидемиологических исследований пришел к выводу, что заражение влагалища кишечными трихомонадами не имеет места, так как последние быстро теряют свою жизнеспособность во влагалищных выделениях, так же как влагалищные трихомонады быстро погибают в содержимом кишечника. О. Ировец и соавторы, кроме того, отмечают, что кишечная трихомонада очень редко встречается у жителей умеренного климата средней Европы и что авторам никогда (даже методом культур) не удавалось обнаружить этот вид паразита у женщин, инфицированных вагинальной трихомонадой. Иные данные приводит П. Д. Давыдов, обнаруживший у 14 девочек разных возрастов (четырем из них было от 2 до 5 лет) кишечные трихомонады, причем у 4 они были в содержимом влагалища. Разноречивы данные и других авторов. В новейшей литературе все чаще и чаще приводятся доводы, отрицающие также возможность заражения от коров и других животных-носителей трихомонад через молоко, простоквашу и другие фигурировавшие в более старой литературе источники.
В настоящее время многие авторы считают, что взрослые заражаются главным образом половым путем. Девочки же в основном заражаются от инфицированных трихомонадами женщин при совместном спанье или пользовании загрязненными предметами гигиенического ухода, общим нижним бельем и при прочих грубых нарушениях гигиены. Новорожденные девочки могут инфицироваться во время родов от больных матерей. У девочек старшего возраста изредка имеет место заражение половым путем, в том числе и при манипуляциях membri ante portas (Peter, 1950); такой способ заражения, конечно, нельзя полностью исключить и у девочек младшего возраста в отдельных, редких, случаях.
Трихомонады поражают в основном влагалище, значительно реже — уретру, парауретральные и малые вестибулярные железы. Цервикальный канал и бартолиновы железы поражаются у девочек, по-видимому, исключительно редко. Мы не видели ни одного такого случая. Трихомонады могут находиться во влагалище в симбиозе с гонококками, грибком молочницы и другими представителями влагалищной микрофлоры. Жгутиковый паразит не всегда вызывает патологические симптомы, но проявлению его патогенных свойств всегда могут способствовать как местные изменения, так и нарушения общего состояния организма (анемия, инфекционные заболевания и т. д.), что должно быть учтено при назначении лечения.
Симптомы трихомонадного вагинита у девочек мало чем отличаются от таковых у взрослых женщин и от неспецифических детских вагинитов другого происхождения. Основной симптом — обильные гноевидные, жидкие, часто пенистые выделения, белые или зеленовато-желтые. Слизистая оболочка влагалища диффузно гиперемирована. Нередко наблюдается отек наружных половых органов. Больные часто жалуются на зуд. При поражении уретры из нее иногда можно выделить гноевидное отделяемое, вокруг наружного отверстия бывает покраснение, отек, больные обычно отмечают учащенное и болезненное мочеиспускание.
Диагноз базируется на указанных симптомах и на данных исследования мазков. Мазки из влагалища при наличии обильных свободно вытекающих выделений можно брать, как обычно. В других случаях можно впрыснуть во влагалище не¬много теплого физиологического раствора из пипетки с резиновым баллончиком, которым промывная жидкость из влагалища отсасывается для исследования. Последнее для ориентировочных целей производится в нативных препаратах сразу же после взятия мазков. Для целей более углубленного обследования рекомендуется исследовать два мазка, из которых один окрашивается по Граму, а другой — по Романовскому-Гимза. При наличии показаний мазки берутся и из уретры, а также исследуется моча. При наличии трихомониаз следует тщательно изучать влагалищную микрофлору, чтобы исключить другие причины вагинита, в особенности гонорею у девочек.
При назначении лечения необходимо, учитывая индивидуальные особенности больной, позаботиться о создании для девочки условий, направленных на улучшение ее общего состояния. Для местного лечения предложено очень много разных методов. Основная задача местного лечения - обезвредить паразитов и сопутствующие им патогенные бактерии, а также устранить вызванные ими воспалительные изменения. Устранением действия почти всегда сопутствующих трихомонадам патогенных микроорганизмов можно добиться быстрейшего уменьшения воспалительных явлений, ослабления активности трихомонад и сокращения сроков лечения. В соответствии с указанными соображениями следует подбирать комбинации нужных лекарственных веществ. При этом необходимо иметь в виду, что применяемые средства не должны раздражать нежных покровов детских мочеполовых органов и должны быть удобны для введения во влагалище. При этом следует учитывать возрастные анатомические особенности, а также реакцию ребенка.
Лекарства можно вводить в зависимости от конкретных обстоятельств в самых разнообразных видах и формах (местные ванночки, марлевые туруиды и т. д.). Выпускаемые фармацевтической промышленностью для лечения взрослых шарики и таблетки (с трихомонацидом, амииоакрихином и т. п.) в детской практике не пригодны. При лечении трихомониаза, как и гонореи, необходимо обрабатывать все очаги возможного поражения так как опыт показывает, что рецидивы чаще всего исходят из уретры, парауретральных и малых вестибулярных желез.
Выбор применяемых для местного лечения средств настолько широк, что невозможно их даже перечислить. Поэтому мы остановимся только на тех, которые для детей представляются нам наиболее эффективными и удобными. Из трихомонадоцидных средств наибольшим распространением у нас пользуется осарсол, в состав которого входит 27% мышьяка. Дети в общем хорошо переносят этот препарат при его местном применении в нижеуказанных дозах и только изредка наблюдается индивидуальная непереносимость препарата, ввиду чего при длительном его применении рекомендуется следить за состоянием слизистой оболочки рта и систематически исследовать мочу. Вместе с протистоцидными средствами обычно вводят также и микостатические, учитывая, что трихомонадам часто сопутствуют дрожжевые грибки, против которых с успехом при¬меняется борная кислота. Из бактерицидных средств в комбинацию лекарств вводят разные сульфаниламиды и антибиотики (белый стрептоцид, левомицетин, синтомицин и др.). Наконец, для пополнения разрушенного трихомонадами гликогена и улучшения биохимизма влагалища применяют также глюкозу или лактозу. О. Ировец и Р. Петер и соавторы предложили лекарственную комбинацию из 10% трихомонадоцирных средств, 60% бактерицидных и 5% микоацидных с добавлением 10% лактозы и необходимого количества связующего вещества. Отечественные авторы, придерживаясь в общем такого же принципа комбинирования лекарств, применяют у детей обычно несколько иные соотношения ингредиентов и меньшие дозировки.
Приводим для примера одну из схем лечения. При остром вагините с резко выраженными воспалительными явлениями девочке назначаются постельный режим и сидячие ванны из настоя цветов ромашки или из раствора марганцовокислого калия (1 : 10 000) 2-3 раза в день. Влагалище промывается настоем цветов ромашки или шалфея при температуре 37° (цветы завариваются крутым кипятком из расчета 20-25 на стакан воды и настаиваются в течение часа; настой процеживают через марлю и добавляют к нему кипяченой воды до 1 л). После стихания бурных острых явлений или при отсутствии таковых можно приступить к систематическому введению во влагалище одного из нижеследующих лекарственных средств в виде порошка, влагалищных палочек, марлевых турундочек с лекарством или инстилляций. Перед введением того или иного лекарственного средства влагалище следует промыть с целью механического удаления основной массы гнойных выделений вместе с трихомонадами и другими возбудителями. Промывание производят дезинфицирующими растворами (марганцовокислого калия 1 :10 000, борной кислоты 2-3 чайные ложки на 1 л воды и др.). Лекарства вводят ежедневно или (чаще) через день. Турунды, смоченные лекарством, вводятся во влагалище на 8-т-12 ч. Приводим для примера некоторые прописи, которые могут и должны при надобности изменяться как в сочетаниях лекарств, так и в их дозировках в связи с индивидуальными особенностями каждой больной.
Можно инсталлировать во влагалище девочки 3%-ный водный раствор метиленового синего или применять 1-1,5%-ные йодистые растворы с осарсолом в глицерине или 3%-ный йод-вазоген (один раз в 3 дня). Применяемые у взрослых фитонциды в виде луковой или чесночной кашицы для детей непригодны. Остальные пораженные очаги, кроме вагины, обрабатываются инстилляцией 5%-ного раствора осарсола, 30%-ного раствора альбуцида, 0,1-0,2%-ного водного раствора грамицидина, 0,5-1 %-ного раствора азотнокислого серебра и т. п.
Наружные половые органы следует 2-3 раза в день обмывать теплой водой с мылом, при раздражении кожи применять мази или присыпки, часто менять белье.
Г. Р. Робачевский (I960) рекомендует девочкам раннего возрасти проводить ежедневное смазывание влагалища осарсоловой пастой следующего состава: Zlncl oxydflti 10,0 Aniyll trttlcl 20,0 Osarsoli, Streptocidi albi ae 5,0 Glycerin! 60,0-80,0 Перед употреблением пасту подогревать.
Девочкам школьного возраста можно вводить во влагалище марлевые турунды различной длины. Кроме того, для лечения трихомониаза у девочек можно рекомендовать введение во влагалище 1-2 раза в день натурального клюквенного или лимонного сока, разведенного пополам с водой (после процедуры следует полчаса полежать с приподнятым тазом).
Из зарубежных (импортных) средств высокой эффективностью обладает французский препарат «Флагиль», который выпускается в двух видах: для приема per os (таблетки дози¬ровкой в 250 мг) и для местного применения (таблетки дозировкой в 500 мг). Этот препарат можно назначать детям старше 15 лет под тщательным наблюдением врача (учитывая возможность побочного действия и индивидуальной непереносимости). При трихомонадном поражении влагалища и мочевых путей обычно прибегают к комбинированному (пероральному и местному) лечению по следующей примерной схеме: 1) ежедневно принимают внутрь 2 таблетки по 250 мг (утром и вечером во время еды) в течение 8-10 дней. Таблетку запивают водой или предварительно растворяют в небольшом количестве сладкой воды; 2) ежедневно на ночь вводят в глубину влагалища одну таблетку в 500 мг в течение от 10 до 20 дней. Перед введением во влагалище таблетку рекомендуется слегка увлажнять, погрузив ее на несколько секунд в воду.
Таким образом в течение 8-10 дней применяют лекарство внутрь и местно, в остальные же 10-12 дней, при необходимости продлить срок лечения, - только местно.
Местное лечение у девочек проводится обычно в течение 2-4 недель в зависимости от тяжести заболевания. Необходимо в течение последующих 3 месяцев ежемесячно проводить кратковременное профилактическое применение лекарственных средств (например, 3-4 раза в месяц вводить во влагалище по одной палочке с осарсолом, у менструирующих девочек — после каждой менструации в течение 3 дней) и контролировать мазки. При отсутствии в мазках трихомонад и исчезновении
симптомом вагинита девочку можно считать излеченной. Профилактика трихомониаза у девочек сводится к тщательному соблюдению правил гигиены (исключение контакта с больными женщина ми и возможности заражения как непосредственного, так и через разные предметы). До излечения вагинита девочка должна быть изолирована от детского коллектива. Важное значение имеет пропаганда среди населения правил гигиены и мер профилактики трихомониаза.
Молочница
Молочница половых органов вызывается дрожжеподобным грибком типа Monilia albicans. Как известно, среди взрослых это заболевание встречается в подавляющем большинстве случаев у беременных женщин. Девочки чаще всего заражаются во время родов от больных матерей. Проникновению грибков во влагалище новорожденных благоприятствует имеющаяся у них кислая реакция влагалища. В «нейтральном» возрасте девочки значительно менее восприимчивы к микотическим заболеваниям благодаря щелочной реакции влагалища. Sieroszewskij (1962) и соавторы при обследовании 2045 девочек обнаружили у 151 (в 7,3% всех обследованных) различные виды влагалищных грибков (исследование производилось методом посевов на специальных средах). Авторы высказывают предположение, что относительная частота обнаружения влагалищных грибков и микозных вульвовагинитов у девочек до некоторой степени связана с широким применением антибиотиков.

Грибок молочницы является факультативно патогенным агентом и может в течение весьма длительного периода времени не давать никаких симптомов. По данным К. Учида, из обследованных, у которых в выделениях была обнаружена культура грибков, только у 21% больных имели место клинические проявления кандидомикоза (монилиаза). Проявлению патогенных свойств грибков молочницы способствуют общие заболевания организма (туберкулез, диабет, острые инфекции и др.). Peter описал форму микотического вульвита на почве диабета у девушек в пубертатном периоде под названием Vulvitis succulenta diabetica. Автор подчеркивает необходимость исследования мочи на сахар при обнаружении кандид, так как таким путем нередко удается выявить сахарный диабет. Возбудители молоч-ницы часто сопутствуют трихомонадам, гонококку, дифтерийной палочке, стрептококку й др. Заражение девочек может проис¬ходить не только во время родов, но и в любое другое время при грубых нарушениях гигиены.
Молочницей поражается в первую очередь влагалище, затем вульва и очень редко уретра. Основной клинический симптом молочницы — зуд в области вульвы или вестибулярной ее части и
чувство жжения во влагалище. При вагиноскопии слизистая влагалища представляется умеренно гиперемированной и покрытой характерными белыми налетами или творожистыми наслоениями разной величины, иногда с желтоватым оттенком. Грибки молочницы нередко распространяются только на поверхности эпителия, тогда наслоения со слизистой легко снимаются (А. М. Ариевич, Labhardt, 1924).
Н. А. Левенсон и Р. А. Стравец отмечают, что чаще налеты соединены с подлежащей слизистой относительно тесно и после их удаления остается кровоточащая поверхность. Выделения из влагалища наблюдаются не всегда или бывают необильными. Общее состояние больной, как правило, не нарушается. В не¬которых случаях сильный зуд нарушает самочувствие девочки. Диагноз в типичных случаях не представляет трудностей и ставится на основании описанных симптомов и исследования мазков, а в сомнительных случаях на основании посева. При распознавании молочницы важно исключить другие заболевания, которым часто сопутствует грибок молочницы.
Для лечения молочницы у девочек применяется 3-4%-ный водный раствор метиленового синего (или 2%-ный водный раствор пиоктанина), которым смазывают пораженные участки вульвы и который инсталлируют во влагалище (через резиновый катетер). Процедуру можно при надобности повторять через 2-4 дня. Во влагалище вводят также полоски марли, смоченные 5-10%-ным раствором буры в глицерине на 8-12 ч ежедневно или через день. Для обработки вульвы и вагины применяются также 2-5%-ный раствор соды, 2-4%-ный раствор борной кислоты, 2%-ный раствор азотнокислого серебра. Курс лечения продолжается обычно 8-15 дней, в упорных случаях — дольше. При отсутствии другой патологии исход лечения обычно благоприятный. Рецидивы чаще наблюдаются при осложнении молочницы другой инфекцией.
Энтеробиоз
Вульвовагиниты у девочек иногда возникают вследствие проникновения во влагалище остриц (Enterobius vermicularis), паразитирующих в толстой кишке и нередко переползающих из анальной области на наружные половые органы и во влагалище. Проникновение остриц в вышележащие отделы половой системы до наступления менструаций не наблюдается. У менструирующих девушек это возможно, но имеет место исключительно редко, как и у зрелых женщин. Паразиты вызывают раздражение и зуд в области заднего прохода и вульвы, иногда — болезненное мочеиспускание, а также вторичное инфекционное поражение вульвы и вагины, сопровождающееся гнойными белями. На почве зуда возникает нередко склонность к мастурбации. Диагноз ставится на основании исследования содержимого влагалища и перианального соскоба. Лечение симптоматическое. Чем раньше производится дегельминтизация, тем быстрее исчезают все симптомы энтеробиоза.




