Перспективы применения высокоэнергетических лазеров в оперативной гинекологии и онкогинекологии
Впервые о клиническом применении высокоэнергетических лазеров в гинекологии сообщил J. Kaplan (1973), который использовал СО2-лазер для лечения эрозии шейки матки у 11 больных. Лазерный пучок подводили к шейке матки при помощи эндоскопа. У всех больных наблюдалось полное заживление эрозии через 8-16 дней после лазерной коагуляции. Сроки заживления зависели от распространенности патологического процесса и глубины поражения тканей шейки матки. Авторы отметили значительные преимущества лазерной коагуляци перед электро- и криовоздействием: быстроту и безболезненность воздействия, возможность точной аппликации луча на заданную глубину и ширину, отсутствие кровотечения, воспалительной реакции, образование струпа после облучения и ускорение сроков заживления эрозии. Однако методика облучения и объем воздействия представлены в данном сообщении весьма кратко и остаются неясными.
В нашей стране применение высокоэнергетических лазеров в гинекологической практике для лечения предраковых изменений (эпителиальных дисплазий) и преинвазивного рака шейки матки было осуществлено Е. В. Коханевич, И. Р. Лазаревым, Б. П. Копцевым, В. П. Дорофеевой (1976); Приоритет авторов защищен удостоверением № 196 на рационализаторское предложение «Способ лечения дисплазий и начального рака шейки матки лазерным излучением», 1976 г. Одновременно в печати появились сообщения А. И. Миляновского и соавторов (1976), Г. К. Степанковской и соавторов (1976) о лечении предраковых состояний шейки матки с помощью лазерного излучения. В работах были использованы отечественные СО2-лазеры, а для подведения потока лазерной энергии Непосредственно к шейке матки – зеркально-призматические световоды, перемещающиеся в трех плоскостях. При этом использовали несфокусированное излучение СО2-лазера мощностью 2-6 Вт, производили сканирование поверхности шейки матки концентрическими движениями манипулятора, начиная от канала шейки матки с захватом участков здоровой ткани, длительность облучения составляла 2-7 мин. Воздействие лучевого фактора на патологический очаг матки проводили под контролем невооруженного глаза, оно было безболезненным, кровотечения во время лечения не наблюдалось. Полная и стойкая эпителизация в очаге, как правило, наступала через 4-6 недель после облучения.
Применению лазерного луча в клинической практике предшествовали исследования, выполненные авторами на послеоперационных препаратах маток, удаленных по поводу различных заболеваний. Морфологические исследования после воздействия лазерного излучения на ткани шейки матки, удаленной при операции, а также на очаги дисплазии у больных перед экстирпацией матки по поводу фибромиомы показали, что лазерное излучение мощностью 15-30 Вт при экспозиции 2-3 мин обеспечивает разрушение патологических клеточных структур в пределах очага поражения. Повреждения подлежащей соединительной и мышечной тканей при этом не наблюдали. Авторы отметили, что воздействие на ткани шейки матки лучей лазера в сравнении с обычным скальпелем, электрокоагулятором было щадящим.
Доказано, что при электро, коагуляции, электроконизации и электроэксцизии наблюдаются более глубокие и обширные термические поражения тканей, обусловливающие образование в последующем грубых стенозирующих рубцов, приводящих к истмико-цервикальной недостаточности или нарушениям рецепторного аппарата шейки матки, что отрицательно сказывается на генеративной функции женщины. При действии лазерного луча в отличие от скальпеля не нарушается трофика тканей, происходит термическая деструкция более поверхностных слоев тканей, в связи с чем после лазерного облучения и образования струпа отторжение кусочков ткани минимально, а процесс заживления протекает быстрее и завершается образованием более нежного рубца.
Для более точного определения поля поражения на шейке матки и прицельного воздействия лазерного луча на патологический очаг сотрудниками Киевского научно-исследовательского рентгенорадиологического и онкологического института А. И. Позмоговым, И. Р. Лазаревым, Е. В. Коханевич, М. М. Милюковым, Б. И. Копцевым в 1976 г. сконструировано устройство для лазерной терапии, в котором совмещены источник лазерного излучения, кольпоскоп и система изменения мощности излучения лазера.
Е. В. Коханевич был предложен метод целенаправленного лечения лучами лазера предрака и преинвазивного рака шейки матки с помощью этого прибора.
Создание прибора привело к разработке качественно нового способа лазерного воздействия на очаг патологического процесса в области шейки матки, включающего одномоментное проведение кольпоцервикоскопического исследования, целенаправленного сканирующего воздействия пучка излучения на патологический очаг, регуляцию дозы лазерного облучения путем изменения диаметра пучка в зависимости от локализации патологического очага и наблюдение за процессом его разрушения. Метод целенаправленной лазерной терапии в дальнейшем был апробирован нами в клинической практике. При этом изучены эффективность лечения и результаты воздействия не только на первый очаг, но и на состояние клеточного и гуморального иммунитета, а также основных функций женского организма.
В литературе нет аналогичных сообщении о целенаправленном методе воздействия лазерного излучения на патологический очаг шейки матки с использованием специальных устройств для подведения лазерного пучка строго к патологическому очагу, точного дозирования лазерной энергии и одновременного контроля за процессом его разрушения при помощи эндоскопической оптики, поэтому считаем необходимым здесь подробнее остановиться на описании использованного устройства, методе лечения и проведенных клинических исследованиях.
Лазерная эндоскопическая установка для целенаправленного лечения предрака и преинвазивного рака шейки матки
Использованное нами устройство для целенаправленного воздействия лазерного излучения на патологический очаг состоит из СО2-лазер а непрерывного действия выходной мощностью 20-60 Вт, шарнирного световода, трансфокатора – системы изменения диаметра луча лазера и направления пучка излучения, бинокулярного кольпоскопа, включающего подсветку и позволяющего вести наблюдения при 12-20-кратном увеличении, съемного щупа-фиксатора, обеспечивающего точное подведение луча к патологическому очагу и отсос продуктов распада (рис. 19).
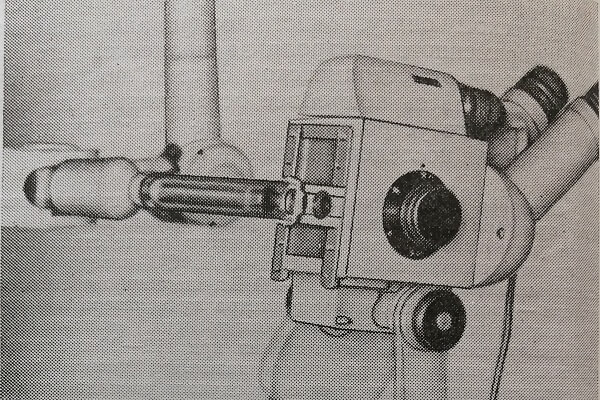
Рис. 19. Устройство для целенаправленного лазерного лечения патологии шейки матки (рабочая деталь)
Лазерный луч, лучи системы подсвета и канал наблюдения перекрещиваются в центре полуокружности щупа-фиксатора.
Трансфокатор (система изменения диаметра и направления луча) состоит из полой трубки, внутри которой помещена линза, перемещаемая вдоль оси трубки и фиксируемая винтом. На трубке нанесена шкала. Изменение диаметра луча лазера осуществляют путем перемещения указанной линзы в пределах 0,1-5 мм. Изменение направления луча лазера осуществляют с помощью зеркала.
На конце полой трубки имеется штуцер, с помощью которого трубка соединяется со шлангом системы отсоса, создающий вакуум в 101 кПа (2 атм).
Щуп-фиксатор предназначен для точного подведения лазерного луча и фиксации его путем соприкосновения подковообразного упора с заданной точкой плоскости облучаемого объекта. С помощью трубки, расположенной в щупе-фиксаторе гибкого шланга и компрессора, производят отсасывание продуктов распада, образованных при воздействии луча лазерного излучения на ткань шейки матки.
Щуп-фиксатор выполнен съемным, что позволяет производить его стерилизацию.
Фиксатор соединен с бинокулярным кольпоскопом. Луч лазера от источника излучения проходит через подвижный шарнирный световод, систему изменения диаметра и направления луча лазера, далее через трубку съемного щупа-фиксатора и попадает в плоскость патологического очага, освещенного кольпоскопом и подвергнутого оптическому 12-20-кратному увеличению.
Направление лазерного луча в центр патологического очага обеспечивается положением зеркала, диаметр луча устанавливают с помощью линзы трансфокатора. Видимость операционного поля обеспечивается системой подсвета кольпоскопа. Необходимое увеличение с целью выяснения характера, степени выраженности и локализации патологического очага достигается с помощью оптической системы кольпоскопа.
Таким образом, устройство для целенаправленной лазерной терапии позволяет точно определить характер и локализацию патологического очага на шейке матки, целенаправленно подвести лазерный луч мощностью 20-30 Вт к патологическому очагу и сканировать по нему с целью разрушения патологических клеточных структур. Продукты распада, образующиеся при взаимодействии лазерного луча с тканьюшейки матки, непрерывно устраняются из операционной зоны, что обеспечивает хорошую видимость в области операционного поля.
Методика и результаты лечения предрака и преинвазивного рака шейки матки
Лечению с помощью описанного устройства было подвергнуто 209 больных с дисплазией эпителия и 43 – с интраэпителиальным раком шейки матки. Возраст больных – от 19 до 70 лет; диагноз заболевания устанавливали на основании комплексного обследования – изучения жалоб, данных анамнеза, гинекологического осмотра, результатов расширенной кольпоцервикоскопии и прицельной биопсии тканей с последующим гистологическим их исследованием.
Подготовка больных к лечению: после определения степени чистоты влагалища при необходимости проводят соответствующую его санацию или комплексную противовоспалительную терапию (в случае воспалительного процесса внутренних половых органов).
Лазерную коагуляцию производят на 7-21-й день менструального цикла при 28-дневном цикле, на 7-18-й день – при 24-дневном.
Методика лечения: больную укладывают в гинекологическое кресло, шейку матки обнажают в зеркалах Симса, обрабатывают 3 % раствором уксусной кислоты. Во влагалище вводят щуп-фиксатор, шейку матки исследуют с помощью кольпоскопа при обычном и цветном освещении и 12-20-кратном увеличении. Затем путем оценки эпителиальных и сосудистых тестов определяют характер, степень выраженности и распространенности патологического процесса. Рассчитывают мощность и время экспозиции лазерного излучения. Продолжительность экспозиции в зависимости от характера и распространенности процесса колеблется от 2 до 8 мин.
Коагуляцию лучами лазера осуществляют без анестезии, так как она происходит безболезненно и бескровно, поэтому не отражается на общем состоянии больных. Это позволяет проводить ее в амбулаторных условиях.
Благодаря точному подведению лазерного луча к облучаемому объекту и регулированию глубины воздействия его удается полностью разрушить патологический очаг, не повреждая неизмененную ткань шейки матки.
После коагуляции к шейке матки прикладывают тампон с индифферентной мазью на 6-8 ч. В последующий месяц наряду с половым воздержанием больной рекомендуют регулярные гигиенические мероприятия. Отторжение струпа наступает на 7-10-й день бескровно, а полная эпителизация коагулированного участка завершается к 4-6-й неделе.
Результаты лечения. Полная эпителизация после однократного лазерного воздействия наступила у 248 из 252 больных (98,4%), у 4 (1,6%) больных была произведена повторная лазерная коагуляция в связи с отсутствием полного эффекта.
Отдаленные результаты лечения лучами лазера изучены у 200 (79,4 %) больных. Установлено, что у 180 (71,4 %) наступила полная регенерация тканей шейки матки. Безрецидивное течение процесса отмечено на протяжении 2-4 лет.
У всех больных, которым проведена лазерная терапия по поводу различных степеней дисплазии эпителия шейки матки и преинвазивного рака, на протяжении от 3 месяцев до 4 лет исследована менструальная функция, при этом у 220 (87,3%) больных не отмечено изменений в характере менструальной функции, у 32 (12,7 %) женщин характер менструальной функции не изучен в связи с переменой места жительства больных и невозможностью продолжения диспансерного наблюдения.
Больных после лазерной терапии подвергали клиническому исследованию, производили эндоскопическое исследование шейки матки, проводили повторные цитологические исследования мазков отделяемого из канала шейки матки. В процессе комплексного исследования после лазерной терапии конглютинации наружного зева не отмечено ни у одной больной, не обнаружено также сужения канала шейки матки; развитие эпителиального эндометриоза наблюдалось лишь у 5 (1,9%) первично леченых больных, у повторно леченных – не установлено. Обострения сальпингоофорита, метрита, параметрита после проведенного лечения не отмечалось.
Детородная функция прослежена у 120 (47,6 %) больных, при этом установлено, что 42 (16,7 %) женщины применяли различные контрацептивы; беременность наступила у 78 (30,9 %) женщин. Из них 47 (18,7 %) женщин искусственно прервали беременность, самопроизвольных абортов у обследованных не наблюдалось. У 31 (12,3 %) женщины наступили роды, беременность и роды протекали без осложнений, лишь в 1 случае роды закончены операцией кесарева сечения в связи с экстрагенитальной патологией.
Анализ непосредственных и отдаленных результатов лечения больных дисплазиями эпителия и преинвазивным раком шейки матки свидетельствует о том, что метод целенаправленного лазерного воздействия является высокоэффективным, атравматичным, бескровным, безболезненным, и может быть использован для лечения больных в амбулаторных условиях. При лечении этим методом не наблюдается обострений хронических воспалительных процессов, не нарушается трудоспособность больных, сохраняются менструальная и детородная функции женщин. Ниже приведены сравнительные данные эффективности лечения дисплазий эпителия и преинвазивного рака шейки матки различными методами (табл. 8).
Полученные результаты исследования позволяют дать высокую оценку методу целенаправленного лазерного лечения предрака и преинвазивного рака шейки матки. Однако оценка эффективности лечебного фактора не может основываться лишь на данных его положительного воздействия на первичный очаг, но должна учитывать и его влияние на организм в целом. В связи с этим особое значение приобретает систематический контроль за состоянием иммунореактивности у больных с учетом активности клеточно-опосредованного и гуморального иммунитета. Поэтому для решения вопроса о целесообразности широкого внедрения нового метода лечения в практику здравоохранения был изучен не только непосредственный клинический эффект, но и состояние иммунокомпетентных систем организма женщин, подвергшихся лечению излучением СО2-лазера.
Влияние лазерного облучения на иммунитет у больных предраком и преинвазивным раком шейки матки
В настоящем разделе представлены данные изучения состояния клеточного и гуморального иммунитета у больных с предраковыми состояниями и преинвазивным раком шейки матки, а также влияния лучей СО2-лазера на иммунный ответ организма в процессе целенаправленной лазерной коагуляции очагов дисплазии и преинвазивного рака шейки матки.
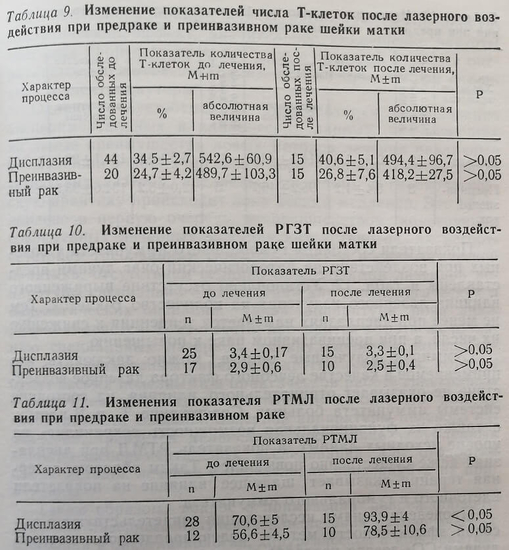
Нами совместно с лабораторией иммунологии КНИРРОИ проведено исследование состояния системы иммунитета у 64 больных, в том числе 44 – с дисплазией эпителия и 20 – с преинвазивным раком шейки матки. Изучали показатели клеточного и гуморального иммунитета у больных до и после целенаправленного лазерного воздействия на патологический очаг шейки матки.
О состоянии клеточного иммунитета судили на основании изучения процентного содержания и абсолютного количества тимусзависимых лимфоцитов (Т-клеток) по тесту спонтанного розеткообразования в крови, а также их функциональных возможностей по кожной реакции гиперчувствительности замедленного типа (РГЗТ) на 2,4-динитрохлорбензол (ДНХБ) и по реакции торможения миграции лейкоцитов (РТМЛ).
Для определения состояния гуморального иммунитета производили подсчет числа В-лимфоцитов, содержание их определяли как в процентном, так и в абсолютном количестве.
Выбор этих методик исследования обусловлен данными литературы, свидетельствующими об их высокой информативности, отражающей состояние защитных сил организма как при различных злокачественных и предраковых заболеваниях, так и при использовании различных лечебных факторов.
Все указанные тесты выполняли согласно методическим рекомендациям Ю. А. Гриневича (1979).
Анализ результатов исследования клеточного иммунитета при предраковых дисплазиях и преинвазивном раке шейки матки свидетельствует о том, что при дисплазиях наблюдается снижение активности клеточного иммунитета, что проявляется в уменьшении числа Т-клеток и снижении их функциональной активности по данным РТМЛ. Активность РГЗТ не изменялась, хотя тенденция к снижению ее была выражена. При инвазивном раке аналогичные изменения были более выражены, что свидетельствует об угнетении клеточного иммунитета по мере прогрессирования процесса.
В результате исследований выявлено также, что у больных с дисплазией имеет место тенденция к уменьшению числа B-клеток, а при преинвазивном раке – достоверное уменьшение их количества.
Следовательно, можно утверждать, что при преинвазивном раке шейки матки имеет место снижение активности не только клеточного, но и гуморального иммунитета.
С целью определения характера воздействия лазерного излучения, использованного в качестве лечебного фактора при дисплазиях и преинвазивном раке шейки матки, на иммунореактивность описанные выше исследования показателей клеточного и гуморального иммунитета у больных с положительным клиническим эффектом лечения проведены спустя 2 месяца после лечения.
Показатели состояния клеточного иммунитета у больных дисплазиями и преинвазивным раком шейки матки после лечения методом целенаправленного лазерного воздействия на патологический очаг представлены в табл. 9, 10, 11. Как свидетельствуют данные табл. 9, после лазерной терапии намечается тенденция к уменьшению числа Т-клеток у больных преинвазивным раком по сравнению с исходным (до лечения) уровнем.
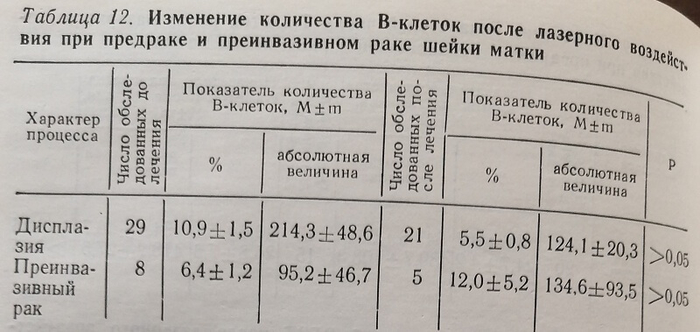
Показатели РГЗТ на ДНХБ после проведенного лечения (см. табл. 10) сохранялись на уровне исходных данных, то есть применяемый лечебный фактор не оказал существенного влияния на ее активность.
Изменение РТМА при дисплазии после лазерного воздействия свидетельствует о благоприятном влиянии лечебного фактора на изучаемый показатель. При преинвазивном раке этого не отмечалось. Характерно, что при указанных состояниях наблюдали только выраженное торможение РТМЛ, усиления ее не отмечали, что свидетельствует об отсутствии блокирующего фактора в крови. Последнее еще раз подтверждает отсутствие отрицательного влияния лазерного воздействия на клеточный иммунитет.
Показатели состояния гуморального иммунитета у больных при воздействии на патологический очаг лучами представлены в табл. 12. Установлено отсутствие выраженного влияния лазерного излучения на количество В-клеток. Тем не менее при дисплазиях намечается тенденция к снижению их числа, а при преинвазивном раке к повышению.
Суммируя полученные данные, можно заключить, что применяемое в качестве лечебного фактора лазерное воздействие не оказывает отрицательного влияния на состояние системы иммунитета больных. Содержание Т- и В-клеток, а также их функциональная возможность сохранились на уровне исходных данных, а показатель РТМЛ при дисплазиях даже существенно повышался. Таким образом, лазерная терапия оказывает щадящее влияние на показатели клеточного и гуморального иммунитета.
Проведенные нами исследования свидетельствуют о высокой эффективности метода целенаправленного лечения лучами СО2-лазера предрака и преинвазивного рака шейки матки и позволяют рекомендовать его для внедрения в практику здравоохранения, особенно для лечения женщин детородного периода.
Имеются пока немногочисленные сообщения об успешном использовании СО2-лазера для удаления новообразований шейки матки и влагалища, рассечения спаек во время ииомэктомий и реконструктивных операций на маточных грубах, а также для произведения экстирпации матки как в эксперименте, так и в клинической практике. При этом подчеркивается, что при использовании лазерного излучения отсутствуют нагное-ния в послеоперационный период, наблюдаются хороший гемостатический эффект, значительное уменьшение частоты спаечных процессов по сравнению с частотой их после оперативных вмешательств, производимых при помощи скальпеля и электрокаутера.
Однако следует отметить, что, невзирая на появление экспериментальных и клинических данных, указывающих на явные преимущества новых методов лечения различных заболеваний половых органов с использованием высокоэнергетических лазеров, внедрение последних в гинекологическую практику происходит пока весьма медленно. Это обусловлено в первую очередь несовершенством конструкции современных лазерных медицинских установок, их несоответствием требованиям гинекологической и онкологической практики, отсутствием серийно производимой лазерной аппаратуры специального назначения для гинекологических и онкологических операций. Такая аппаратура пока лишь разрабатывается. В частности, проводится работа по созданию специальных лазерных манипуляционных кольпоскопов с телевизионным экраном и других установок, которые будут весьма полезными в практической работе гинекологов и онкогинекологов. Следует отметить также, что, помимо необходимости создания лазерной аппаратуры целевого назначения, требуется дальнейшее проведение углубленных клинико-экспериментальных исследований для отработки самих методик лечения и определения показаний к их применению.
Таким образом, вопрос о применении повреждающего действия лазерного излучения для лечения патологических состояний в онкогинекологии, хирургической и консервативной гинекологии представляет значительный научный и практический интерес. Пока еще в этом вопросе много неясного, вместе с тем имеющиеся экспериментальные данные и первый опыт применения лазеров в клинике свидетельствуют о том, что в недалеком будущем лазерное излучение получит применение как новое и высокоэффективное средство лечения гинекологических заболеваний.