Фибромиома матки
Стромальные опухоли матки образуются в результате гипертрофии и пролиферации элементов соединительной и мышечной ткани. В зависимости от клинической и морфологической характеристик различают доброкачественные и злокачественные опухоли. Из доброкачественных стромальных опухолей наиболее часто встречается фибромиома матки, из злокачественных – саркома.
Этиология и патогенез
Фибромиома матки – наиболее распространенное опухолевидное образование женских половых органов. Относится к доброкачественным новообразованиям, однако в 2% случаев может принимать злокачественную форму течения. Фибромиомы составляют 10–12% среди гинекологических заболеваний женщин. Тело матки поражается в 95% случаев, шейка матки – в 5%. Фибромиома (миома) матки исходит из гладкомышечной ткани. В большинстве случаев фибромиома состоит из элементов мышечной ткани (80%); незначительную часть ее составляет соединительная ткань (15–20%). «Ядро» опухоли образуется из гладкомышечных элементов, при дальнейшем развитии приобретает смешанный характер роста, образуя фибромиому.
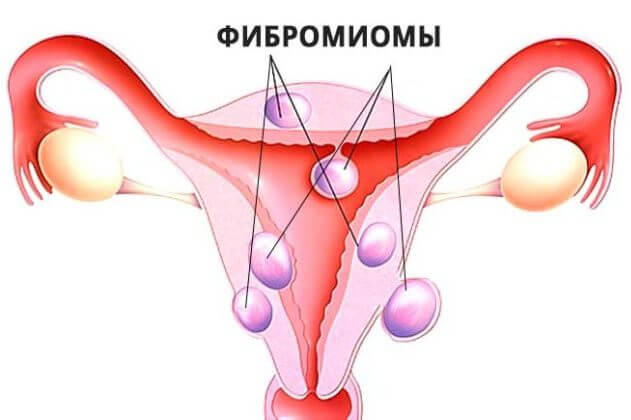
Миомы бывают маленькими и большими (до 7 и более кг), часто встречаются множественные опухоли. Консистенция, форма и цвет их бывают разными. Окраска миомы розоватая, зависит от цвета и количества мышечных волокон; чем больше их в опухоли, тем она мягче. Миома матки характеризуется экспансивным (раздвигающим ткани) ростом, из-за чего более крупные узлы окружены как бы капсулой из концентрически расположенных волокон соединительной ткани и содержащей питающие опухоль сосуды.
Опухоли, образованные из соединительнотканных элементов, богаты сосудистой сетью, мышечные образования бедны ими. Сосуды миомы тонкостенные, легко ранимы, а от сдавления опухолевыми элементами быстро тромбируются. Поэтому в опухолях образуются очаги кровоизлияний, некрозов с последующим образованием кистозных полостей. Миома часто сдавливает и лимфатические узлы, что приводит к лимфостазу.
В зависимости от места разрастания фиброматозного узла различают следующие виды фибромиомы:
- Субсерозные (подбрюшинные) узлы, то есть разрастание новообразования в направлении серозного слоя матки, встречаются в 16,8% случаев миом.
- Интерстициальные (интрамуральные, внутристеночные) узлы, то есть рост миоматозного узла в толще маточной стенки, составляют 43%.
- Субмукозные (подслизистые) узлы, то есть рост узла в полость матки, встречается в 20,8% случаев миом.
- Атипичные формы узлов:
- позадишеечная миома (retrocervicalae) исходит из задней поверхности шейки матки, располагается в позадишеечной клетчатке;
- забрюшинная миома (retroperitonealae ) исходит из шейки матки, лежит в позадишеечной клетчатке, отслаивая брюшину от позвоночника;
- предшеечная миома (antecervicalae) располагается в позадипузырной клетчатке;
- надбрюшинная фибромиома (subperiionealae) исходит из шейки матки, отслаивает брюшину передней стенки живота;
- парацервикальная миома (paracervicalae) исходит из бокового отдела шейки матки, располагается в парацервикальной клетчатке;
- межсвязочная фибромиома (intraligamentarum) исходит из тела или шейки матки, расслаивает листки широкой связки матки, поднимаясь верхним своим полюсом в брюшную полость.
Атипичными формами узлов называется расположение их в толще шейки матки и разрастание в различных направлениях: в сторону прямой кишки, широкой маточной связки или забрюшинно.
Как было отмечено выше, встречаются множественные миомы, то есть одновременное расположение узлов в различных отделах матки и на разном уровне толщи ее стенок, что приводит к неправильной форме органа.
Вопрос о частоте сочетания фибромиом матки с другими изменениями гениталий и о влиянии последних на клинику фибромиом освещен недостаточно. Не полностью изучен вопрос об объеме оперативных вмешательств при сопутствующих фибромиоме гинекологических заболеваниях, особенно дисплазий эпителия шейки матки, а также отдаленные результаты, полученные у больных после хирургического лечения по поводу фибромиом матки, сочетающихся с другими заболеваниями гениталий. Немногочисленны также исследования по проблеме взаимосвязи клинического течения фибромиом и вторичных изменений в фиброматозных узлах; недостаточно разработаны показания к оперативному вмешательству при такого рода изменениях.
Фибромиомы матки отличаются большим разнообразием клинического течения. У некоторых больных заболевание носит тяжелый характер, приводя даже к астенизации и невротизации личности (Е. И. Васильченко, 1970). Жалобы больных зависят от многих факторов: локализации и величины опухоли, вторичных изменений в мио-матозных узлах, продолжительности заболевания, наличия сопутствующих изменений в гениталиях и т. д. Преобладание тех или иных факторов отражается на симптоматике заболевания.
Нередко основным и наиболее ранним симптомом фибромиомы матки является нарушение менструальной функции – маточные кровотечения в виде мено- и метроррагий или скудные продолжительные мажущие кровянистые выделения.
Причиной кровотечения является повышенное и длительное содержание эстрогенов в крови больных, приводящее к кровенаполнению матки, гиперплазии и полипозу эндометрия; оно может быть связано с нейрогуморальными нарушениями, которые нередко наблюдаются у женщин в климактерическом периоде и характеризуются стазом крови, нарушением питания эндометрия и повышением проницаемости стенок сосудов. Возникновению маточных кровотечений могут способствовать также воспалительные процессы тазовых органов, сопутствующий эндометриоз, а также увеличенная поверхность эндометрия, нарушение гемокоагуляции и др. Нередко маточные кровотечения зависят от топографического расположения миоматозных узлов в матке, они могут наблюдаться при интерстициальном и особенно при субмукозном расположении опухоли.
Наряду с маточными кровотечениями в клинике фибромиом матки часто отмечается симптом боли. Она локализуется обычно внизу живота и в пояснично-крестцовой области, иногда иррадиирует в нижние конечности. В одних случаях боль связана с менструацией, в других такая связь не прослеживается. Боль бывает постоянной, ноющей, в некоторых случаях острой, иногда (при рождающихся миомах) носит схваткообразный характер.
Причины возникновения болевых ощущений разнообразны и зависят от дистрофических и некротических изменений в фиброматозных узлах, величины и локализации опухоли, сдавления ее сосудов и нервов, а также от характера патологических изменений в соседних органах малого таза. В некоторых случаях боль связана со сращением фибромиом матки с соседними органами малого таза и брюшной полости. При перекручивании ножки субсерозного узла к болевым ощущениям присоединяются симптомы раздражения брюшины.
Важную роль в клинике фибромиом матки занимают нарушения функции соседних органов. Частота этих симптомов колеблется, по данным различных авторов, от 6,5 до 20,8% (Я. С. Клиницкий, 1966; И. 3. Закиров, Н. В. Пушкарева, 1972, и др.). Наиболее частыми являются дизурические расстройства, выражающиеся преимущественно в учащении мочеиспускания, реже – в затрудненном и болезненном мочеиспускании.
Основной причиной нарушения мочеиспускания является давление миоматозных узлов на мочевой пузырь и мочеточники. Наличие фибромиом матки приводит в ряде случаев к резкой деформации и смещению мочевого пузыря, а также к застойным явлениям в нем. Следствием гемодинамических расстройств в малом тазу, вызванных фибромиомой матки, являются тригониты, которые, согласно данным М. П. Лайдна и соавторов (1970), вызывают нарушения функции мочевого пузыря. В редких случаях, преимущественно при антецервикальном расположении миомы, может наблюдаться inschuria paradoxa.
До настоящего времени нередко применялся термин «бессимптомные фибромиомы матки». Л. С. Персианинов (1972) указывает на то, что с момента выявления фибромиомы любой величины необходимо вместо констатации «бессимптомной» фибромиомы и пассивного наблюдения с осмотрами 3–4 раза в год исследовать гормональное состояние и при наличии нарушений провести необходимую коррекцию. Автор отмечает, что нередко «бессимптомные» фибромиомы встречаются у женщин после 40 лет, когда чаще всего возникают гормональные нарушения. Кроме того, выделение «бессимптомных» фибромиом матки, по мнению Б. Л. Басина и Г. Т. Щербатенко (1971), приводит к тому, что ослабляется внимание врача при наблюдении за больными, а в ряде случаев оттягивается проведение терапевтических мероприятий, которые могут быть наиболее эффективными именно в начальных стадиях развития болезни.
При фибромиомах матки чаще всего наблюдается сочетание вышеперечисленных жалоб. По нашим данным, самостоятельный болевой синдром наблюдается у 31,9% больных, сочетание болевых ощущений с маточными кровотечениями – у 23,2%, кровотечение как самостоятельная жалоба – у 14,3%.
Диагностика
Диагностика фибромиомы матки проводится с помощью бимануального влагалищного исследования, зондирования матки, выскабливания слизистой оболочки матки. Ведущим признаком служит наличие опухоли плотной консистенции, относящейся к матке или тесно связанной с ней, шаровидной, овоидной или неправильной формы. В последнем случае опухоль часто бывает бугристой.
Однако нередко диагноз фибромиомы матки представляет большие трудности. При сочетании фибромиомы матки и рака яичников диагностика особенно затруднена. Во избежание ошибок при проведении дифференциальной диагностики между фибромиомой матки, кистами и опухолями яичников, а также для решения вопроса о величине опухоли матки и ее локализации необходимо использовать дополнительные методы исследования – инструментальные, рентгенологические, эндоскопические, цитологические и другие (И. Д. Нечаева, 1968; Л. С. Персианинов с соавт., 1970; Podma, 1971). Одним из дополнительных методов является гистеросальпингография.
Учитывая всевозрастающую тенденцию к проведению щадящих операций при хирургическом лечении фибромиом матки, А. С. Пекки (1963) и А. С. Лесакова (1972) предлагают шире использовать гистерографию для уточнения диагноза и места расположения миоматозных узлов в стенке матки. Авторы считают контрастную гистерографию безвредной и рекомендуют производить ее у тех женщин с фибромиомой матки, у которых предполагается консервативно-восстановительная операция.
В. И. Челова (1967) сообщает о применении после тщательного и всестороннего обследования обычными методами газовой и биконтрастной рентгенопельвиографии для определения величины и локализации миоматозных узлов перед консервативной миомэктомией. Л. С. Персианинов с соавторами (1960), И. М. Грязнова (1965) и другие использовали газовую рентгенопельвиографию для определения опухолей матки и ее придатков. Однако и этот метод не всегда позволяет уточнить диагноз. Не удается получить четкой рентгенологической картины матки и придатков при наличии спаечного процесса в малом тазу (А. Е. Маркман, 1969). Вспомогательным, а подчас и основным методом диагностики в таких случаях является чрезматочная флебография (А. Ф. Болотова, 1970; Ю. А. Абрамченко, 1970).
Помимо перечисленных методов диагностики опухолей внутренних половых органов в последнее время применяется лапароскопия и кульдоскопия (Н. Д. Селезнева, 1967; А. М. Торчинов, 1970). Метод пельвиоско-пии через задний свод влагалища или переднюю брюшную стенку позволяет поставить правильный диагноз при подозрении на опухоль и кисту яичника, провести дифференциальную диагностику с воспалительным процессом придатков матки, новообразованием матки и других органов. Однако при обширном спаечном процессе в брюшной полости метод лапароскопии может быть недостаточно эффективным, а в ряде случаев противопоказанным.
Во избежание ошибок при диагностике заболеваний органов малого таза Е. П. Мухина (1968), С. С. Добротин и С. Л. Лакомцев (1970) в тех случаях, когда исчерпаны различные диагностические возможности, рекомендуют применять диагностическое чревосечение.
Лечение
Многообразие клинического течения, затруднения, встречающиеся при диагностике, а также отсутствие данных об истинном происхождении фибромиом матки создают подчас трудности при выборе метода лечения больных фибромиомами матки. Можно выделить консервативные (гормональные, лучевые, симптоматические) и радикальные (хирургические) методы лечения фибромиом матки.
Консервативная терапия направлена на замедление роста опухоли и снижение тяжести клинического течения заболевания. Цель радикального лечения – хирургическое удаление опухоли или пораженного органа (целиком или частично).
Развитие эндокринологии, новые теоретические концепции о причинах возникновения фибромиом, совершенствование гормональных методов исследования определили в последние годы консервативное направление в лечении фибромиом матки и наметили пути профилактики этого довольно часто встречающегося заболевания.
В настоящее время четко определилась возможность использования различных методов консервативно-медикаментозного лечения фибромиом матки: симптоматического лечения, применения прогестерона, инфекундина, оксипрогестерона капроната, андрогенов, лучей рентгена.
Принципы обследования и отбора больных фибромиомой матки для консервативного лечения должны быть следующими: консервативному лечению подлежат больные с небольшими (до 12 нед. беременности) плотными интерстициальными фибромиомами, сопровождающиеся небольшими кровотечениями типа циклических, а также те женщины, у которых выявлены небольшие так называемые малосимптомные опухоли. В некоторых случаях консервативно-медикаментозная терапия проводится при отказе больных от операции.
Необходимо помнить о важности всестороннего обследования женщин, направленных на консервативное лечение. У таких женщин помимо выяснения анамнеза проводится комплекс лабораторных и инструментальных методов исследования (анализы крови, мочи, влагалищного отделяемого, а также отделяемого из цервикального канала, уретры и т. д.).
С целью определения эстрогенной насыщенности и характера менструального цикла у больной измеряют базальную температуру, проводят цитологическое исследование вагинального мазка, гистологическое изучение соскоба слизистой оболочки полости матки (в том числе и для исключения рака шейки и тела матки). Метрографию и гистероскопию выполняют при подозрении на наличие подслизистых узлов, полипоза эндометрия. Шейку матки обязательно осматривают в зеркалах, проводят бимануальное влагалищное исследование.
Противопоказано консервативное лечение при фибромиомах матки, превышающих по размеру матку в 16 нед беременности; с наличием подслизистых узлов и полипозом эндометрия; с явлениями злокачественного перерождения или некрозом узлов; с явлениями быстрого роста; сдавливающих соседние органы и нарушающих их функцию; сопровождающихся болью и профузными кровотечениями; с перекручиванием- ножки одного или нескольких узлов; при сочетании фибромиомы матки с беременностью, раком шейки и тела матки, опухолями придатков матки, гнойными образованиями в тазу, воспалительными образованиями придатков матки эндометриоидных кист и т. д. Противопоказаниями для консервативного лечения являются также острые инфекции (лечение может быть осуществлено после ликвидации заболевания), аллергоз и др.
Симптоматическое лечение направлено на задержку роста опухоли и ликвидацию или устранение нарушений функции соседних органов, связанных с наличием опухоли. Оно заключается в применении сокращающих матку средств (метилэргометрин, питуитрин, окситоцин, стиптицин, маммофизин и др.), а также препаратов спорыньи, калины, экстрактов водяного перца, пастушьей сумки, 10% раствора кальция хлорида или кальция глюконата, 6% раствора эпсилон-аминокапроновой кислоты, концентрированных растворов плазмы, альбумина и при необходимости – в переливании крови.
Важно, чтобы в результате консервативного лечения фибромиом матки повышалась кроветворная способность костного мозга и защитные силы организма женщины в целом. Для этого следует назначать препараты железа.
Во вторую фазу менструального цикла за 12 дней до ожидаемой менструации назначают одноразовое введение 1 мл 12,5% оксипрогестерона капроната или 1 мл 1% или 2,5% (в климактерический период) раствора прогестерона внутримышечно ежедневно в течение 8 дней. Если прогестерон вводят после выскабливания, то день выскабливания считаете первым днем менструации. Через 3–4 дня после окончания инъекций наступает псевдоменструация, от которой исчисляют последующие курсы лечения.
Если кровотечение после выскабливания не остановилось или больная поступает с кровотечением повторно после выскабливания, произведенного 2–3 мес тому назад (это бывает в случаях, когда лечение не было своевременно назначено), то гемостаз осуществляют синтетическими прогестинами. Наиболее эффективный из них инфекундин, но можно применять и нон-овлон или бисекурин. Препараты применяются по следующей схеме: 1-й день – по 1 таблетке 4 раза в день 2-й день – по 1 таблетке 3 раза в день 3-й день – по 1 таблетке 2 раза в день. Начиная с 4-го дня женщина принимает по I таблетке препарата на ночь в течение 21 дня от начала лечения.
Такие дозы следует считать оптимальными. Кровотечение у большинства больных прекращается в течение 24–36 ч от начала лечения, редко на 3-й сутки наблюдаются скудные кровянистые выделения. Увеличение доз препарата нежелательно, так как инфекундин, как и другие синтетические препараты, дает ряд побочных явлений, и большие дозы его могут привести к необходимости прекращения лечения препаратом. В таком случае наступит симптом отмены – кровотечение вновь повторяется.
При лечении синтетическими прогестинами следует помнить, что они вызывают повышение свертываемости крови, С одной стороны, они способствуют остановке кровотечения, с другой – их применение может привести к возникновению тромбофлебита. Поэтому необходимо строго придерживаться правила: когда назначен инфекундин, должны быть отменены препараты, повышающие свертываемость крови (кальция хлорид, эпсилон-аминокапроновая кислота, викасол). Обычно, на 2–3-й день по окончании курса лечения инфекундином начинается псевдоменструация.
Вопрос о повторных курсах лечения следует решать индивидуально. Если псевдоменструация обильная или затяжная, что встречается чаще у больных без предшествующего выскабливания, то назначается повторный курс лечения инфекундином с 5-го дня от начала псевдоменструации по той же схеме. После второго курса очередная псевдоменструация проходит, как правило, умеренно, и больным назначают циклическую терапию прогестероном.
Лечение прогестероном состоит не менее чем из 6 курсов. Если при контрольных гормональных исследованиях удается установить наличие двухфазных циклов, терапию можно отменить при условии постоянного наблюдения за больной. Периодически измеряют базальную температуру. Появление однофазных циклов или рецидива кровотечения требует повторного лечения. Если после б курсов приема прогестерона двухфазные циклы не устанавливаются, больной назначают оксипрогестерона капронат.
Для решения вопроса о лечении больных с так называемыми мало-симптомными миомами матки необходимо провести кольпоцитологию, измерение базальной температуры. При выявлении у больных однофазных циклов проводят систематическое наблюдение и лечение.
Постоянная эстрогенная стимуляция при однофазных циклах вызывает нролиферативные процессы в матке. Особенно часто рост фибромиом усиливается в климактерический период, так как в этих случаях эстрогенное влияние дополняется развитием персистирующих фолликулов. Больным этой группы назначают циклическую терапию 12,5% раствором оксипрогестерона капроната. Его вводят внутримышечно 1 раз в месяц за 10 дней до ожидаемой менструации. Таким образом, создается искусственно укороченная 2-я фаза цикла. При назначении оксипрогестерона капроната следует придерживаться индивидуального цикла, свойственного данной больной до начала заболевания. Этот препарат больные переносят хорошо, в процессе лечения неблагоприятные побочные явления и аллергия обычно не возникают. Длительность лечения – 6 мес (время, в течение которого можно рассчитывать на возникновение циклических процессов в регулирующих центрах по принципу обратной связи). Затем повторно исследуют базальную температуру.
Отсутствие самостоятельных двухфазных циклов, особенно в климактерический период, требует продления лечения оксипрогестерона капронатом на 2–3 года, а иногда вплоть до наступления менопаузы.
Хорошо зарекомендовал себя комплексный метод консервативного лечения больных фибромиомой матки, предложенный Л. Я. Давыдовым (1967), который основан на применении андрогенных гормонов, седативных, сердечных средств и витаминов. Этот метод лечения может быть назначен женщинам не моложе 45 лет.
Внутримышечно вводят 5% масляный раствор тестостерона пропионата (1 мл 2 раза в неделю), на курс 300 мг. При отсутствии тестостерона пропионата в ампулах назначают метилтестостерон по 1–2 таблетки под язык 2–3 раза в день, на курс – 60 таблеток (300 мг препарата). Инъекции тестостерона пропионата следует начинать после окончания менструаций, но не позже 6-го дня цикла. Седативные и сердечные средства назначают в виде микстуры следующего состава:
Натрия бромид – 6,0
Настойка валерианы – 6,0
Настойка ландыша – 6,0
Настойка адонилена – 6,0
Кофеин – 1,0
Простой сироп – 20,0
Дистиллированная вода – 180,0.
Микстуру принимают по 1 столовой ложке 3 раза в день до еды, в течение 2–3 мес. Назначают также таблетки поливитаминов, содержащие кислоту аскорбиновую (0,3 г), кислоту никотиновую (0,05 г), тиамин (0,02 г). Андрогенотерапию фибромиом матки следует проводить курсами раз в 3 мес.
Под влиянием такого лечения уменьшается насыщенность организма эстрогенами, повышается содержание прогестерона и андрогенов, что замедляет пролиферативные процессы в миометрии, ткани фибромиомы и слизистой оболочке матки, вследствие чего наступает замедление или остановка роста опухоли, предотвращается развитие железистой гиперплазии эндометрия, часто лежащей в основе гиперменореи.
Повышение тонуса мускулатуры матки под влиянием вводимых в организм андрогенов способствует сокращению длительности менструаций (устранению полименореи), а снижение уровня эстрогенов в организме сопровождается уменьшением пролиферативных процессов в ткани молочных желез и их гидратации, устранением или ослаблением явлений мастопатии. Такое комплексное консервативное лечение фибромиом матки обеспечивает в 93,6% туморостатический и туморолитический эффект. Гормональное лечение фибромиом матки должно осуществляться под систематическим наблюдением акушера-гинеколога и эндокринолога за общим состоянием женщины и изменением объема опухоли.
Показания к рентгенотерапии фибромиом матки в настоящее время крайне редки. Обычно она проводится у женщин в возрасте 45 лет и старше и при наличии противопоказаний к гормональному или хирургическому лечению. Рентгенотерапия (воздействие рентгеновских лучей на яичники) проводится с целью выключения созревания фолликулов и прекращения менструации. Применяется кастрационная доза рентгеновских лучей, которая приводит к прекращению овуляции и менструации. Облучение проводят с 4 полей (2 – подвздошных, 2 – крестцовых). Доза на курс лечения – 2000–2400 Р.
В заключение следует остановиться на некоторых особенностях консервативного лечения фибромиом матки:
- Ликвидировать пролиферативные процессы можно только длительным лечением. Вначале назначенное лечение лишь стабилизирует размеры опухоли и только спустя 1–2 года, а иногда только лишь в менопаузе начинается уменьшение ее размеров. Соответственно также постепенно уменьшаются меноррагии обычно после 2–3-го курса лечения, поэтому не следует спешить с выводами о неэффективности терапии.
- При переводе больных на лечение оксипрогестерона капронатом (после успешных предшествующих 6 курсов лечения прогестероном) иногда менструации становятся более обильными. В таких случаях можно назначить еще 3–4 курса прогестерона и затем лечить оксипрогестерона капронатом или изменить методику введения последнего: 2 инъекции в месяц – за 14 и 7 дней до ожидаемых регул. Для больных, нуждающихся в длительном лечении, курс терапии оксипрогестерона капронатом обязателен, так как курс прогестерона по 8 инъекций ежемесячно тяжело переносится больными и некоторые из них, отказываясь от консервативного лечения, настаивают на операции.
- Длительное введение в организм отсутствующего гормона, обеспечивающего нормальный менструальный цикл, не может оказать отрицательного влияния на организм. Хотя отсутствие в организме прогестерона не угрожает непосредственно жизни женщины, однако незавершенность циклических процессов в половой сфере является основой для развития опухолевого роста.
- К длительному лечению больных необходимо подготовить: они должны знать особенности гормонотерапии и строго придерживаться ритма введения гормонов. В случаях усиления клинических симптомов опухоли и при продолжающемся ее росте рекомендуется прекратить консервативную терапию и прибегнуть к операции (Б. Л. Басин, 1971, и др.).
В настоящее время хирургическое лечение фибромиом матки является общепризнанным. Однако до конца еще не выяснены показания к оперативному вмешательству, а также имеется немало спорного в вопросе об объеме самой операции.
Консервативными операциями принято считать такие, при которых сохраняется матка и присущие ей физиологические функции. Одними из самых щадящих операций являются абдоминальная миомэктомия и удаление родившихся или рождающихся миоматозных узлов со стороны влагалища. Эти виды хирургического лечения имеют и отрицательные стороны. Их нерационально производить при большом количестве узлов, кроме того, после них отмечается довольно высокий процент рецидивов.
В настоящее время у больных фибромиомой чаще всего производится надвлагалищная ампутация матки. Она технически сравнительно легко выполнима, во время производства ее относительно редко бывают осложнения, архитектоника тазовых органов и влагалища нарушается меньше, чем при экстирпации матки. Ries (1961), Csomor с соавторами (1963) и другие установили, что у 2,7–4,7% больных через 1–4 года после надвлагалищной ампутации матки диагностируется рак шейки матки, у значительной части больных при гистологическом исследовании удаленных опухолевых узлов обнаружена саркома, а у некоторых – рак эндометрия (С. И. Павленко, Л. Н. Голубев, 1972; Schilling, 1968, и др.).
Поэтому в процессе подготовки и операции необходимо произвести кольпоцервикоскопию и цитологическое исследование цервикальных мазков, позволяющих исключить наличие дисплазии эпителия шейки матки.
Рекомендуется также произвести гистеросальпингографию и гистологическое исследование соскоба из полости матки с целью исключения малигнизации эндометрия.
Только исключение вышеуказанной патологии позволяет ограничиться надвлагалищной ампутацией матки. Дисплазии эпителия шейки или тела матки, а также подозрение на саркому являются показаниями для экстирпации матки.
При тотальном удалении матки уменьшается число послеоперационных осложнений, а также удается предупредить возникновение рецидивов фибромиомы в культе шейки.
В большинстве случаев экстирпацию матки производят абдоминальным доступом. Сторонники абдоминального доступа считают, что при его выполнении осуществляется лучший обзор органов и тканей во время операции, имеется меньшая опасность травмирования соседних с маткой органов.
Немаловажную роль в выборе абдоминального способа оперативного вмешательства играет наличие сопутствующих изменений внутренних половых органов у большинства больных фибромиомами матки. Объем операции и операционный доступ определяются возрастом, конституцией больной и сопутствующими заболеваниями. Так, у женщин в возрасте до 42–45 лет желательно выполнять реконструктивные операции с сохранением менструальной, а подчас и генеративной функций.
При наличии дисплазий эпителия матки, воспалительных или опухолевидных изменений придатков показана экстирпация матки с придатками.




