Преждевременное отделение нормально прикрепленной плаценты
Одной из причин тяжелых гемодинамических расстройств во время беременности и родов может быть внутриполостное (внутриматочное) кровотечение при преждевременной отслойке нормально прикрепленной плаценты. Возникновение этой патологии, как правило, обусловлено заболеваниями матери или травмой.
Плацента удерясивается на стенке матки не только за счет ее связей с децидуальной оболочкой, но и вследствие внутриматочного давления, хотя последнее уступает по своей значимости первому фактору.
Развитие плода определяется в основном состоянием маточного кровообращения, которое находится в прямой зависимости от строения и функции терминальных отделов спиральных артерий децидуально-мышечной оболочки матки в области прикрепления плаценты.
В спиральных артериях могут возникать самые разнообразные патологические состояния. Непосредственными результатами патологии спиральных артерий являются тромбы, отложение фибрина в межворсинчатом пространстве, белые и красные инфаркты плаценты и, вероятно, преждевременное ее отделение. Существует мнение, что имеется четко выраженная зависимость между некоторыми поражениями спиральных артерий и интраплацентарными нарушениями, с одной стороны, и обострением токсикозов и наличием гипертоний – с другой. Проявляются эти патологические состояния обычно во второй половине беременности. Эти данные подтверждаются многочисленными клиническими наблюдениями. Поражение спиральных артерий чаще наблюдается в пожилом возрасте, при эссенциальной гипертонии и нарушении функции внутренних органов.
В результате изменений, происшедших в терминальных отделах сосудов и септах межворсинчатых пространств, они становятся хрупкими, теряют эластичность, что облегчает разрыв их при относительно небольших воздействиях механических факторов, изменении давления в маточных сосудах или амниотической полости.
Разрыв спиральных сосудов и септ децидуальной оболочки приводит к нарушению кровообращения в межворсинчатом пространстве и образованию ретроплацентарной гематомы. Изливающаяся в разрушенные интервиллезные пространства кровь подвергается свертыванию под воздействием тканевого тромбопластина, который освобождается из травмированных тканей децидуальной оболочки и ворсин. Кровообращение в области гематомы может продолжаться некоторое время даже при полном отделении плаценты. Оттекающая кровь из ретроплацентарной гематомы частично или полностью теряет фибриноген, который выпадает в виде сгустка. Если площадь отделения плаценты небольшая, вскоре после образования ретроплацентарной гематомы происходит тромбирование маточных сосудов и значительное сдавление ворсин, на месте которых образуется ложкообразное вдавление.
При обширном вдавлении плаценты обычно наблюдается большое кровотечение в пространство между плацентой и стенкой матки. Кровотечение из спиральных сосудов может происходить и в толщу децидуальной и мышечной оболочек, которые пропитываются кровью и подвергаются механической травме. Плацента смещается образовавшейся гематомой в направлении к центру амниотической полости.
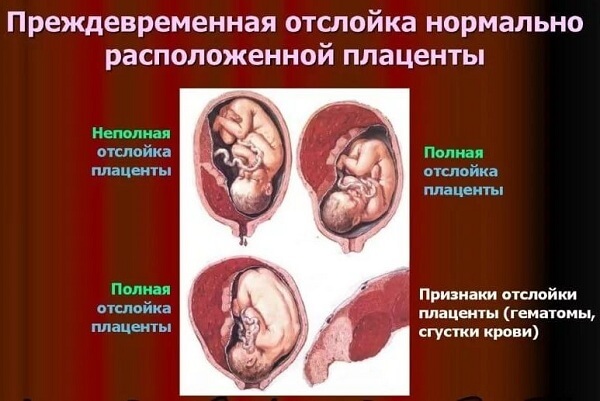
Различают спонтанное и насильственное отделение плаценты. В первом случае причиной отделения плаценты является хрупкость терминальных отделов маточных сосудов и децидуальной ткани, во втором – механические факторы (удары в живот, наружный поворот плода, грубое исследование, чрезмерная подвижность плода, короткая пуповина, поздний разрыв плодного пузыря и др.).
Степень кровотечения не всегда определяется величиной поверхности отделения плаценты, хотя такая зависимость существует. Мы неоднократно наблюдали при полном отделении плаценты скопление крови, не превышающее 400–600 мл. При продолжающемся кровотечении потеря крови может привести к смертельному исходу. Следует также учитывать частое сочетание полной отслойки плаценты с шоком, что в значительной степени ухудшает состояние больных.
При значительном отделении поверхности плаценты кровь, скопляющаяся в ретроплацентарной гематоме, может отделять оболочки от стенки матки, что проявляется наружным кровотечением. Значительное скопление крови приводит к резкому растяжению стенки матки и даже разрыву серозной и частично мышечной оболочек. В области ретроплацентарной гематомы стенка матки, пропитанная кровью, теряет тонус и сократительную способность вследствие механического повреждения мышцы и сосудов. Пропитывание мышцы матки кровью может быть диффузным, а не только в области отделившейся плаценты. В этом случае снижается или полностью теряется тонус, сократительная способность и нередко возбудимость; наступает гипотония или атония матки. Пропитывание кровью мышцы матки приводит к нарушению в ней кровообращения и метаболизма, продукты которого оказывают общее токсическое влияние на организм роженицы и нарушают свертываемость крови. Диффузно пропитанная кровью матка получила название «матки Кувелера» – по имени французского врача, который в 1912 г. описал два случая таких геморрагии.
Кровотечения, наблюдаемые при диффузном пропитывании матки, возникают в результате нарушения моторной функции матки (атония или гипотония) или свертывания крови. Нередко могут иметь место сочетания этих состояний.
Мышца матки пропитывается кровью вследствие значительного давления в ретроплацентарной гематоме, а также разрыва капилляров маточных сосудов. Она имеет фиолетовую окраску, ее ткань дряблая, хрупкая, почти полностью не реагирует на механические, термические и фармакологические воздействия. Нарушение моторной функции является следствием повреждения нервно-мышечного аппарата матки при пропитывании ее кровью и плазмой и возникающих вслед за этим нарушений метаболизма. Свертываемость крови при преждевременной отслойке плаценты нарушается в результате: а) отложения фибрина в ретроплацентарной гематоме и б) поступления из поврежденной матки в кровяное русло тромбопластина, а также активаторов фибринолитической системы крови.
Вскоре после отслойки плаценты кровообращение в области ретроплацентарной гематомы еще в течение некоторого времени сохраняется. Образующийся на поверхности плаценты сгусток крови как бы адсорбирует фибриноген крови, циркулирующей в гематоме. Кровь поступает в материнский организм через вены матки, обедненная или лишенная фибриногена. Сохранение длительное время кровообращения в области гематомы приводит к гипо- или афибриногенемии и последующему кровотечению. Может иметь место сочетание этих двух состояний – нарушения моторной функции матки и снижения свертывающей системы крови, если к этому времени произошло рождение плода.
Клиника преждевременной отслойки плаценты зависит от площади отслоения плаценты и степени кровотечения (величины ретроплацентарной гематомы и наружного кровотечения). Полное отделение плаценты наблюдается сравнительно редко и еще реже является причиной смертельных исходов. Из 450 случаев смерти рожениц и родильниц от маточных кровотечений, по данным акушерских стационаров за последние годы, было 7 случаев преждевременной отслойки нормально прикрепленной плаценты. Все больные погибли во время операции кесарева сечения или вскоре после него вследствие декомпенсированных кровопотерь до операции и продолжающегося кровотечения после операции. Анализ историй родов умерших женщин указывает на наличие нарушения моторной функции матки после родоразрешения и снижения свертывания крови (у 5 женщин), хотя специальных исследований содержания фибриногена в крови из вены и вытекающей из матки не производилось.
При отделении небольших участков плаценты (до 7% ее площади) состояние матери и плода почти не изменяется. Ретроплацентарная гематома содержит сравнительно небольшое количество крови, что не сказывается на гемодинамике матери. При отделении большей площади плаценты (до 50%) плод может страдать от недостатка кислорода и питательных веществ, однако это состояние может компенсироваться как у матери, так и у плода. Кровотечение в область ретроплацентарного пространства в этих случаях обычно не бывает очень большим и редко сопровождается наружным кровотечением. Мы также неоднократно наблюдали внутриутробную гибель плода при отделении 30–50% плаценты, а в других случаях при аналогичных состояниях беременность протекала нормально.
Отделение более 50% плаценты, как правило, заканчивается внутриутробной гибелью плода и более часто сопровождается картиной нарастающей острой анемии и болевым синдромом. На полное или близкое к полному отделение плаценты указывают следующие признаки:
- нарушение гемодинамики, возникающее без видимых для этого причин (отсутствие органических изменений со стороны сердечно-сосудистой системы и видимого кровотечения);
- внутриутробная гибель плода, нередко сочетающаяся с нарушением гемодинамики или предшествующая ему;
- боли в матке, в области места отделения плаценты или по всей ее поверхности;
- изменение конфигурации матки (нередко определяется выпячивание в области отделившейся плаценты).
Как уже говорилось, наружное кровотечение при отделении плаценты у беременных и тем более у рожениц не всегда имеет место, особенно при вколотившейся головке. Мы никогда не наблюдали большого наружного кровотечения даже при смертельных исходах.
Степень нарушения гемодинамики, как правило, не соответствует объему кровопотери, которая является следствием сочетания болевого шока, интоксикации метаболитами травмированной стенки матки и кровопотери. Поэтому смертельные исходы при этих состояниях нельзя рассматривать исключительно с позиций острых декомпенсированных кровопотерь.
Болевой синдром, возникающий при преждевременной отслойке плаценты, зависит от давления в ретроплацентарной гематоме и степени повреждения нервно-мышечного аппарата матки. Боль вначале локализуется на месте отделившейся плаценты, а в дальнейшем распространяется по всей поверхности матки. Она бывает тупой, сильной, нарастающей, постоянной. Субъективное ощущение боли и степень реакции организма на боль находятся в прямой зависимости от состояния организма беременной или роженицы и определяются типологическими особенностями ее высшей нервной деятельности, подвижностью рефлекторных защитно-приспособительных реакций.
Сочетание тяжелых токсикозов беременных с преждевременной отслойкой плаценты, а также наличие длительного периода от момента отделения плаценты до опорожнения матки ухудшают прогноз.
При наличии описанных выше признаков установление диагноза преждевременного отделения плаценты не представляет трудностей.
При частичном отделении плаценты, когда не страдает плод, обычно нельзя отметить каких-либо клинических проявлений этого состояния, и диагноз устанавливают после окончания последового периода при осмотре плаценты.
Лечение
Если преждевременное отделение плаценты сопровождается картиной нарастающего внутриматочного кровотечения и нет условий для быстрого влагалищного родоразрешения, необходимо немедленно приступить к операции кесарева сечения. После опорожнения матки должен быть решен вопрос о ее сохранении. Поверхность матки, пропитанная кровью, имеет диффузную или крупноочаговую темно-фиолетовую окраску. Если мышца матки дряблая, хрупкая, слабо или совсем не реагирует на механические и фармакологические факторы, такая матка подлежит удалению методом надвлагалищной ампутации. Надвлагалищная ампутация также необходима для предупреждения поступления в организм метаболитов – активаторов свертывающей системы крови – и гипо- или атонического кровотечения. За последние годы в некоторых акушерских стационарах республики накоплен опыт борьбы с кровотечением при атонии матки методом перевязки маточных и яичниковых сосудов. При гипо- и афибриногенемии этот метод малоэффективен и должен быть заменен надвлагалищной ампутацией матки и быстрым введением в кровь необходимого количества фибриногена.
Если имеются условия для влагалищного родоразрешения, производят влагалищные родоразрешающие операции (акушерские щипцы, вакуум-экстрация, извлечение за тазовый конец); при мертвом плоде – плодоразрушающие операции.
Преждевременная отслойка нормально прикрепленной плаценты является грозным осложнением беременности и родов, однако своевременное лечение этой патологии и ее последствий (атония матки, афибриногенемия, шок) дает возможность спасти жизнь матери, а иногда и плоду.
Профилактика преждевременного отделения плаценты должна включать раннее выявление и своевременное лечение токсикозов второй половины беременности, гипертонической болезни и некоторых форм внутренней патологии беременных, которые наиболее часто являются причиной возникновения этого состояния (болезни почек, печени, органические поражения сердца и др.), а также предупреждение травм матки (удары в живот, неосторожный наружный поворот плода и др.).




