Основные причины вирилизации женского организма
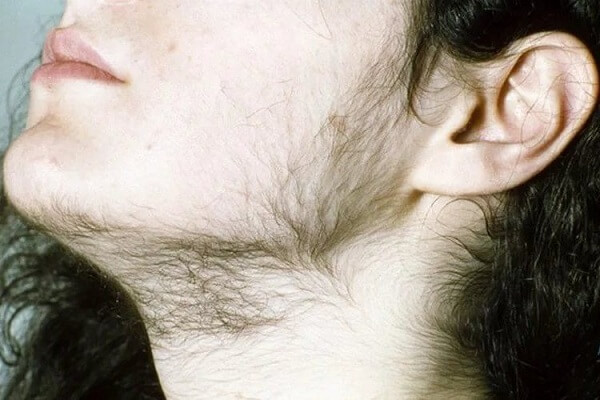
Нередкой жалобой больных является заметное оволосение ног (главным образом голеней), появление волос на подбородке верхней губе и т. п.
В выяснении причин вирилизации женского организма и в развитии гинекологической эндокринологии вообще большую роль сыграло изучение адреногенитального синдрома (АГС). Как самостоятельная форма этот вид патологии был выделен в начале 50-х годов (Н. Т. Старкова). Основным симптомом АГС является прогрессирующая вирилизация женской особи, обусловленная повышенным образованием апдрогенов, главным образом, в коре надпочечников, причиной чего является генетически обусловленная недостаточность ферментных систем, участвующих в синтезе кортизола, и резкое снижение функций яичников, опосредованное через гипоталамо-гипофизарную систему. Андрогены выделяются в избытке в результате раздражения АКТГ сетчатой зоны надпочечников и превращения оксипрогестерона в андрогенные соединения. Кроме того, андрогены блокируют выделение ФСГ гипофизом, в результате чего падает функция яичников.
Виды гиперандрогении. Имеется несколько классификаций этого синдрома, причем в зависимости от сроков его возникновения различают врожденную (антенатальную) и пост-натальную формы. Наиболее целесообразной следует признать классификацию, основанную на патологоанатомических изменениях. По этой классификации различают адреногенитальный синдром на почве гипертрофии коры надпочечников и на почве опухолевых заболеваний последней.
Наиболее часто встречающейся является неосложненная форма, характеризующаяся повышенным выделением андрогенов с мочой (17-КС) и повышенным содержанием стероидов в крови, в то время как при опухолевом поражении коры надпочечников повышенное выделение андрогенов имеет первичный характер.
Антенатальную вирилизацию удается установить сразу после рождения. В случае постнатальной вирилизации у девочек половые органы продолжают после рождения развиваться по мужскому типу: клитор может достигать длины 5–7 см, большие половые губы усиленно разрастаются, напоминая как бы разделенную пополам мошонку; у девочек старшего возраста кожа половых губ сильно пигментирована и морщиниста.
Особенно заметными становятся явления вирилизации у девочек старше 6 лет. У них появляются участки пигментации
серокоричневого цвета на строго определенных участках кожи (губы, околососковые кружки молочных желез, подмышечные впадины, аногенитальная область); сальные железы выделяют повышенное количество секрета; образуются множественные угри.
Пигментация кожи напоминает иногда таковую при болезни Аддисона, когда в крови больных содержится большое количество АКТГ и меланофорного гормона. Уже на 2–5-м годах жизни появляются волосы на лобке и далее по белой линии живота по мужскому типу. В 3–4 года начинается оволосение подмышечных областей, а в 8 лет и позже – рост волос на лице, причем обычно усиливается, хотя интенсивность его у детей различная.
Симптомы простой вирилизирующей формы различны в зависимости от периода онтогенеза, в котором происходило нарушение гормональной функции надпочечников.
При врожденном АГС избыточное образование андрогенов начинается во внутриутробном периоде жизни; при гиперсекреции андрогенов с 13–14-й недели внутриутробной жизни происходит резкая вирилизация наружных половых органов, что подчас является причиной ошибки при определении пола новорожденного.
В случае развития гиперандрогении во втором триместре беременности имеет место гипертрофия клитора, отсутствуют малые и недоразвиты большие половые губы, образующие сливаясь в нижней трети, высокую промежность. Наружное отверстие уретры и резко суженный вход во влагалище открываются в непосредственной близости друг от друга. При избыточном образовании андрогенов в течение последней трети беременности отмечаются умеренное увеличение клитора, гиперплазия малых и больших половых губ. Отмечается низкое расположение наружного отверстия уретры.
Нарушения развития внутренних половых органов (матки, труб и яичников) при врожденном АГС не происходит, поскольку к этому времени они уже сформированы. Из-за патологии развития наружных половых органов врожденный АГС считают одной из форм гермафродитизма, точнее ложного женского гермафродитизма, поскольку имеются нормально сформированные яичники. Клитор нередко достигает неестественно больших размеров.
Повышенное образование андрогенов продолжается и в дальнейшем развитии девушки, оказывая особое влияние на костную и мышечные ткани и на волосяные фолликулы. Типичным является бурный рост ребенка в первое десятилетие, причем костный возраст по данным рентгенографии кистей рук превосходит к 7–11 годам жизни календарный на 5–6 лет. К 12 годам рост резко замедляется и к 13 достигает 150–155 см. В это время процесс окостенения скелета полностью закончен, соответствуя костному возрасту лиц 21–23 лет. В результате девушки оказываются низкорослыми и телосложение их обнаруживает характерные вирильные черты (узкий таз и широкие плечи).
Вследствие раннего прекращения роста длинных трубчатых костей руки и ноги относительно коротки при длинном туловище, мускулатура развита хорошо и телосложение является типично вирильным. Уже с 3–4-летнего возраста у девочек начинается оволосение лобка и подмышечных впадин. К 8-ми годам появляется оволосение на лице, а к 12–14 годам развивается вирильный гипертрихоз. Кора надпочечников функционирует в условиях гиперстимуляции, что ведет к гиперплазии коркового слоя.
Диагностика врожденного АГС у девочек обычно не представляет особых трудностей. Рентгенологическая картина надпочечников в условиях ретропневмоперитонеума позволяет выявить характерный вид резко увеличенных в размерах надпочечников, сохраняющих, однако, свою треугольную форму. Если в первые месяцы жизни они увеличены в 2–4 раза против нормы, то у старших детей это увеличение может быть десятикратным и даже большим. Важное значение имеет определение 17-КС, уровень которых при АГС повышен в 5–10 раз против возрастной нормы.
Как уже упоминалось, непосредственной причиной недостаточности коры надпочечников является слишком малое количество кортизола в результате расстройства синтеза кортикостероидов. Если тем не менее больные находятся в состоянии относительной компенсации, то повышение нагрузки нередко вызывает отчетливые симптомы декомпенсации.
Вследствие патологического синтеза стероидов в повышенном количестве образуются, кроме производных гликокортикоидов, эстрогенные вещества и первичные С19-стероиды, обладающие непосредственным андрогенным действием. Повышенное выделение андрогенов и эстрогенов тормозит продукцию гонадотропинов, из-за чего гонады остаются в инфантильном состоянии. Вторичные половые признаки развиваются не за счет стимуляции яичиков, а под влиянием повышенной продукции стероидов в надпочечниках; поэтому наблюдаемое нередко раннее половое созревание не является преждевременным. При дифференциальном диагнозе врожденного АГС с гипоспадией и крипрхизмом у мальчиков решающее значение имеет определение полового хроматина, отсутствие которого говорит о генетически мужском поле.
Если у ребенка определяется женский половой хроматин, речь идет о женском ложном гермафродитизме и только в редких случаях возможны неадреналовые формы гермафродитизма. Существенное значение в диагностическом отношении имеет также гинекография в условиях пневмоперитонеума; она позволяет установить наличие матки, труб, яичников, часто недоступных при ректальном исследовании у маленьких девочек. Важным клиническим симптомом, позволяющим отвергнуть диагноз вирилизия рующей опухоли надпочечников, является наличие урогепитального синуса, что свидетельствует о врожденном характере данной патологии. Если у ребенка до периода полового созревания в моче содержится до 8–10 мг 17-КС, то имеется гермафродитизм адреналового происхождения.
Развитие в коре надпочечника маскулинизирующей опухоли ведет к преждевременному половому развитию по мужскому типу с увеличением клитора, уменьшением размеров матки, прекращением месячных, атрофией молочных желез. При этом выделение 17-КС значительно (в 5–10 и более раз) превышает норму. Характерными признаками новообразования у девочек являются кровянистые выделения из половых частей, раннее развитие молочных желез и увеличение матки. В некоторых случаях наблюдаются признаки феминизации, синдром Кушинга, альдостеронизм и др. Подобные опухоли встречаются значительно чаще у девочек, чем у мальчиков. Характер и степень развития маскулинизации, обусловленной опухолью коры надпочечников, разнообразны, что в основном касается выраженности оволосения.
Вирилизация, таким образом, может быть обусловлена различными факторами: в первую очередь эндогенными, зависящими от патологии коры надпочечника (гиперплазия ее или опухоль), от некоторых видов поражений яичников (склерокистоз; вирилизирующая опухоль яичника) и только в редких случаях она является результатом экзогенных воздействий (развитие у беременной вирилизирующей опухоли, способной оказать влияние на состояние плода в смысле появления симптомов его вирилизации); прием беременной препаратов андрогенного действия: наконец, прием активных андрогенных препаратов как тестостерон-пропионат, метилтестостерон и др. с лечебной целью (например, при климактерических или дисфункциональных маточных кровотечениях, при фибромиоме матки и т. п.).
С точки зрения дифференциальной диагностики пубертатной и постпубертатной форм АГС приходится иметь в виду вирилизирующую опухоль яичников или надпочечников и синдром склерокистозных яичников.
Опухоль яичника даже небольших размеров большей частью можно определить с помощью гинекографии. Увеличение тени одного из надпочечников и измене треугольных очертаний его указывают на наличие опухоли.
Важную помощь оказывает преднизолоновая проба; падение выделения 17-КС до нормального уровня позволяет с уверенностью говорить об отсутствии вирилизирующей опухоли надпочечника. Известные трудности могут возникнуть при дифференциальной диагностике между АГС и синдромом склерокистоза яичников.
При так называемой мягкой форме АГС симптомы вирилизации носят стертый характер; месячные иногда бывают регулярными, но имеют стойкий ановуляторный характер. Выделение 17-КС незначительно повышено. Преднизолоновая проба в подобных случаях не имеет большой диагностической ценности; более важны комбинированные пробы, например одновременная стимуляция функции яичников при подавлении функции надпочечников.
Хотя гинекография имеет определенную ценность в дифференциальной диагностике между синдромом склерокистозных яичников и АГС, однако возможны ошибки при оценке рентгенограммы органов малого таза, поскольку при АГС вследствие гипоплазии матки яичники могут казаться непропорционально увеличенными.
Как следует из вышесказанного, АГС, начинаясь в различные периоды жизни, сопровождается различной симптоматикой – от ложного женского гермафродитизма с резко выраженной вирилизацией до ановуляторной дисфункции яичников.
При сравнительно редкой форме женского ложного гермафродитизма неадреналового происхождения признаки андрогенного действия отсутствуют. Эндогенные причины происхождения такого состояния почти неизвестны, кроме того, что оно нередко встречается в сочетании с другими аномалиями развития.
При женском ложном гермафродитизме неадреналового происхождения вторичные половые признаки развиваются нормально. Внешность чисто женская, в большинстве случаев имеются менструации.
Маскулинизирующая опухоль яичника (арренобластома) может обусловить быстрое развитие дефеминизации и появление признаков вирилизации. Опухоль чаще развивается в одном яичнике, что при небольших ее размерах устанавливается с помощью рентгенографии малого таза. В ряде случаев вирилизирующая опухоль развивается в неполноценных дисгенетических яичниках.
Если раньше предполагали, что адреногенитальный синдром является результатом усиленного выделения андрогенов, то новейшие исследования показали, что это лишь вторичное явление, так как нарушается синтез кортизола из-за недостатка необходимого фермента, и поэтому кора надпочечников продуцирует вместо кортизола андрогены.
Наиболее ярко гипофункция коры надпочечников проявляется при так называемой сольтеряющей форме адреногенитального синдрома, напоминающей по своим расстройствам клиническую картину болезни Аддисона.
При адреногенитальном синдроме самым частым клиническим признаком является пигментация кожи, а также повышенная
чувствительность многих детей к инсулину и пониженное содержание сахара в крови. Эта тяжелая форма встречается примерно у небольшого числа больных и, что особенно интересно, возникает у детей с генетически мужским полом.
Первым частным проявлением заболевания являются отсутствие аппетита, затем рвота и эксикоз. Характерна усиленная потеря поваренной соли и воды; нарастающее обезвоживание приводит к нарушению объема циркулирующей крови и скорости кровотока. У ребенка возникают аритмия тахикардия, цианоз, потеря сознания, судороги. Содержание 17-КС в моче значительно повышено, а в некоторых случаях повышено и выделение эстрогенов. Основным субстратом адреногенитального синдрома с потерей солей является нарушение равновесия между натрий-диуретическим гормоном и альдостероном. Больные с простой формой адреногенитального синдрома не теряют большого количества соли благодаря выделению значительного количества альдостерона. Это ведет к удовлетворительной компенсации баланса.
Наиболее редкой является третья – гипертоническая – форма синдрома, при которой кровяное давление у детей повышается до 150/100–250/150 мм рт. ст., что в ряде случаев ведет к острой сердечной недостаточности, отекам и даже кровоизлияниям в головной мозг.
При гиперандрогении диэнцефального происхождения определяются, помимо вирильных симптомов, вегетативно-обменные нарушения.
Признаки вирильного синдрома чаще всего проявляются вскоре после вирусных и стафилококковых инфекций. При заболевании у девочек до наступления месячных отмечается ускорение полового созревания. При гиперандрогении диэнцефального происхождения у больных (в отличие от страдающих постнатальной формой АГС или синдромом Штейна – Левенталя) гирсутизм менее выражен, появляются только длинные редкие волосы на подбородке, на ареолах и на белой линии живота. Нередко отмечается ожирение, а также гипертрофия молочных желез. На коже молочных желез, живота и на бедрах определяются полосы растяжения. Вес тела увеличивается, повышается окружность грудной клетки и размеров таза. Кроме того, наблюдаются множественные вегетативно-сосудистые нарушения, а также характерные изменения электрической активности мозга. Нередко уровень сахара в крови повышен.
Интеллектуальные способности у детей с адреногенитальным синдромом не ниже, а даже обычно несколько выше, чем у нормальных детей. Дети, страдающие этим заболеванием, нередко трудно вступают в контакт с окружающими, отличаясь замкнутостью и стеснительностью вследствие своего физического недостатка, который они особенно начинают сознавать в период полового созревания, например, при интенсивном оволосении, появлении угрей и др.
Идиопатический гирсутизм
Необходимо добавить, что гирсутизм у женщин не всегда бывает обусловлен избытком андрогенов; он может зависеть от повышенной чувствительности волосяных луковиц к нормальной концентрации этих гормонов в крови (так называемый конституциональный идиопатический гирсутизм). Увеличение роста волос часто отмечается в возрасте старше 40 лет и в летнее время.
Как подчеркивает М. Г. Сичинава (1973), у женщин рассматривают 3 типа гирсутизма; первый этап – с признаками вирилизации и облысения по мужскому типу и т. д.; второй тип – без признаков вирилизации, но в сочетании с себореей и акне, бесплодием, нарушениями менструального цикла; наконец, третий тип – идиопатический гирсутизм – без отчетливых патологических изменений эндокринной системы.
Таким образом, гирсутизм – это патологическое состояние, обусловленное специфическим нарушением функций какой-либо одной эндокринной железы, так как на клиническую картину могут влиять функциональные изменения и в таких органах, как печень, кожа и др.
По мнению некоторых авторов, гирсутизм может быть вызван либо избыточным образованием андрогенов, либо относительным недостатком эстрогенов. Необходимо, однако, учитывать, что стероиды группы C2i (прогестерон, кортикостероиды) могут потенциально оказывать андрогенное действие на волосяные фолликулы. У человека на циклическое выделение гонадотропных и стероидных гормонов могут влиять и психогенные факторы; в частности, в литературе описаны случаи возникновения гирсутизма после тяжелой психической травмы.
Самым важным из циркулирующих в крови андрогенов, влияющих на естественный рост волос, является тестостерон. Андрогенное влияние могут оказывать и другие стероиды, переходящие в процессе метаболизма в тестостерон. Повышенное содержание тестостерона у женщин с гирсутизмом является следствием либо избыточного образования надпочечниками или яичниками тестостерона, или его предшественника–андростендиола, или повышенной трансформацией на периферии слабых андрогенных стероидов, как дегидроэпиандростерон и андростендиол в тестостерон.
Кожа человека обладает способностью изменять процесс обмена вышеуказанных слабых стероидных гормонов в тестостерон. У женщин, страдающих гирсутизмом, тестостерон может быть выработан и локально: в коже или в печени при ненормальных путях обмена андрогенов. При гирсутизме высокая концентрация тестостерона в крови и коэффициент его выработки являются следствием прямой экскреции этого гормона яичниками или надпочечниками. Самыми важными фракциями 17-КС являются андростерон, обладающий андрогенной активностью, и этиохоланолон, хотя он в андронном отношении неактивен. При гирсутизме яичникового происхождения уровень 17-КС в крови и моче нормальный. При этом отмечено, что повышенноe количество тестостерона не влияет на содержание 17-КС.
На этом вопросе подробно останавливаются И. А. Мануйлова, М. Н. Кузнецова, Е. А. Богданова (1973). Указанные авторы подчеркивают, что одной из сравнительно частых причин стертой вирилизации являются врожденные нарушения синтеза гормонов яичников на почве дефекта ферментативной системы при синдроме Штейна – Левенталя. Однако, по-видимому, более частыми являются постнатальная форма адреногенитального синдрома, различные нарушения центральной регуляции функции яичников и коры надпочечников.
Таким образом, весьма различные заболевания могут клинически проявляться в виде стертой вирилизации, диагностика которой в настоящее время еще представляет значительные трудности.
В смысле дифференциальной диагностики наибольшее значение имеют гормональные пробы, сущностью которых является последовательная активация или подавление функции яичников и коры надпочечников.
Существенное значение для уточнения диагноза имеют, помимо тщательного анализа семейного анамнеза, история развития заболевания, клиническая антропометрия, а также гинекологическое, рентгенологическое и гормональное обследование.




